Inhoud
Psoriatische ziekte is een auto-immuunziekte die twee specifieke ontstekingsaandoeningen omvat. Deze twee aandoeningen, psoriasis en artritis psoriatica (PsA), zijn het resultaat van een overactief immuunsysteem. Psoriasis en PsA tasten voornamelijk de gewrichten en de huid door het hele lichaam aan.Soorten
Volgens de National Psoriasis Foundation ontwikkelt tot 30 procent van de mensen met psoriasis uiteindelijk artritis psoriatica. Het is ook mogelijk om PsA te hebben en later psoriasis te ontwikkelen, maar deze gevallen zijn veel zeldzamer.
Psoriasis
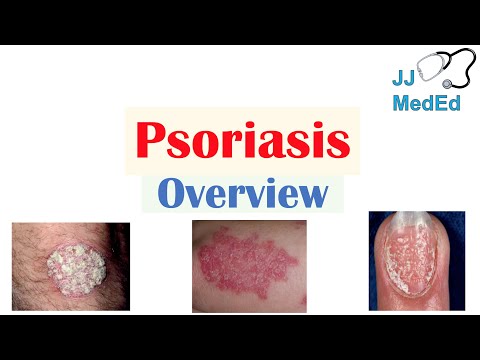
Van psoriasis is bekend dat het een snelle opeenhoping van huidcellen veroorzaakt, gekenmerkt door huidvlekken, plaques genaamd. Sommige mensen hebben gelokaliseerde plekken, terwijl anderen een volledige lichaamsbedekking hebben.
Er zijn vijf hoofdtypen psoriasis.
- Plaque psoriasis
- Psoriasis guttata
- Inverse psoriasis
- Pustulaire psoriasis
- Erythrodermische psoriasis
Van de vijf treft plaque psoriasis tot 90 procent van de mensen met psoriasis. Als geheel treft psoriasis 3,1 procent van de Amerikanen. Er is geen remedie voor deze levenslange ziekte, maar verschillende behandelingen kunnen de symptomen onder controle houden en overmatige huidgroei verminderen.
Psoriatische arthritis
PsA veroorzaakt chronische ontsteking van de gewrichten op de plaatsen waar pezen en ligamenten verbinding maken met bot. Het ontstekingsproces leidt uiteindelijk tot pijn, zwelling en stijfheid in de gewrichten. Iedereen kan PsA krijgen, maar nieuwe diagnoses worden meestal gezien op middelbare leeftijd (30 tot 50 jaar). Voor de meeste mensen met PsA beginnen hun symptomen jaren nadat psoriasis begint.
Net als bij psoriasis is er geen remedie voor PsA. Maar het groeiende aantal behandelingen kan de progressie van de ziekte stoppen, pijn en andere symptomen verminderen en gewrichten en bewegingsvrijheid behouden. Vroegtijdige diagnose en behandeling zijn van vitaal belang omdat uitgestelde behandeling, zelfs in een korte periode, kan leiden tot blijvende gewrichtsschade.
Symptomen
Ontsteking is het belangrijkste symptoom van psoriatische aandoeningen.
Hoe ernstiger de symptomen van psoriasis bij een persoon zijn, hoe waarschijnlijker het is dat ze PsA ontwikkelen.
Psoriasis
Droge, dikke en verdikte huidvlekken zijn de meest voorkomende tekenen van psoriasis. Psoriasis veroorzaakt andere tekenen en symptomen die afhankelijk zijn van:
- Type psoriasis
- Plaatsen waar vlekken en andere symptomen optreden
- Hoeveelheid psoriasis die het lichaam bedekt
Plaque psoriasis veroorzaakt plaques van verschillende groottes. Soms zijn deze plaques klein en vormen ze samen om grotere plaques te creëren. Ze verschijnen meestal op de hoofdhuid, ellebogen, knieën en lage rug, maar kunnen overal op het lichaam voorkomen. Het is normaal dat deze plaques jeuken, maar dermatologen zullen u adviseren om niet aan de plekken te krabben, omdat ze hierdoor dikker worden. Ze kunnen ook bloeden en barsten.
Psoriasis guttata veroorzaakt plotseling kleine bultjes op de huid. Hobbels bedekken vaak de romp, benen en armen, maar ze kunnen ook voorkomen op het gezicht, de hoofdhuid en de oren. Hobbels zijn zalm- of roze gekleurd, klein en schilferig. Ze kunnen verdwijnen zonder behandeling. Als ze duidelijk zijn, komen ze meestal niet terug. In deze gevallen is psoriasis guttata tijdelijk, maar het is mogelijk om de conditie voor het leven te hebben, om het te laten verdwijnen en later in het leven terug te laten komen, en om plaque psoriasis te laten ontstaan na een uitbraak van guttata. Er is geen manier om te voorspellen wat er zal gebeuren nadat de eerste uitbraak is verdwenen.
Inverse psoriasis ontwikkelt zich in gebieden waar huidplooien zijn. Symptomen van inverse psoriasis kunnen zijn:
- Gladde, rode plekken op de huid
- Een zilverwitte coating op patches
- Pijnlijke en pijnlijke huid
Pustulaire psoriasis veroorzaakt met pus gevulde bultjes op de handen en voeten. De pus bevat witte bloedcellen. Hobbels zijn niet besmettelijk, maar ze kunnen pijnlijk zijn en de activiteiten van handen en voeten beïnvloeden, zoals typen en lopen.
Erythrodermische psoriasis kan levensbedreigend zijn en vereist onmiddellijke medische zorg. Het treft slechts 3 procent van de mensen met psoriasis. Symptomen kunnen zijn:
- Verbrande huid op het grootste deel van het lichaam
- Rillingen en koorts
- Spier zwakte
- Snelle pols
- Ernstige jeuk
- Problemen om warm te blijven
- Huid afwerpen
Mensen die erytrodermische psoriasis ontwikkelen, hebben meestal een ander type psoriasis dat ernstig is en ondanks agressieve behandeling niet verbetert. Iedereen die symptomen van psoriasis opmerkt die verergeren, moet met zijn arts praten om complicaties te voorkomen.
Psoriatische arthritis
De meeste mensen hebben jarenlang huidklachten voordat ze gewrichtspijn ervaren. Wanneer gewrichtssymptomen zich beginnen te ontwikkelen, zullen ze in eerste instantie subtiel zijn en kunnen ze omvatten:
- Gezwollen en gevoelige gewrichten, vooral in de vingers
- Hiel pijn
- Zwelling op de achterkant van de benen, boven de hiel
- Ochtendstijfheid die vervaagt door activiteit en naarmate de dag vordert
PsA-symptomen kunnen zich langzaam ontwikkelen en mild zijn of ze kunnen plotseling optreden en ernstig worden. PsA is progressief, wat betekent dat als het niet met succes wordt behandeld, het na verloop van tijd zal verslechteren.
Symptomen van PsA die zich met de tijd ontwikkelen, zijn onder meer:
- Vermoeidheid
- Gevoeligheid, pijn en zwelling van pezen
- Gezwollen vingers en tenen die op worst kunnen lijken
- Stijfheid, pijn, bonzen en gevoeligheid in meerdere gewrichten
- Beperkt bewegingsbereik
- Nagelveranderingen, inclusief nagelafscheiding van het nagelbed en putjes (kleine putjes op het oppervlak van de nagels)
- Stijfheid van de wervelkolom, pijn en bewegingsproblemen van de romp
- Oogontsteking, een aandoening die uveïtis wordt genoemd
Symptoom Ernst
Hoewel er een verband is tussen de ernst van psoriasis en de ontwikkeling van PsA is er geen verband tussen de ernst van psoriasis en de ernst van PsA. Dit betekent dat het hebben van ernstige huidsymptomen niet betekent dat de gewrichtssymptomen ernstig zullen zijn, en als veel gewrichten door PsA zijn aangetast, betekent dit niet dat uw huid bedekt zal zijn met laesies. Bovendien worden niet noodzakelijk dezelfde lichaamsdelen aangetast. Als PsA bijvoorbeeld uw vingergewrichten aantast, is psoriasis mogelijk niet.
Flare-ups
Iedereen met een psoriatische aandoening weet dat de aandoening afneemt en afneemt, dus u zult periodes van opflakkeringen en periodes van remissie hebben.
Veel verschillende dingen veroorzaken flare-ups, waaronder
- Spanning
- Huidtrauma, inclusief snijwonden, schaafwonden en tatoeages
- Droge huid
- Zonnebrand
- Bepaalde medicijnen
- Klimaat
- Alcohol gebruik
- Sigarettenrook
- Gluten
- Infecties
Kwijtschelding
Remissie is een periode van weinig of geen ziekteactiviteit. Sommige mensen met psoriasis kunnen een spontane remissie hebben, waarbij de symptomen verdwijnen zonder behandeling. PsA-remissie komt niet zo vaak voor, vooral als een persoon zowel PsA als psoriasis heeft.
Mensen met mildere vormen van PsA en degenen die vroeg worden behandeld, hebben mogelijk een grotere kans op remissie. In feite rapporteerde onderzoek in Artritis en therapie vindt dat tot 60 procent van de mensen met PsA in staat was om remissie te bereiken na een jaar behandeling met biologische medicatie. Hoewel remissie realistisch en haalbaar is, hangt het ervan af wanneer een persoon begint met de behandeling en hoe agressief de symptomen van psoriatische ziekte zijn.
Meer informatie over biologische geneesmiddelen en hun toepassingenOnderzoek gerapporteerd in de British Medical Journal merkt op dat tot 75 procent van de mensen die remissie bereiken binnen zes maanden na het stoppen met medicatie een recidief zullen krijgen. Er zijn maar weinig mensen die een remissie zonder geneesmiddelen kunnen ervaren met PsA en zelfs bij voortgezette behandeling zullen de symptomen waarschijnlijk terugkeren.
In remissie zijn betekent niet dat de behandeling moet worden gestaakt.
Oorzaken en risicofactoren
De ware oorzaken van psoriatische aandoeningen zijn onbekend. Maar onderzoekers geloven dat genetica en het milieu een rol spelen bij de ontwikkeling van psoriasis en PsA.
Psoriasis
Hoewel psoriasis en PsA vergelijkbare oorzaken hebben, zijn de processen waardoor ze zich manifesteren niet zo vergelijkbaar.
Genetica: Een op de drie mensen met psoriasis meldt een familielid met de aandoening te hebben, dit volgens de National Psoriasis Foundation. Kinderen hebben een kans van 10 procent om de aandoening te ontwikkelen als één ouder psoriasis heeft, en als twee ouders psoriasis hebben, neemt het risico van een kind toe tot 50 procent.
Immuunsysteem: Wanneer het immuunsysteem overactief is bij mensen met psoriasis, ontstaat er een ontsteking in het lichaam, wat resulteert in de symptomen die op de huid te zien zijn. Gezonde huidcellen worden te snel aangemaakt en naar de oppervlakte geduwd. Normaal gesproken duurt het een maand voordat huidcellen een gezonde cyclus doormaken, maar bij mensen met psoriasis duurt het proces dagen. Het lichaam kan huidcellen niet zo snel afstoten en plaques opbouwen.
Infectie: Hoewel psoriasis niet besmettelijk is, kan het ook worden veroorzaakt door een infectie, met name de infectie die keelontsteking veroorzaakt.
Comorbiditeit: Wanneer een persoon twee of meer aandoeningen heeft, worden dit comorbiditeiten genoemd. Comorbiditeiten die het risico op psoriasis verhogen, zijn onder meer PsA, hartaandoeningen, metabool syndroom en andere auto-immuunziekten, zoals de ziekte van Crohn.
Huidtrauma: Elk huidtrauma, zoals een snijwond of zonnebrand, kan psoriasislaesies veroorzaken. Zelfs tatoeages kunnen psoriasis veroorzaken omdat ze huidletsel veroorzaken. Deze reactie wordt het Koebner-fenomeen genoemd.
Psoriasis is ook erger bij patiënten met overgewicht en bij rokers.
Psoriatische arthritis
Net als psoriasis is PsA een auto-immuunziekte waarbij het immuunsysteem van het lichaam zijn eigen gezonde weefsels en cellen aanvalt. Deze auto-immuunrespons veroorzaakt gewrichtspijn en -ontsteking.
De hoogste risicofactoren voor het ontwikkelen van PsA zijn:
Psoriasis: Het hebben van psoriasis is de belangrijkste oorzaak van het ontwikkelen van PsA.
Genen: Er is een genetische link met PsA, aangezien de meeste mensen met PsA melden dat ze een broer, zus of ouder hebben met de aandoening.
Leeftijd: Hoewel iedereen van elke leeftijd PsA kan ontwikkelen, begint de ziekte tussen de 30 en 50 jaar.
Infectie: Onderzoekers geloven dat PsA kan ontstaan wanneer een infectie het immuunsysteem triggert.
Trauma: Lichamelijk trauma kan het risico op PsA verhogen bij mensen die al psoriasis hebben. Een studie van de European League Against Rheumatism (EULAR) wees uit dat het risico op PsA met 50 procent toeneemt bij mensen met psoriasis wanneer ze worden blootgesteld aan fysiek trauma, vooral wanneer trauma diep in de botten of gewrichten zit.
Diagnose
Hoewel psoriasis en PsA vaak samen worden gezien, worden ze niet altijd tegelijkertijd gediagnosticeerd. Symptomen van psoriasis worden vaak jaren eerder gezien dan gewrichtspijn en -ontsteking, omdat gewrichtssymptomen minder duidelijk zijn. Natuurlijk kunnen in zeldzame gevallen gewrichtssymptomen optreden voorafgaand aan huidsymptomen, wat de diagnose moeilijker kan maken of kan leiden tot een verkeerde diagnose.
Psoriasis
Er zijn geen specifieke diagnostische tests voor psoriasis. Een diagnose wordt meestal gesteld door huidlaesies te onderzoeken. Omdat psoriasis kan lijken op andere huidaandoeningen, waaronder eczeem, kan uw arts de diagnose willen bevestigen met een biopsie, een aangetast huidmonster nemen en dit onder een microscoop onderzoeken. Psoriasis zal dikker lijken dan eczeem en andere huidaandoeningen.
Uw arts zal ook vragen stellen over familiegeschiedenis. Waarschijnlijk heb je een eerstegraads familielid met de aandoening. Uw arts kan ook proberen triggers voor huidsymptomen vast te stellen, waaronder nieuwe medicijnen of recente stressvolle gebeurtenissen.
Psoriatische arthritis
Er is geen enkele test om een PsA-diagnose te bevestigen. Om PsA te diagnosticeren, zal uw arts een lichamelijk onderzoek uitvoeren en beeldvorming en laboratoriumtests aanvragen. Hij of zij zal ook andere aandoeningen willen uitsluiten die vergelijkbare symptomen veroorzaken, zoals reumatoïde artritis en jicht.
Een lichamelijk onderzoek omvat:
- Gewrichten controleren op zwelling en gevoeligheid, vooral in de vingers, tenen en wervelkolom
- Nagels controleren op putjes, schilfering en andere zichtbare afwijkingen
- Druk op de voetzolen en rond de hielen om zwelling en gevoeligheid te zoeken
Beeldvorming omvat gewone röntgenfoto's om gewrichtsveranderingen specifiek voor PsA vast te stellen en magnetische resonantiebeeldvorming (MRI) om gedetailleerde beelden van de handen en zachte weefsels door het hele lichaam te verkrijgen. MRI kan ook controleren op problemen in ligamenten en pezen van de voeten en lage rug.
Laboratoriumtests kunnen bloedonderzoek omvatten om andere aandoeningen uit te sluiten. Een bloedtest met reumafactor die wordt gebruikt om reumatoïde artritis te diagnosticeren, kan PsA bijvoorbeeld uitsluiten.
Behandeling
Behandelingen voor mensen met psoriatische aandoeningen omvatten ziektemodificerende antireumatische geneesmiddelen (DMARD's) en biologische geneesmiddelen.
DMARD's kan ernstigere symptomen van psoriatische ziekte verlichten en trachten gewrichts- en weefselschade en ziekteprogressie te vertragen of te stoppen. DMARD's, zoals Arava (leflunomide), Trexall (methotrexaat) en antimalariamiddelen, d.w.z. Plaquenil (hydroxychloroquine), kunnen het immuunsysteem onderdrukken en ontstekingen stoppen. De meest voorkomende bijwerkingen van DMARD's zijn huiduitslag, tijdelijk haarverlies, gewichtsverlies, leverschade en gastro-intestinale symptomen, waaronder misselijkheid en buikpijn.
Biologics omvatten geneesmiddelen die een stof blokkeren die tumornecrosefactor (TNF) wordt genoemd en waarvan bekend is dat deze ontstekingen veroorzaakt. Deze medicijnen zijn duur en artsen zullen ze alleen voorschrijven als andere behandelingen niet hebben gewerkt. Biologische geneesmiddelen die worden gebruikt om psoriatische aandoeningen te behandelen, zijn onder meer Enbrel (etanercept), Humira (adalimumab), Orencia (abatacept), Remicade (infliximab) en Simponi (golimumab). Bijwerkingen kunnen blauwe plekken op de onder andere plaats, verhoogde vatbaarheid voor infectie, diarree en misselijkheid. Biologische geneesmiddelen die worden gebruikt om psoriasis te behandelen, gaan nu ook verder dan alleen TNF-remmers.
Uw arts kan ook behandelingen voorschrijven die zich op de ene of de andere aandoening richten. Lokale medicijnen kunnen bijvoorbeeld huidsymptomen behandelen, terwijl niet-steroïde ontstekingsremmende geneesmiddelen (NSAID's) pijn en ontsteking kunnen verlichten.
Een woord van Verywell
Leven met een psoriatische aandoening kan stressvol zijn, dus het is belangrijk om de nodige stappen te ondernemen om de symptomen onder controle te houden en uw kwaliteit van leven te behouden. En hoewel er geen remedie is voor psoriatische ziekte, blijven onderzoekers de complexe relatie tussen het immuunsysteem en de psoriatische ziekte bestuderen in de zoektocht naar nieuwe therapieën om ontstekingen en abnormale reacties van het immuunsysteem te stoppen. Inmiddels is de ziekte behandelbaar en beheersbaar. Naast het innemen van uw medicijnen is het belangrijk om een gezonde levensstijl te hebben, waaronder een uitgebalanceerd dieet, niet roken, stressmanagement en het vermijden van trauma aan uw huid, gewrichten en botten.
Hoe vaak komt artritis psoriatica voor bij psoriasispatiënten?