
Inhoud
- Wat is juiste hartkatheterisatie?
- Waarom zou ik een rechterhartkatheter nodig hebben?
- Wat zijn de risico's van rechterhartkatheterisatie?
- Hoe bereid ik me voor op een juiste hartkatheter?
- Wat gebeurt er tijdens een rechterhartkatheterisatie?
- Wat gebeurt er na een rechterhartkatheter?
- Volgende stappen
Wat is juiste hartkatheterisatie?
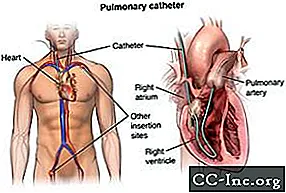
Uw arts kan een rechterhartkatheterisatie (cath) uitvoeren om te zien hoe goed of slecht uw hart pompt, en om de druk in uw hart en longen te meten. Deze test staat ook bekend als longslagaderkatheterisatie.
In een rechterhartkatheter leidt uw arts een speciale katheter (een kleine holle buis), een longslagaderkatheter (PA) genaamd, naar de rechterkant van uw hart. Hij of zij passeert vervolgens de buis in uw longslagader. Dit is de belangrijkste slagader die bloed naar uw longen voert. Uw arts observeert de bloedstroom door uw hart en meet de druk in uw hart en longen.
Terwijl de katheter naar uw longslagader beweegt, meet uw arts de druk langs de weg, in de kamers aan de rechterkant van uw hart. Dit omvat het rechter atrium en het rechterventrikel. Uw arts kan ook indirecte metingen van de druk aan de linkerkant van uw hart uitvoeren. Uw hartminuutvolume - de hoeveelheid bloed die uw hart per minuut pompt - wordt ook bepaald tijdens een rechterhartkatheterisatie. Al deze metingen worden gebruikt om hartaandoeningen te diagnosticeren en om te bepalen welke behandeling voor u geschikt zou kunnen zijn.
In sommige gevallen krijgt u intraveneuze (IV) hartmedicatie tijdens rechterhartkatheterisatie om te zien hoe uw hart reageert. Als de druk in uw longslagader bijvoorbeeld hoog is, zal uw arts u medicijnen geven om de bloedvaten in uw longen te verwijden of te ontspannen en de druk te verlagen. Een zorgverlener zal tijdens de procedure verschillende drukmetingen uitvoeren om de reactie van uw lichaam op de medicijnen te beoordelen.
Als de output van uw hart laag is of de druk in uw hart en longen te hoog is, zal uw arts de PA-katheter op zijn plaats laten om de effecten van verschillende IV-geneesmiddelen te controleren. In dit geval wordt u hoogstwaarschijnlijk gecontroleerd op de intensive care (ICU). Hierdoor kunnen uw zorgverleners bepalen wat de beste behandeling is om uw hartfunctie te verbeteren.
Waarom zou ik een rechterhartkatheter nodig hebben?
Mogelijk hebt u een rechterhartkath nodig om de volgende aandoeningen te diagnosticeren of te behandelen:
- Hartfalen. Een aandoening waarbij uw hartspier zo zwak is geworden dat deze het bloed niet efficiënt kan rondpompen. Dit veroorzaakt vochtophoping (congestie) in uw bloedvaten en longen. Vloeistof kan zich ook ophopen in uw voeten, enkels en andere delen van uw lichaam.
- Schok. Dit veroorzaakt een verminderde stroom van bloed en zuurstof naar de weefsels van uw lichaam. Plotseling optreden van hartfalen, ernstige bacteriële infectie van uw bloedstroom (sepsis) of ernstig bloedverlies (hemorragisch) kunnen shock veroorzaken.
- Aangeboren hartziekte. Dit zijn geboorteafwijkingen die zich in het hart ontwikkelen. Een voorbeeld is een ventriculair septumdefect. Dit is een gat in de muur tussen de onderste kamers van je hart.
- Hartklepziekte. Een defect in een of meer van uw hartkleppen kan de normale bloedstroom in uw hart verstoren.
- Cardiomyopathie. Dit is een vergroting van uw hart door verdikking of verzwakking van uw hartspier. Het kan uiteindelijk leiden tot hartfalen.
- Pulmonale hypertensie. Verhoogde druk in de bloedvaten in uw longen. Dit kan leiden tot ademhalingsproblemen en hartfalen aan de rechterkant.
- Hart transplantatie. Bij harttransplantatie helpt een rechterhartkatheterisatie de functie van het getransplanteerde hart te meten en stelt een arts in staat een biopsie te nemen om er zeker van te zijn dat het getransplanteerde hart niet wordt afgestoten.
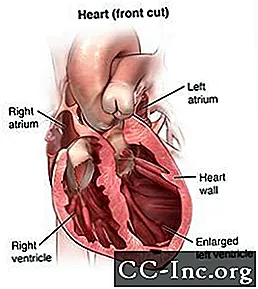
Een rechterhartkatheter met biopsie kan worden gedaan als onderdeel van uw evaluatie voor en na een harttransplantatie. De druk in uw pulmonale (long) circulatie moet zo laag mogelijk zijn om een donorhart zo goed mogelijk te laten werken. Overmatige druk zal het moeilijk maken voor het nieuwe (donor) hart om effectief te pompen. Een rechterhartkatheter zal helpen bepalen of de pulmonale druk kan worden verlaagd met medicijnen (vasodilatoren) om een succesvolle transplantatie te garanderen. Na een harttransplantatie meet de rechterhartkatheter met een biopsie hoe goed het getransplanteerde hart werkt en detecteert het tekenen van afstoting van het getransplanteerde orgaan.
Uw zorgverlener kan andere redenen hebben om een rechterhartkatheter met biopsie aan te bevelen.
Wat zijn de risico's van rechterhartkatheterisatie?
Mogelijke risico's van catheter in het rechterhart zijn:
- Blauwe plekken op de huid op de plaats waar de katheter wordt ingebracht
- Overmatig bloeden als gevolg van het doorboren van de ader tijdens het inbrengen van de katheter
- Gedeeltelijke ineenstorting van uw longen als uw nek- of borstaders worden gebruikt om de katheter in te brengen
Andere, zeldzame complicaties kunnen zijn:
- Abnormale hartritmes, zoals ventriculaire tachycardie (snelle hartslag in uw lagere hartkamers)
- Harttamponade (vochtophoping rond uw hart waardoor het bloed niet goed kan pompen), wat zelden de dood tot gevolg heeft
- Lage bloeddruk
- Infectie
- Luchtembolie (er lekt lucht in uw hart of borstgebied), wat zelden de dood tot gevolg heeft
- Bloedstolsels aan het uiteinde van de katheter die de bloedstroom kunnen blokkeren
- Longslagaderruptuur. Dit is schade aan de hoofdslagader in uw longen. Dit kan leiden tot ernstige bloedingen, waardoor het moeilijk wordt om te ademen.
Voor sommige mensen kan het ongemak of rugpijn veroorzaken als ze gedurende de hele procedure stil moeten blijven liggen op de hartkathetafel.
Afhankelijk van uw specifieke toestand kunnen er andere risico's zijn. Bespreek eventuele zorgen met uw zorgverlener vóór de procedure.
Hoe bereid ik me voor op een juiste hartkatheter?
Uw zorgverlener legt de procedure uit en u kunt vragen stellen.
- U wordt gevraagd om een toestemmingsformulier te ondertekenen dat u toestemming geeft om de test te doen. Lees het formulier goed door en stel vragen als er iets niet duidelijk is.
- Vertel uw zorgverlener als u gevoelig of allergisch bent voor medicijnen, latex, plakband of slaap- en verdovende medicijnen, of lokale en algemene anesthesie.
- Vertel het uw zorgverlener als u zwanger bent of denkt dat u zwanger zou kunnen zijn.
- Vertel uw zorgverlener over alle geneesmiddelen (op recept en zonder recept verkrijgbaar) en kruidensupplementen die u gebruikt.
- Vertel het uw zorgverlener als u in het verleden bloedingsstoornissen heeft gehad of als u anticoagulantia (bloedverdunnende) geneesmiddelen gebruikt. Deze kunnen warfarine, aspirine of andere geneesmiddelen zijn die de bloedstolling beïnvloeden. Mogelijk wordt u verteld dat u met sommige van deze geneesmiddelen moet stoppen voordat de procedure wordt gestart.
- Vertel het uw zorgverlener als u een pacemaker of een implanteerbare defibrillator heeft.
- Als u een kunstmatige hartklep heeft, zal uw zorgverlener beslissen of u moet stoppen met het gebruik van warfarine vóór de ingreep.
- Mogelijk wordt u gevraagd om na middernacht of binnen 8 uur vóór de ingreep niets te eten of te drinken.
- Als de inbrengplaats zich in uw lies bevindt, kan het gebied rond uw lies worden geschoren.
Op basis van uw toestand kan uw zorgverlener om een andere specifieke voorbereiding vragen.
Wat gebeurt er tijdens een rechterhartkatheterisatie?
Uw arts zal uw rechterhartkatheterisatie in het hartkatholab doen. Als u ernstig ziek bent, kan uw arts de procedure op de IC doen. De procedure kan poliklinisch worden uitgevoerd of als onderdeel van uw verblijf in het ziekenhuis. De procedure kan variëren, afhankelijk van uw toestand en de praktijken van uw arts.
- U moet sieraden of andere voorwerpen verwijderen die de procedure kunnen verstoren. U mag uw kunstgebit of gehoorapparaat dragen als u een van deze twee gebruikt.
- U verandert in een ziekenhuisjas en ledigt uw blaas.
- Een beroepsbeoefenaar in de gezondheidszorg zal vóór de procedure een intraveneuze (IV) lijn in uw hand of arm starten voor het injecteren van medicijnen en om indien nodig IV-vloeistoffen toe te dienen.
- U ligt op uw rug op de behandeltafel.
- Een zorgverlener zal u verbinden met een elektrocardiogram (ECG) -monitor. Dit apparaat registreert de elektrische activiteit van uw hart tijdens de procedure met behulp van kleine, zelfklevende elektroden. Zorgverleners zullen uw vitale functies tijdens de procedure controleren. Dit zijn uw hartslag, bloeddruk, ademhalingssnelheid en zuurstofniveau.
- Uw zorgverlener kan u een licht kalmerend middel geven om u te helpen ontspannen, maar u zult niet in slaap vallen.
- Steriele handdoeken worden over uw borst en nek gelegd als uw nekader wordt gebruikt.
- Als uw lies wordt gebruikt, worden steriele handdoeken over uw liesstreek gelegd.
- Uw arts zal de huid rond uw nek of lies reinigen en verdoven onder plaatselijke verdoving. Er wordt een kleine naald gebruikt om uw ader te vinden. Vervolgens zal uw arts een dunne buis, een katheter genaamd, in uw ader inbrengen. U kunt een branderig of stekend gevoel krijgen als het verdovende geneesmiddel wordt gegeven, en enige druk als de naald uw ader doorboort.
- Uw arts zal eerst een introducer-huls (een iets grotere, holle buis) in uw ader plaatsen en vervolgens de PA-katheter door de introducer inbrengen. U kunt enige druk voelen wanneer de introducer wordt geplaatst. Zodra de PA-katheter op zijn plaats zit, wordt uw hartdruk gemeten.
- Intraveneuze hartmedicatie kan ook worden gegeven om de reactie van uw hart te evalueren. Het kan ongeveer 30 minuten duren om de reactie van uw hart op het geneesmiddel te controleren.
- Zodra uw arts alle informatie heeft verkregen die hij of zij nodig heeft, zal uw medisch team de katheter en de introducer verwijderen, tenzij zij besluiten dat u aanvullende controle op de ICU nodig heeft.
Wat gebeurt er na een rechterhartkatheter?
Een lid van de medische staf zal gedurende een minuut of twee druk uitoefenen op uw inbrengplaats om er zeker van te zijn dat u niet bloedt. Als de katheter in uw liesader is geplaatst, wordt er een paar minuten langer druk uitgeoefend op de inbrengplaats.
Als uw nekader is gebruikt (meest voorkomend), kunt u comfortabel rechtop zitten. Als voor de procedure een liesader is gebruikt, moet u een paar uur plat in bed liggen, zodat de prikplaats goed kan genezen.
Na de ingreep kunt u normaal eten en drinken. De verpleegkundige controleert de inbrengplaats op bloedingen en controleert uw bloeddruk, hartslag en ademhaling terwijl u herstelt. Laat de verpleegkundige weten of u pijn op de borst of ademhalingsproblemen heeft.
Uw zorgverlener zal, indien nodig, de bevindingen van de rechterhartkatheter bespreken en plannen voor behandeling. Meestal kunt u een paar uur na de ingreep naar huis.
Eenmaal thuis, let op de inbrengplaats op bloeding, ongebruikelijke pijn, zwelling en abnormale verkleuring of temperatuurverandering op of nabij de inbrengplaats. Een kleine blauwe plek is normaal. Als u op de plek een constante of grote hoeveelheid bloed opmerkt die niet kan worden opgevangen met een klein verband of verband, neem dan contact op met uw arts.
Het is belangrijk om de inbrengplaats schoon en droog te houden. Uw arts zal u specifieke badinstructies geven.
Uw arts kan u adviseren om geen inspannende activiteiten te doen. Hij of zij zal u vertellen wanneer u weer aan het werk kunt en uw normale activiteiten kunt hervatten.
Bel uw zorgverlener om een van de volgende zaken te melden:
- Kortademigheid of moeite met ademhalen
- Koorts van 100,4 ° F (38 ° C) of hoger, of koude rillingen
- Verhoogde pijn, roodheid, zwelling of bloeding of andere drainage van de inbrengplaats
- Koelheid, gevoelloosheid of tintelingen, of andere veranderingen in de aangedane extremiteit
- Pijn of druk op de borst, misselijkheid of braken, overvloedig zweten, duizeligheid of flauwvallen
Uw zorgverlener kan u na de procedure andere instructies geven, afhankelijk van uw situatie.
Volgende stappen
Voordat u akkoord gaat met de test of de procedure, moet u het volgende weten:
- De naam van de test of procedure
- De reden waarom u de test of procedure ondergaat
- Welke resultaten u kunt verwachten en wat ze betekenen
- De risico's en voordelen van de test of procedure
- Wat de mogelijke bijwerkingen of complicaties zijn
- Wanneer en waar u de test of procedure moet ondergaan
- Wie doet de test of procedure en wat zijn de kwalificaties van die persoon
- Wat zou er gebeuren als u de test of procedure niet had?
- Eventuele alternatieve tests of procedures om over na te denken
- Wanneer en hoe krijgt u de resultaten
- Wie kunt u bellen na de test of procedure als u vragen of problemen heeft
- Hoeveel moet u betalen voor de test of procedure