Inhoud
- Omschrijving
- Waarom de procedure wordt uitgevoerd
- Risico's
- Vóór de procedure
- Na de procedure
- Outlook (Prognose)
- Alternatieve namen
- Referenties
- Evaluatiedatum 25-09-2018
Hysteroscopie is een procedure om naar de binnenkant van de baarmoeder te kijken (baarmoeder). Uw zorgverlener kan kijken naar:
- Opening naar de baarmoeder (cervix)
- Binnen in de baarmoeder
- Openingen van de eileiders
Deze procedure wordt vaak gebruikt om bloedingsproblemen bij vrouwen te diagnosticeren, poliepen of vleesbomen te verwijderen of sterilisatieprocedures uit te voeren. Het kan worden gedaan in een ziekenhuis, polikliniek of het kantoor van de leverancier.
Omschrijving
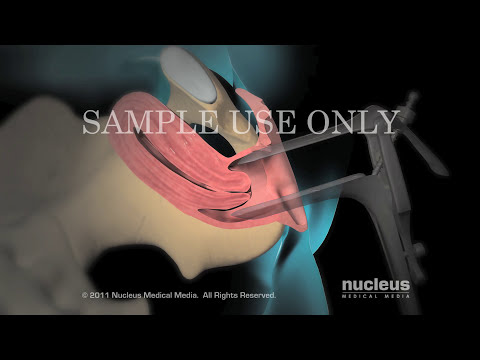
Hysteroscopy dankt zijn naam aan het dunne, verlichte hulpmiddel dat wordt gebruikt om de baarmoeder te bekijken, een hysteroscoop genaamd. Deze tool stuurt beelden van de binnenkant van de baarmoeder naar een videomonitor.
Vóór de ingreep krijgt u een geneesmiddel om u te helpen ontspannen en de pijn te blokkeren. Soms wordt medicijnen gegeven om u te helpen in slaap te vallen. Tijdens de procedure:
- De aanbieder plaatst de scoop door de vagina en baarmoederhals in de baarmoeder.
- Gas of vloeistof kan in de baarmoeder worden geplaatst, zodat het uitzet. Dit helpt de provider om het gebied beter te zien.
- Foto's van de baarmoeder zijn te zien op het videoscherm.
Kleine gereedschappen kunnen door het bereik worden geplaatst om abnormale gezwellen (vleesbomen of poliepen) of weefsel te verwijderen voor onderzoek.
- Bepaalde behandelingen, zoals ablatie, kunnen ook via de scope worden uitgevoerd. Ablatie gebruikt hitte, kou, elektriciteit of radiogolven om de bekleding van de baarmoeder te vernietigen.
Hysteroscopie kan duren van 15 minuten tot meer dan 1 uur, afhankelijk van wat er is gedaan.
Waarom de procedure wordt uitgevoerd
Deze procedure kan worden gedaan om:
- Behandel zware of onregelmatige menstruaties
- Blokkeer de eileiders om zwangerschap te voorkomen
- Identificeer abnormale structuur van de baarmoeder
- Diagnose verdikking van de bekleding van de baarmoeder
- Zoek en verwijder abnormale gezwellen zoals poliepen of vleesbomen
- Zoek de oorzaak van herhaalde miskramen of verwijder weefsel na een zwangerschapsverlies
- Een intra-uterine apparaat (IUD) verwijderen
- Verwijder littekenweefsel uit de baarmoeder
- Neem een weefselmonster (biopsie) van de baarmoederhals of baarmoeder
Deze procedure kan ook andere vormen van gebruik hebben die hier niet worden vermeld.
Risico's
Risico's van hysteroscopie kunnen zijn:
- Gat (perforatie) in de baarmoederwand
- Infectie van de baarmoeder
- Littekens van de bekleding van de baarmoeder
- Schade aan de baarmoederhals
- Behoefte aan een operatie om schade te herstellen
- Ongebruikelijke vochtopname tijdens de procedure die leidt tot lage natriumspiegels
- Ernstige bloeding
- Schade aan de darmen
Risico's van een bekkenoperatie kunnen zijn:
- Schade aan nabijgelegen organen of weefsels
- Bloedstolsels, die naar de longen kunnen reizen en dodelijk zijn (zeldzaam)
Risico's van anesthesie omvatten:
- Misselijkheid en overgeven
- Duizeligheid
- Hoofdpijn
- Ademhalingsproblemen
- Long infectie
Risico's van een operatie omvatten:
- Infectie
- Bloeden
Biopsieresultaten zijn meestal binnen 1 tot 2 weken beschikbaar.
Vóór de procedure
Uw leverancier kan medicijnen voorschrijven om uw baarmoederhals te openen. Dit maakt het gemakkelijker om de scope in te voegen. U moet dit geneesmiddel ongeveer 8 tot 12 uur vóór uw procedure innemen.
Vertel uw provider vóór een operatie:
- Over alle medicijnen die u neemt. Dit omvat vitamines, kruiden en supplementen.
- Als u diabetes, hartaandoeningen, nieraandoeningen of andere gezondheidsproblemen heeft.
- Als u zwanger bent of zou kunnen zijn.
- Als je rookt, probeer dan te stoppen. Vraag uw provider om hulp. Roken kan de wondgenezing vertragen.
In de 2 weken voorafgaand aan uw procedure:
- U moet mogelijk stoppen met het nemen van medicijnen die het moeilijk maken voor uw bloed om te stollen. Deze omvatten aspirine, ibuprofen (Advil, Motrin), naproxen (Naprosyn, Aleve), clopidogrel (Plavix) en warfarine (Coumadin). Uw provider zal u vertellen wat u wel of niet moet doen.
- Vraag uw leverancier welke geneesmiddelen u op de dag van uw procedure kunt gebruiken.
- Vertel uw leverancier als u verkoudheid, griep, koorts, herpesuitbraak of andere ziekte heeft.
- U wordt verteld wanneer u in het ziekenhuis aankomt. Vraag of je moet regelen dat iemand je naar huis brengt.
Op de dag van de procedure:
- Er kan gevraagd worden om 6 tot 12 uur voor uw ingreep niets te eten of drinken.
- Neem goedgekeurde medicijnen in met een klein slokje water.
Na de procedure
Je kunt dezelfde dag naar huis gaan. In zeldzame gevallen moet u misschien blijven overnachten. Je mag hebben:
- Menstrueelachtige krampen en lichte vaginale bloedingen gedurende 1 tot 2 dagen. Vraag of je vrij verkrijgbare pijnstillers kunt gebruiken voor krampen.
- Een waterige ontlading tot enkele weken.
U kunt binnen 1 tot 2 dagen terugkeren naar de normale dagelijkse activiteiten. DOE GEEN seks totdat je provider zegt dat het OK is.
Outlook (Prognose)
Uw provider zal u de resultaten van uw procedure vertellen.
Alternatieve namen
Hysteroscopische chirurgie; Operatieve hysteroscopie; Uteriene endoscopie; Uteroscopy; Vaginale bloeding - hysteroscopie; Baarmoederbloeding - hysteroscopie; Verklevingen - hysteroscopie; Geboorteafwijkingen - hysteroscopie
Referenties
Carlson SM, Goldberg J, Lentz GM. Endoscopie: hysteroscopie en laparoscopie: indicaties, contra-indicaties en complicaties. In: Lobo RA, Gershenson DM, Lentz GM, Valea FA, eds. Uitgebreide gynaecologie. 7e ed. Philadelphia, PA: Elsevier; 2017: hoofdstuk 10.
Howitt BE, Quick CM, Nucci MR, Crum CP. Adenocarcinoom, carcinosarcoom en andere epitheliale tumoren van het endometrium. In: Crum CP, Nucci MR, Howitt BE, Granter SR, et al. eds. Diagnostische Gynaecologische en Obstetrische Pathologie. 3e druk Philadelphia, PA: Elsevier; 2018: hoofdstuk 19.
Evaluatiedatum 25-09-2018
Bijgewerkt door: John D. Jacobson, MD, hoogleraar verloskunde en gynaecologie, Loma Linda University School of Medicine, Loma Linda Center for Fertility, Loma Linda, CA. Ook beoordeeld door David Zieve, MD, MHA, medisch directeur, Brenda Conaway, Editorial Director en de A.D.A.M. Redactie.