
Inhoud
Lupus is een auto-immuunziekte waarbij het immuunsysteem de eigen weefsels van het lichaam aanvalt en ontstekingen, pijn en mogelijk schade veroorzaakt. Hoewel lupus elk deel van het lichaam kan aantasten, tast het meestal uw huid, gewrichten, hart, longen, bloedcellen, nieren en hersenen aan. De ziekte kan verschillende vormen aannemen, waarbij systemische lupus erythematosus (SLE) de meest voorkomende is. Momenteel is er geen remedie voor lupus, maar behandeling kan de auto-immuunrespons helpen beheersen en de symptomen verminderen.Ongeveer 1,5 miljoen Amerikanen hebben een vorm van lupus, met naar schatting 16.000 nieuw gediagnosticeerde elk jaar. Iedereen op elke leeftijd kan de ziekte krijgen, hoewel de meeste lupuspatiënten vrouwen zijn tussen de 15 en 44 jaar.
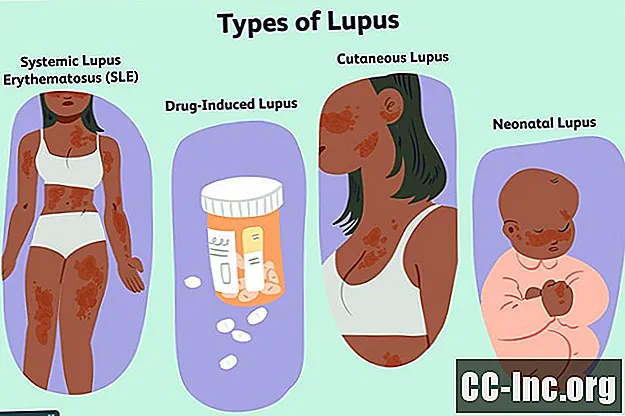
Soorten lupus
Er zijn vier hoofdtypen lupus: zelfs als u hetzelfde type lupus heeft als iemand anders, hoeven uw symptomen niet per se hetzelfde te zijn, aangezien de ziekte sterk geïndividualiseerd is.
Systemische Lupus Erythematosus (SLE)
De meest voorkomende vorm van lupus is systemische lupus erythematosus (SLE), die veel delen van het lichaam kan aantasten, waaronder de gewrichten, huid, bloedvaten en organen. Dit type treft ongeveer 70% van de mensen met de ziekte en er wordt meestal naar verwezen wanneer mensen "lupus" noemen.
Mensen met SLE kunnen jaren van rode huiduitslag, extreme vermoeidheid, pijnlijke of gezwollen gewrichten of koorts doormaken zonder ooit een patroon van de fakkels op te merken of een arts die ooit in staat is om hun ziekte te diagnosticeren.
Deze symptomen kunnen allemaal tegelijk komen en gaan en kunnen variëren van mild tot ernstig.
Door geneesmiddelen veroorzaakte lupus
Geneesmiddelgeïnduceerde lupus wordt geassocieerd met vergelijkbare symptomen, maar ze worden specifiek veroorzaakt door bepaalde soorten medicijnen die meestal gedurende lange tijd worden ingenomen. Dit type is goed voor ongeveer 10% van de gevallen van lupus.
Van veel medicijnen is bekend dat ze deze vorm van de ziekte veroorzaken, maar verschillende worden als primaire boosdoeners beschouwd. Het zijn voornamelijk ontstekingsremmers, anticonvulsiva of geneesmiddelen die worden gebruikt om chronische aandoeningen zoals hartaandoeningen, schildklieraandoeningen, hypertensie (hoge bloeddruk) en neuropsychiatrische aandoeningen te behandelen. De drie medicijnen die voornamelijk verantwoordelijk zijn voor door drugs veroorzaakte lupus zijn:
- Procaïnamide: gebruikt om hartritmestoornissen te behandelen
- Hydralazine: gebruikt om hypertensie te behandelen
- Isoniazide: gebruikt om tuberculose te behandelen
Geneesmiddelgeïnduceerde lupus is volledig omkeerbaar zodra het aanstootgevende medicijn wordt stopgezet en de symptomen verdwijnen meestal binnen zes maanden.
Cutane lupus
Sommige mensen hebben alleen huidverschijnselen van lupus en worden gediagnosticeerd met cutane lupus - een apart type lupus dat alleen al verantwoordelijk is voor ongeveer 10% van de gevallen van lupus. Dat gezegd hebbende, komen huidlaesies ook voor bij tweederde van de mensen bij wie SLE is vastgesteld.
Net als bij andere vormen van lupus, is het een geval waarin je lichaam zijn eigen huid aanvalt. De exacte oorzaak van dit formulier is onbekend, hoewel vrouwen het vaker hebben en het in gezinnen kan voorkomen. Het is aangetoond dat het roken van sigaretten en zonlicht de aandoening verergeren.
Er zijn over het algemeen drie soorten huidlupus, waaronder:
- Chronische huid (discoïde lupus): Bij discoïde lupus, de meest voorkomende vorm van chronische cutane lupus, ontstaan ontstekingszweren op uw gezicht, oren, hoofdhuid en op andere lichaamsdelen. Deze laesies kunnen knapperig of schilferig zijn en vaak littekens vertonen. Ze doen meestal geen pijn of jeuken. Sommige patiënten melden laesies en littekens op de hoofdhuid, waardoor haargroei in die gebieden onmogelijk wordt. De meeste mensen met discoïde lupus hebben geen SLE. In feite komt discoïde lupus vaker voor bij mannen dan bij vrouwen.
- Subacute huid: De huidsymptomen van subacute cutane lupus zijn meestal mild. Mensen met deze aandoening hebben roodachtig-paarse plaques, die stevig en verheven, maar afgeplatte huidlaesies zijn. Deze plaques kunnen alleen of in groepen worden aangetroffen en variëren in grootte van 5 tot 20 millimeter (mm), meestal op de romp, inclusief de borstkas en de rug. Ongeveer 10% van de mensen met SLE heeft subacute cutane lupus.Bepaalde medicijnen kunnen ook subacute cutane lupus veroorzaken.
- Acute huid: Dit is het type huidflare dat optreedt wanneer uw SLE actief is. Laesies die verband houden met acute cutane lupus verschijnen als afgeplatte delen van de rode huid op het gezicht, die doen denken aan zonnebrand (de veelbetekenende vlinderuitslag). Deze laesies kunnen op de armen, benen en lichaam verschijnen en zijn lichtgevoelig. Hoewel de laesies de huid kunnen verkleuren, litteken ze niet. Laesies verschijnen meestal tijdens een fakkel of na blootstelling aan de zon.
Merk op dat zowel chronische / discoïde als subacute cutane lupus onafhankelijk kunnen voorkomen, of dat het manifestaties kunnen zijn van SLE, terwijl acute cutane lupus niet buiten SLE voorkomt.
Neonatale lupus
Neonatale lupus is een zeldzame vorm van tijdelijke lupus die een foetus of pasgeborene treft. Technisch gezien is het dat niet waar lupus: het treedt op wanneer de auto-antilichamen van de moeder in utero aan haar kind worden doorgegeven. Deze auto-antilichamen kunnen de huid, het hart en het bloed van de baby aantasten.
Veel baby's met neonatale lupus krijgen bij de geboorte huiduitslag. De rest zal meestal binnen twee tot vijf maanden uitbreken. Blootstelling aan de zon heeft de neiging de uitbraak te veroorzaken.
Huiduitslag verdwijnt gemiddeld na ongeveer zes maanden of kort daarna, wanneer de auto-antilichamen van de moeder van het kind verdwijnen. De behandeling van huidlaesies is meestal niet meer dan zalven om de ernst van de puistjes te verlichten. En gelukkig lopen zuigelingen geboren met neonatale lupus geen verhoogd risico om later in het leven SLE te ontwikkelen.
Hoewel het zeldzaam is, kunnen sommige baby's van moeders met lupus worden geboren met een hartaandoening die permanent is maar te behandelen met een pacemaker. Deze afwijking kan al in de 18e week van de zwangerschap worden opgespoord.
Lupus symptomen
Hoewel elk type lupus enkele overheersende symptomen kan hebben, overlappen de meeste van type tot type.
De eerste symptomen van lupus zijn vaak:
- Koorts
- Malaise of algemeen ongemak
- Gewrichtspijn
- Spierpijn
- Vermoeidheid
Helaas kan het feit dat vroege en chronische lupussymptomen de symptomen van verschillende ziekten nabootsen, tot een verkeerde diagnose leiden. Pas als die symptomen gepaard gaan met andere, meer suggestieve tekenen, hebben artsen de neiging om het lupuspad af te lopen.
Deze tekens omvatten, maar zijn niet beperkt tot:
- Huidzweren, laesies en huiduitslag, het meest significant de malaire uitslag (vlinderuitslag)
- Bloedarmoede
- Ijzertekort
- Hartproblemen, zoals pericarditis, myocarditis en endocarditis
- Pleuritis en andere soorten longontsteking
- Nierproblemen, waaronder pijnloze hematurie of proteïnurie (bloed of eiwit in uw urine)
- Epileptische aanvallen
Ontsteking (het primaire kenmerk van lupus) ligt aan de basis van de resulterende pijn, hitte, roodheid, zwelling, weefselschade en functieverlies, hetzij intern (bepaalde organen), extern (voornamelijk de huid), of beide.
Bij kinderen
Lupus bij kinderen treft ergens tussen de 5.000 en 10.000 kinderen onder de 18 jaar in de Verenigde Staten. Het wordt meestal gediagnosticeerd tussen de 11 en 15 jaar, maar kinderen van elke leeftijd kunnen lupus hebben.
Lupus treft kinderen op dezelfde manier als volwassenen, doordat het zich in elke persoon anders uit, hoewel het meer orgaanbetrokkenheid lijkt te hebben. Dit kan zijn omdat kinderen vaak al langere tijd ziek zijn wanneer ze uiteindelijk worden gediagnosticeerd.
Symptomen bij kinderen zijn vergelijkbaar met symptomen bij volwassenen, waarvan de meest voorkomende vermoeidheid en pijn zijn. Voor de hand liggende ziektesymptomen zijn koorts, vlinderuitslag en aantasting van de nieren.
Tekenen en symptomen van lupusOorzaken
Normaal gesproken beschermt het immuunsysteem het lichaam tegen microbiële indringers zoals virussen en bacteriën. Bij lupus (zoals alle auto-immuunziekten) werkt dit systeem niet goed, veroorzaakt het een toename van ontstekingen en begint het in plaats daarvan het lichaam aan te vallen.
Ondanks dit te weten, is lupus nog steeds een relatief mysterie voor medische onderzoekers. Een exacte oorzaak van de ziekte blijft onbekend, en velen debatteren nog steeds of lupus één ziekte is of de combinatie van verschillende vergelijkbare ziekten.
De consensus over de meest waarschijnlijke manieren waarop lupus zich ontwikkelt, omvat:
- Genetica (risicofactoren die u van uw ouders erft)
- Omgevingstriggers (van medicijnen, stress, virale infecties en / of blootstelling aan zonlicht)
- Virale infecties die verband houden met lupus omvatten cytomegalovirus (CMV), Epstein-Barr-virus (EBV) dat mononucleosis veroorzaakt en herpes zoster dat gordelroos veroorzaakt.
- Reactie op medicijnen (in het geval van door geneesmiddelen geïnduceerde lupus)
- Hormonen, zoals oestrogeen: Lupus komt vaker voor bij vrouwen tijdens hun vruchtbare jaren, wanneer de oestrogeenspiegels het hoogst zijn, en veel vrouwen hebben lupussymptomen vóór de menstruatie of tijdens de zwangerschap wanneer de oestrogeenproductie stijgt.
Diagnose
Als uw arts vermoedt dat u alleen cutane lupus erythematosus of in combinatie met systemische lupus erythematosus heeft, worden verschillende factoren in overweging genomen, waaronder:
- Symptoomgeschiedenis
- Bevindingen van lichamelijk onderzoek
- Laboratoriumbevindingen
- Antilichaamtesten
- Weefselbiopsie
- Directe immunofluorescentie
Lupus wordt vaak gediagnosticeerd met behulp van een anti-nucleaire antilichaambloedtest (ANA), die auto-antilichamen identificeert die de eigen weefsels en cellen van uw lichaam aanvallen. Ze worden samen met gezonde antilichamen, rode bloedcellen, witte bloedcellen en ander bloedmateriaal in het bloed aangetroffen. Een positieve ANA betekent echter niet automatisch dat u lupus heeft. Dat resultaat is een stukje van de puzzel van een lupusdiagnose.
Auto-immuunziekten zoals lupus kunnen moeilijk te diagnosticeren en te differentiëren zijn. En uiteindelijk, vanwege het brede scala aan symptomen, krijgen de meeste mensen de eerste vijf jaar de diagnose na eerste symptomen ontwikkelen.
Als u denkt dat u (of uw kind) symptomen ervaart die overeenkomen met de diagnose lupus, moet u uw arts bezoeken en deze bezorgdheid uiten.
Lupus Doctor Discussiegids
Download onze afdrukbare gids voor uw volgende doktersafspraak om u te helpen de juiste vragen te stellen.

Behandeling
Behandeling voor lupus omvat vaak een combinatie van medicamenteuze en niet-medicamenteuze therapieën, evenals veranderingen in levensstijl.
Bij sommige patiënten die licht lijden, kunnen de symptomen van lupus worden behandeld. Maar de ziekte kan voor anderen behoorlijk ernstig en zelfs levensbedreigend zijn. Lupus volgt geen gemeenschappelijk pad, dus lupuspatiënten hebben vaak last van onvoorspelbare aanvallen (uitbarstingen) gevolgd door periodes van remissie, zelfs bij behandeling.
Medicamenteuze therapieën
Ontstekingsremmende medicijnen en immuunsysteemmodulatoren worden vaak gebruikt voor lupus, maar de medicatie of combinatie van medicijnen die wordt gebruikt, zal variëren afhankelijk van de individuele symptomen van elke persoon, de aangetaste delen van het lichaam en het reactievermogen op bepaalde behandelingen. Er zijn verschillende mogelijkheden.
Vrij verkrijgbare pijnstillers
Aspirine kan helpen bij het beheersen van pijn en heeft ontstekingsremmende en anticoagulerende (bloedverdunnende) eigenschappen, wat nuttig kan zijn gezien het verhoogde risico op bloedstolsels bij lupus. Tylenol (paracetamol) kan worden gebruikt om pijn of koorts te behandelen.
Over-the-Counter niet-steroïde anti-inflammatoire middelen (NSAID's)
NSAID's, zoals Motrin of Advil (ibuprofen) of Aleve (naproxen), worden vaak gebruikt om ontstekingen te verminderen en pijn en stijfheid te beheersen.
NSAID's op recept
Indocin (indomethacine), Relafen (nabumeton) en Celebrex (celecoxib) bieden hogere doses NSAID's, maar hebben een recept nodig.
Antimalariamiddelen
De medicijnen Plaquenil (hydroxychloroquine) en Aralen (chloroquine) die worden gebruikt om malaria te behandelen, worden ook vaak voorgeschreven voor lupus en kunnen helpen bij het verminderen van gewrichtszwelling, mondzweren en huiduitslag. Antimalariamiddelen zijn meestal het meest effectief bij mensen met milde vormen van lupus.
Corticosteroïden
Rayos (prednison), Orapred (prednisolon) en Medrol (methylprednisolon) zijn orale medicatie die is ontworpen om te werken als het hormoon cortisol van het lichaam, dat helpt bij het reguleren van de bloeddruk en het verminderen van de immuunrespons. Corticosteroïden worden tijdens fakkels ingenomen als een snelwerkende manier om de immuunrespons te verminderen en pijn en zwelling te verminderen.
Vanwege hun bijwerkingen worden corticosteroïden vaak alleen gebruikt als NSAID's en antimalariamiddelen niet voldoende zijn om de symptomen te beheersen. De meeste corticosteroïden worden in pilvorm ingenomen voor lupus, maar er zijn ook injecties, infusies, plaatselijke gels en crèmes.
De behandeling moet mogelijk iets agressiever zijn voor kinderen dan voor volwassenen, maar artsen moeten ook voorzichtig zijn met de bijwerkingen op de lange termijn van medicijnen, met name corticosteroïden zoals prednison. De meeste kinderen leiden een normale jeugd met de juiste behandeling en zorg.
Immunosuppressiva
Medicijnen die het immuunsysteem onderdrukken, zoals de chemotherapiemedicijnen Cytoxan (cyclofosfamide) en Rheumatrex (methotrexaat), of het medicijn Imuran (azathioprine) dat wordt gebruikt om orgaanafstoting tijdens niertransplantaties te helpen voorkomen, kunnen worden voorgeschreven.
Immunosuppressieve therapieën worden vaak gebruikt bij mensen met ernstigere vormen van lupus die niet op andere behandelingen hebben gereageerd.
Anticoagulantia
Een lage dosis aspirine of voorgeschreven bloedverdunners zoals Calciparine of Liquaemin (heparine) of Coumadin (warfarine) kunnen langdurig worden ingenomen om te voorkomen dat het bloed te gemakkelijk stolt.
Biologics
Benlysta (belimumab) is een monoklonaal antilichaam (mAbas), wat betekent dat het zich aan slechts één stof in het lichaam hecht. Concreet richt dit medicijn zich op en blokkeert het een eiwit dat nodig is voor de activering van B-cellen (B-lymfocyten), een groep witte bloedcellen die een sleutelrol spelen bij immuunresponsen.
Het wordt ofwel geïnjecteerd met een injectiespuit of toegediend via een intraveneuze (IV) infusie en wordt vaak gebruikt in combinatie met andere medicijnen voor lupus.
Repository Corticotropine-injectie
H.P. HP Acthar Gel bevat adrenocorticotroop hormoon (ACTH) dat onder de huid of in een spier wordt geïnjecteerd om ontstekingen te helpen verminderen. Het kan het lichaam helpen meer van zijn eigen natuurlijke steroïden te produceren om het immuunsysteem te ondersteunen.
Niet-medicamenteuze therapieën
Er zijn verschillende therapieën die alleen of in combinatie met medicamenteuze therapieën kunnen worden gebruikt om de symptomen te beheersen of de fysieke en mentale gezondheid van mensen met lupus te verbeteren.
- Cognitieve gedragstherapie: Onderzoek heeft aangetoond dat cognitieve gedragstherapie, een soort gesprekstherapie, kan helpen bij het verminderen van angst en depressie bij mensen met lupus die veel dagelijkse stress hebben.
- Fysiotherapie: Fysiotherapie voor lupus kan helpen bij het aanpakken van stijfheid en het herstellen of behouden van mobiliteit en fysieke functie. Een fysiotherapeut kan mensen met lupus begeleiden door middel van op maat gemaakte oefeningen die zich kunnen richten op kracht, balans, coördinatie of uithoudingsvermogen.
- Acupunctuur: Voorlopig onderzoek suggereert dat acupunctuur kan helpen bij het beheersen van pijn en vermoeidheid door lupus.
Veranderingen in levensstijl
Gezonde leefgewoonten kunnen helpen om de symptomen van lupus te beheersen of te verminderen en kunnen de dosis of het aantal benodigde medicijnen helpen verlagen.
- Eet een gezond dieet: Er is geen specifiek dieet voor lupus, maar het is belangrijk om voedzame en uitgebalanceerde maaltijden te eten met veel vers fruit en groenten.
- Oefening: Regelmatige lichaamsbeweging kan helpen het hart te beschermen, stress te beheersen en het energieniveau en de stemming te verbeteren.
- Beperk alcohol: Alcohol kan een wisselwerking hebben met sommige lupusmedicijnen of de bijwerkingen ervan verhogen, zoals gastro-intestinale risico's voor degenen die NSAID's gebruiken, dus bespreek alcoholgebruik met uw arts.
- Draag zonnebrandcrème en zonbeschermende kleding: Lupus kan de gevoeligheid voor UV-stralen verhogen en zonlicht kan uitbarstingen veroorzaken. Gebruik ten minste SPF 30 zonnebrandcrème en draag hoeden en bedekking als u van plan bent om buiten te zijn.
- Rook niet: Zoals met de meeste medische aandoeningen, kan roken lupus compliceren of versnellen, dus het is belangrijk om te stoppen of te stoppen met roken.
- Beheer stress met lichaamsbeweging: Chronische stress kan de kwaliteit van leven van mensen met lupus verslechteren; Ongeveer 25% van de mensen met lupus heeft een zware depressie en 37% heeft last van angst Meditatie en ademhalingsoefeningen kunnen mensen met lupus helpen hun stress te beheersen, hun perceptie van pijn te veranderen en de geestelijke gezondheid te verbeteren.
- Rust uit: Degenen met lupus hebben mogelijk extra rust nodig, vooral tijdens periodes van vermoeidheid, en moeten elke nacht ten minste acht uur slapen.
Omgaan
Lupus kan allerlei fysieke en emotionele uitdagingen met zich meebrengen, vooral als u pas gediagnosticeerd bent. Leren omgaan met uw ziekte kost tijd en oefening, en omvat zaken als uzelf en uw dierbaren voorlichten over uw ziekte, voor uzelf zorgen door voldoende rust te krijgen en goed te eten, leren omgaan met uw fakkels en ondersteuning krijgen.
Lupus: coping, ondersteuning en goed levenPrognose
De prognose voor mensen met lupus hangt vaak af van de mate van orgaanbetrokkenheid. De overleving van lupuspatiënten met symptomen van het centrale zenuwstelsel, belangrijke orgaanbetrokkenheid en / of nierziekte is waarschijnlijk korter dan die met alleen huid- en / of gewrichtsaandoeningen die verband houden met lupus.
Volgens het National Resource Center on Lupus heeft ongeveer 80% tot 90% van de mensen met lupus een normale levensverwachting.
Studies bij mensen met SLE hebben aangetoond dat ongeveer 75% van de mensen die vroeg in hun ziekteverloop worden gediagnosticeerd, meer dan 20 jaar leven en dat hun kwaliteit van leven vergelijkbaar is met die met andere soorten chronische ziekten. Het is een feit dat u zich geen zorgen hoeft te maken.
De meest voorkomende doodsoorzaak in het begin van de ziekte is een infectie als gevolg van immunosuppressie, veroorzaakt door SLE of door de medicijnen die worden gebruikt om het te behandelen. Later is versnelde hartziekte de belangrijkste doodsoorzaak.Levensstijlinterventies en het gebruik van medicijnen wanneer dat nodig is, kunnen de extra hartrisico's voor mensen met lupus helpen minimaliseren.
Zou het lupus kunnen zijn? Tekenen en symptomen