
Inhoud
- Oorzaken
- symptomen
- Examens en Tests
- Behandeling
- Outlook (Prognose)
- Mogelijke complicaties
- Wanneer moet u contact opnemen met een medische professional
- het voorkomen
- Alternatieve namen
- Afbeeldingen
- Referenties
- Beoordeling Datum 24-4-2017
De ziekte van Kawasaki is een zeldzame aandoening die een ontsteking van de bloedvaten inhoudt. Het komt voor bij kinderen.
Oorzaken
De ziekte van Kawasaki komt het vaakst voor in Japan, waar het voor het eerst werd ontdekt. De ziekte wordt vaker gezien bij jongens dan bij meisjes. De meeste kinderen die deze aandoening ontwikkelen, zijn jonger dan 5 jaar.
De ziekte van Kawasaki wordt niet goed begrepen en de oorzaak is nog onbekend. Het kan een auto-immuunziekte zijn. Het probleem treft de slijmvliezen, lymfeklieren, wanden van de bloedvaten en het hart.
symptomen
De ziekte van Kawasaki begint vaak met een koorts van 102 ° F (38,9 ° C) of hoger die niet verdwijnt. De koorts is vaak zo hoog als 104 ° F (40 ° C). Een koorts van ten minste 5 dagen is een veelvoorkomend teken van de stoornis. De koorts kan tot 2 weken duren. De koorts komt vaak niet naar beneden met normale doses acetaminophen (Tylenol) of ibuprofen.
Andere symptomen omvatten vaak:
- Bloeddoorlopen of rode ogen (zonder pus of drainage)
- Felrode, kloven of gebarsten lippen
- Rode slijmvliezen in de mond
- "Strawberry" -tong, met witte coating op de tong, of zichtbare rode bultjes op de achterkant van de tong
- Rode, gezwollen palmen van de handen en de voetzolen
- Huiduitslag in het midden van het lichaam, NIET blisterachtig
- Huid in de geslachtsdelen, handen en voeten pellen (meestal rond de nagels, handpalmen en voetzolen)
- Gezwollen lymfeklieren in de nek (vaak is slechts één lymfeklier opgezwollen)
- Gewrichtspijn en zwelling, vaak aan beide kanten van het lichaam
Bijkomende symptomen kunnen zijn:
- Prikkelbaarheid
- Diarree, braken en buikpijn
- Hoest en loopneus
Examens en Tests
Tests alleen kunnen de ziekte van Kawasaki niet diagnosticeren. Meestal zal de zorgverlener een diagnose stellen van de ziekte wanneer een kind de meeste algemene symptomen heeft.
In sommige gevallen kan een kind koorts hebben die langer duurt dan 5 dagen, maar niet alle gebruikelijke symptomen van de ziekte. Deze kinderen kunnen de diagnose atypische ziekte van Kawasaki krijgen.
Alle kinderen met koorts die langer dan 5 dagen duren, moeten door een leverancier op de ziekte van Kawasaki worden gecontroleerd. Kinderen met de ziekte hebben een vroege behandeling nodig voor een goed resultaat.
De volgende tests kunnen worden gedaan:
- X-thorax
- Voltooi bloedbeeld
- C-reactief proteïne (CRP)
- Erythrocyte bezinkingssnelheid (ESR)
- ferritin
- Serumalbumine
- Serumtransaminase
- Urinalyse - kan pus in de urine of eiwit in de urine vertonen
- echocardiogram
- elektrocardiogram
Tests zoals ECG en echocardiografie worden gedaan om te kijken naar tekenen van myocarditis, pericarditis en ontsteking van de kransslagaders. Artritis en aseptische meningitis kunnen ook voorkomen.
Behandeling
Kinderen met de ziekte van Kawasaki hebben een ziekenhuisbehandeling nodig. De behandeling moet onmiddellijk worden gestart om schade aan de kransslagaders en het hart te voorkomen.
Intraveneus gamma-globuline is de standaardbehandeling. Het wordt in hoge doses toegediend. De toestand van het kind wordt vaak binnen 24 uur na de behandeling met IV-gamma-globuline veel beter.
Hoge dosis aspirine wordt vaak gegeven samen met IV-gamma-globuline.
Zelfs bij standaardbehandeling kunnen maximaal 1 op 4 kinderen nog steeds problemen krijgen in hun kransslagaders. Bij ziekere kinderen of mensen met tekenen van een hartaandoening kan het toevoegen van steroïden of tumornecrosefactor (TNF) -remmers zoals infliximab (Remicade) of etanercept (Enbrel) aan de standaard behandelingsroutine helpen. Er moeten echter nog betere tests worden uitgevoerd om te bepalen welke kinderen baat zullen hebben bij toegevoegde vormen van behandeling.
Outlook (Prognose)
De meeste kinderen kunnen volledig herstellen wanneer de ziekte vroegtijdig wordt opgevangen en behandeld. Ongeveer 1 op 100 kinderen sterft aan hartproblemen veroorzaakt door de ziekte. Mensen die de ziekte van Kawasaki hebben gehad, zouden elke 1 tot 2 jaar een echocardiogram moeten hebben om te screenen op hartproblemen.
Mogelijke complicaties
De ziekte van Kawasaki kan een ontsteking van de bloedvaten in de bloedvaten veroorzaken, vooral de kransslagaders. Dit kan leiden tot aneurysma. In zeldzame gevallen kan dit op jonge leeftijd of later in het leven tot een hartaanval leiden.
Wanneer moet u contact opnemen met een medische professional
Bel uw provider als zich symptomen van de ziekte van Kawasaki ontwikkelen. Gebarsten, rode lippen en zwelling en roodheid ontwikkelen zich in de aangetaste gebieden zoals de handpalmen en voetzolen. Als deze problemen optreden samen met een aanhoudende hoge koorts die niet gepaard gaat met acetaminophen of ibuprofen, moet uw kind door een leverancier worden gecontroleerd.
het voorkomen
Er zijn geen manieren bekend om deze stoornis te voorkomen.
Alternatieve namen
Mucocutaan lymfeknoopsyndroom; Infantiele polyarteritis
Afbeeldingen
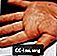
Ziekte van Kawasaki - oedeem van de hand
De ziekte van Kawasaki, afpellen van de vingertoppen
Referenties
Mason JC. Reumatische aandoeningen en het cardiovasculaire systeem. In: Mann DL, Zipes DP, Libby P, Bonow RO, Braunwald E, eds. Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. 10e ed. Philadelphia, PA: Elsevier Saunders; 2015: hoofdstuk 84.
McCrindle BW, Rowley AH, Newburger JW, et al. Diagnose, behandeling en langetermijnbehandeling van de ziekte van Kawasaki: een wetenschappelijke verklaring voor gezondheidswerkers van de American Heart Association. circulatie. 2017; 135 (17): e927-e999. PMID: 28356445 www.ncbi.nlm.nih.gov/pubmed/28356445.
Raees M. Cardiology. In: Hughes HK, Kahl LK, eds. Harriet Lane Handbook. 21e ed. Philadelphia, PA: Elsevier; 2018: hoofdstuk 7.
Zoon MBF, Newburger JW. Kawasaki ziekte. In: Kliegman RM, Stanton BF, St. Geme JW, Schor NF, eds. Nelson Textbook of Pediatrics. 20ste ed. Philadelphia, PA: Elsevier; 2016: hoofdstuk 166.
Beoordeling Datum 24-4-2017
Bijgewerkt door: Gordon A. Starkebaum, MD, hoogleraar geneeskunde, afdeling reumatologie, University of Washington School of Medicine, Seattle, WA. Ook beoordeeld door David Zieve, MD, MHA, medisch directeur, Brenda Conaway, Editorial Director en de A.D.A.M. Redactie.