Inhoud
- Omschrijving
- Waarom de procedure wordt uitgevoerd
- Risico's
- Vóór de procedure
- Na de procedure
- Outlook (Prognose)
- Alternatieve namen
- Referenties
- Beoordeling Datum 31-01-2017
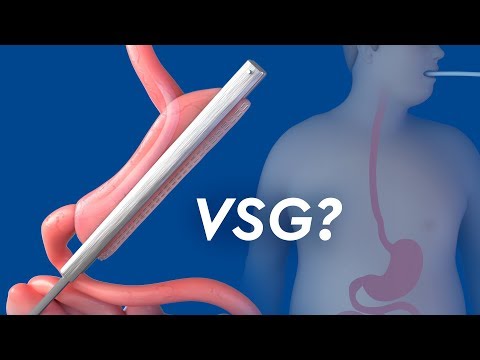
Verticale mouw gastrectomie is een operatie om te helpen met gewichtsverlies. De chirurg verwijdert een groot deel van uw maag.
De nieuwe, kleinere maag is ongeveer zo groot als een banaan. Het beperkt de hoeveelheid voedsel die je kunt eten door je een verzadigd gevoel te geven na het eten van kleine hoeveelheden voedsel.
Omschrijving
U krijgt algemene anesthesie vóór deze operatie. Dit is een medicijn dat je slapend en pijnvrij houdt.
De operatie wordt meestal gedaan met behulp van een kleine camera die in je buik wordt geplaatst. Dit type operatie wordt laparoscopie genoemd. De camera wordt een laparoscoop genoemd. Hiermee kan uw chirurg in uw buik kijken.
In deze operatie:
- Uw chirurg maakt 2 tot 5 kleine snijwonden (incisies) in uw buik.
- Het bereik en de instrumenten die nodig zijn om de operatie uit te voeren, worden via deze bezuinigingen ingevoegd.
- De camera is verbonden met een videomonitor in de operatiekamer. Hierdoor kan de chirurg tijdens het opereren in uw buik kijken.
- Een onschuldig gas wordt in de buik gepompt om het uit te zetten. Dit geeft de chirurg de ruimte om te werken.
- Uw chirurg verwijdert het grootste deel van uw maag.
- De resterende delen van uw maag worden samengevoegd met behulp van chirurgische nietjes. Hierdoor ontstaat een lange verticale buis of een banaanvormige maag.
- De operatie omvat niet het snijden of veranderen van de sluitspieren waardoor voedsel de maag kan binnenkomen of verlaten.
- De scope en andere tools zijn verwijderd. De snitten zijn dicht genaaid.
De operatie duurt 60 tot 90 minuten.
Gewichtsverlies chirurgie kan uw risico op galstenen verhogen. Uw chirurg kan een cholecystectomie aanbevelen. Dit is een operatie om de galblaas te verwijderen. Het kan worden gedaan vóór de chirurgie van het gewichtsverlies of op hetzelfde moment.
Waarom de procedure wordt uitgevoerd
Gewichtsverlies chirurgie kan een optie zijn als u erg zwaarlijvig bent en niet in staat bent geweest om gewicht te verliezen door middel van dieet en lichaamsbeweging.
Verticale mouw gastrectomie is geen snelle oplossing voor obesitas. Het zal je levensstijl sterk veranderen. Na deze operatie moet u gezond voedsel eten, de portiegrootte regelen van wat u eet en sporten. Als u deze maatregelen niet volgt, kunt u complicaties krijgen door de operatie en een slecht gewichtsverlies.
Deze procedure kan worden aanbevolen als u:
- Een body mass index (BMI) van 40 of meer. Iemand met een BMI van 40 of meer is ten minste 100 pond (45 kilogram) groter dan het aanbevolen gewicht. Een normale BMI ligt tussen 18,5 en 25.
- Een BMI van 35 of meer en een ernstige medische aandoening die zou kunnen verbeteren met gewichtsverlies. Sommige van deze aandoeningen zijn obstructieve slaapapneu, diabetes type 2 en hartaandoeningen.
Gastrectomie met verticale huls is meestal gedaan bij mensen die te zwaar zijn om veilig andere vormen van gewichtsverlies chirurgie te ondergaan. Sommige mensen hebben uiteindelijk een tweede afslankoperatie nodig.
Deze procedure kan niet worden teruggedraaid als deze eenmaal is voltooid.
Risico's
Risico's voor anesthesie en chirurgie in het algemeen zijn:
- Allergische reacties op medicijnen
- Ademhalingsproblemen
- Bloedingen, bloedstolsels, infectie
Risico's voor verticale sleeve gastrectomie zijn:
- Gastritis (maagontsteking), zuurbranden of maagzweren
- Letsel aan uw maag, darmen of andere organen tijdens de operatie
- Lekkend van de lijn waar delen van de maag aan elkaar zijn geniet
- Slechte voeding, hoewel veel minder dan bij maagomleidingschirurgie
- Littekens in je buik die in de toekomst kunnen leiden tot een verstopping in je darm
- Braken door meer te eten dan uw maagzak kan vasthouden
Vóór de procedure
Uw chirurg zal u vragen om tests en bezoeken af te leggen bij uw andere zorgverleners voordat u deze operatie ondergaat. Sommige hiervan zijn:
- Een volledig fysiek examen.
- Bloedonderzoek, echografie van uw galblaas en andere tests om te zorgen dat u gezond genoeg bent om een operatie te ondergaan.
- Bezoek uw arts om ervoor te zorgen dat andere medische problemen die u heeft, zoals diabetes, hoge bloeddruk en hart- of longproblemen, onder controle zijn.
- Voedingsadvies.
- Klassen om u te helpen te leren wat er gebeurt tijdens de operatie, wat u daarna mag verwachten en welke risico's of problemen daarna kunnen optreden.
- Misschien wil je een counsellor bezoeken om er zeker van te zijn dat je emotioneel klaar bent voor deze operatie. U moet na de operatie grote veranderingen in uw levensstijl kunnen aanbrengen.
Als u rookt, moet u enkele weken voor de operatie stoppen en niet opnieuw beginnen met roken na de operatie. Roken vertraagt het herstel en verhoogt het risico op problemen. Vraag uw provider om hulp bij het stoppen.
Vertel uw provider:
- Als u zwanger bent of zou kunnen zijn
- Welke medicijnen, vitaminen, kruiden en andere supplementen u gebruikt, zelfs degenen die u zonder recept hebt gekocht
Tijdens de week vóór uw operatie:
- Mogelijk wordt u gevraagd om te stoppen met het gebruik van bloedverdunnende geneesmiddelen. Deze omvatten aspirine, ibuprofen (Advil, Motrin), vitamine E, warfarine (Coumadin, Jantoven) en anderen.
- Vraag uw arts welke medicijnen u nog moet innemen op de dag van uw operatie.
Op de dag van uw operatie:
- Volg instructies over wanneer u moet stoppen met eten en drinken.
- Neem de medicijnen die uw arts u heeft voorgeschreven in te nemen met een klein slokje water.
- Kom op tijd naar het ziekenhuis.
Na de procedure
Je kunt waarschijnlijk 2 dagen na je operatie naar huis. U moet de dag na de operatie heldere vloeistoffen kunnen drinken en tegen de tijd dat u naar huis gaat op een gepureerd dieet gaan.
Wanneer u naar huis gaat, krijgt u waarschijnlijk pijnstillers of -vloeistoffen en een medicijn dat een protonpompremmer wordt genoemd.
Als je eet na deze operatie, zal het zakje snel vol raken. Je zult je vol voelen na het eten van een zeer kleine hoeveelheid voedsel.
De chirurg, verpleegkundige of diëtist adviseert een dieet voor u. Maaltijden moeten klein zijn om te voorkomen dat de resterende maag wordt uitgerekt.
Outlook (Prognose)
Het uiteindelijke gewichtsverlies is mogelijk niet zo groot als bij een maag-bypass. Dit kan genoeg zijn voor veel mensen. Praat met uw chirurg over welke procedure het beste voor u is.
Het gewicht zal gewoonlijk langzamer afnemen dan bij een maagomleiding. Je moet blijven afvallen gedurende maximaal 2 tot 3 jaar.
Het verliezen van voldoende gewicht na een operatie kan vele medische aandoeningen verbeteren die u mogelijk ook heeft. Omstandigheden die kunnen verbeteren zijn astma, type 2 diabetes, artritis, hoge bloeddruk, obstructieve slaapapneu, hoog cholesterol en gastro-oesofageale ziekte (GERD).
Minder wegen zou het voor u ook veel gemakkelijker moeten maken om zich te verplaatsen en uw dagelijkse activiteiten te doen.
Deze operatie alleen is geen oplossing om af te vallen. Het kan je trainen om minder te eten, maar je moet nog steeds veel van het werk doen. Om gewicht te verliezen en complicaties van de procedure te vermijden, moet u de oefening en eetrichtlijnen volgen die uw chirurg en diëtist u geven.
Alternatieve namen
Gastrectomie - mouw; Gastrectomie - grotere kromming; Gastrectomie - pariëtale; Maagverkleining; Verticale gastroplastiek
Referenties
Buchwald H. Sleeve gastrectomie. In: Buchwald H, ed. Buchwald's Atlas van metabole en bariatrische chirurgische technieken en procedures. Philadelphia, PA: Elsevier Saunders; 2012: hoofdstuk 10.
Richards WO. Morbide obesitas. In: Townsend CM Jr, Beauchamp RD, Evers BM, Mattox KL, eds. Sabiston Handboek voor chirurgie. 20ste ed. Philadelphia, PA: Elsevier; 2017: hoofdstuk 47.
Thompson CC, Morton JM. Chirurgische en endoscopische behandeling van obesitas. In: Feldman M, Friedman LS, Brandt LJ, eds. Sleisenger en Fordtran's gastro-intestinale en leverziekte. 10e ed. Philadelphia, PA: Elsevier Saunders; 2016: hoofdstuk 8.
Beoordeling Datum 31-01-2017
Bijgewerkt door: Mary C. Mancini, MD, PhD, Afdeling Chirurgie, Louisiana State University Health Sciences Center-Shreveport, Shreveport, LA. Beoordeling door VeriMed Healthcare Network. Ook beoordeeld door David Zieve, MD, MHA, medisch directeur, Brenda Conaway, Editorial Director en de A.D.A.M. Redactie.