
Inhoud
- Terugkerende schijfherniaties
- Pseudoartrose
- Aangrenzende segmentziekte
- Revisie TDR
- Problemen met geïmplanteerde hardware
Terugkerende schijfherniaties
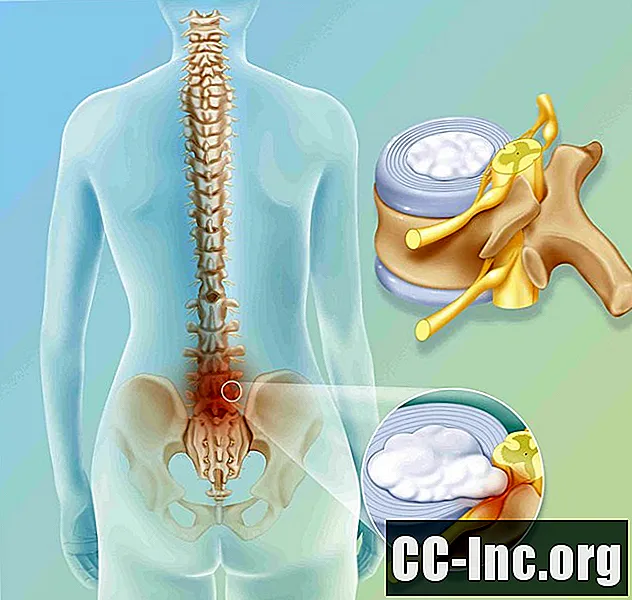
Als u na een discectomie opnieuw ischias, pijn in uw arm of andere symptomen van een hernia heeft, kunt u een terugkerende hernia of cervicale radiculopathie hebben. Een terugkerende hernia is in feite een herhaling van het probleem dat in de eerste plaats tot de operatie heeft geleid.
Bij een discectomie worden doorgaans alleen die stukjes schijfmateriaal (fragmenten genoemd) verwijderd die gedeeltelijk of volledig losgeraakt zijn van de hoofdschijf. Je hebt nog steeds je schijf en het is nog steeds mogelijk om het gedeelte dat overblijft te hernia.
Dr. Joshua D. Auerbach, hoofd van de wervelkolomchirurgie in het Bronx-Lebanon Hospital Center in New York City, vergelijkt een discectomie met het eten van een stuk cheesecake, vooral voor degenen die gepassioneerd zijn door deze delicatesse.
Terwijl je je gelukkig concentreert op de smaakervaring, zegt hij, is de kans groot dat stukjes cheesecake loskomen van het hoofdstuk. Sommige zullen op de plaat landen, andere kunnen op de rand van de plaat terechtkomen en weer andere kunnen er helemaal af vallen. In deze situatie zouden de meeste mensen de fragmenten die van de plaat vallen weggooien, maar doorgaan met het eten van de hoofdplak.
De discectomie-analogie werkt op dezelfde manier: de niet-bruikbare stukjes worden uit de hoofdstructuur verwijderd, waardoor de rest van je schijf, of fluitje van een cent, intact blijft.
Pseudoartrose
Pseudoartrose is een term die een gebrek aan botfusie beschrijft uiterlijk een jaar na een spinale fusieoperatie.
Volgens Auerbach komt pseudoartrose zeer vaak voor en komt het voor bij tot wel 68% van de lumbale fusies. Hiervan heeft tussen de 6 en 36% een heroperatie nodig, zegt hij.
Enkele dingen die een rol kunnen spelen bij de ontwikkeling van pseudoartrose na uw eerste operatie zijn:
- De aard van uw oorspronkelijke diagnose
- Type hardware (of het ontbreken daarvan) geïnstalleerd
- Type bottransplantaat, indien aanwezig, gebruikt
- Uw gezondheidsgewoonten en conditie. Als u bijvoorbeeld rookt of corticosteroïden gebruikt, kan uw risico op pseudoartrose toenemen.
- Als u een spinale fusie heeft waarbij geen platen, schroeven of andere hardware zijn geïnstalleerd.
In zijn hoofdstuk over revisie van lumbale wervelkolomoperaties voor de medische tekst getiteld The Textbook of Spinal Surgery, 3e editieCiteert Auerbach onderzoeken die aantonen dat fusies die worden uitgevoerd zonder de implantatie van hardware, uw risico op pseudoartrose met 70% kunnen verhogen. Dat aantal is veel lager - 10% - voor spinale fusies waarin hardware is geplaatst, meldt hij.
Aangrenzende segmentziekte
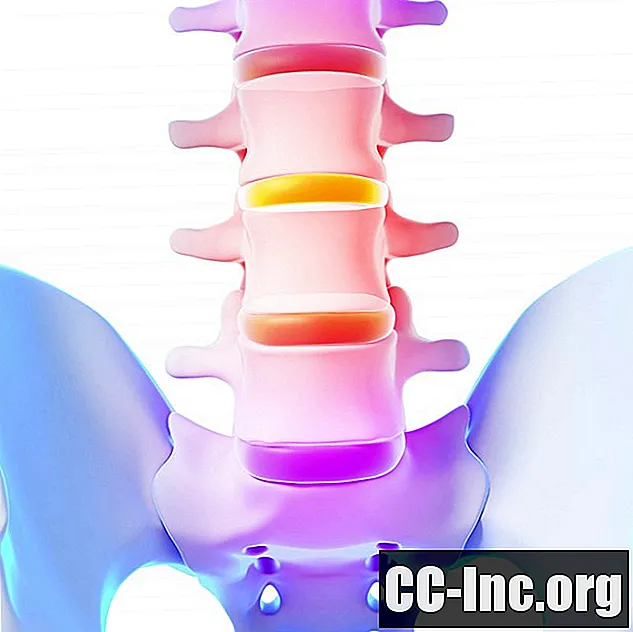
ASS, of degeneratie van aangrenzende segmenten, is een aandoening waarbij anatomische veranderingen optreden bij spinale gewrichten boven en / of onder de plaats waar een rugoperatie wordt uitgevoerd.
Auerbach zegt dat wanneer ASS optreedt, dit meestal na ongeveer twee of meer pijnvrije jaren gebeurt.
Deskundigen weten niet helemaal of het de rugoperatie of de natuurlijke progressie van degeneratieve veranderingen in de wervelkolom is die verantwoordelijk is voor ASS.
Frank Cammisa, Jr., M.D., hoofd van de wervelkolomdienst van het Hospital for Special Surgery in New York, zegt dat andere factoren dan de chirurgische procedure een rol kunnen spelen bij de ontwikkeling van de degeneratieve veranderingen die we ASS noemen. "Vaak wordt ASS de schuld gegeven van het feit dat een patiënt een fusie heeft; maar zelfs als de patiënt nooit een fusie heeft ondergaan, kunnen ze toch degeneratieve veranderingen op een ander niveau ontwikkelen."
Een studie uitgevoerd door Song, et. al, getiteld: "Aangrenzende segment degeneratieve ziekte: is het te wijten aan ziekteprogressie of een fusie-geassocieerd fenomeen? Vergelijking tussen segmenten grenzend aan de gefuseerde en niet-gefuseerde segmenten", gepubliceerd in het novembernummer van European Spine Journal vond dat " ziekte van aangrenzende segmenten is meer een gevolg van de natuurlijke geschiedenis van cervicale spondylose dan de aanwezigheid van fusie. "
Auerbach zegt dat biomechanische studies extra stress laten zien op aangrenzende niveaus na een fusie. Omdat fusie de neiging heeft de steilheid van de hoek tussen de twee botten van een tussenwervelgewricht te vergroten, zal de manier waarop uw wervelkolom beweegt waarschijnlijk veranderen. Dit kan extra druk uitoefenen op sommige delen van het gewricht.
"De schijven pakken de speling op", vertelt hij me.
Volgens Auerbach en anderen is dit soort verhoogde stress een belangrijke reden waarom velen in de industrie aandringen op de ontwikkeling van chirurgische technieken en apparaten voor bewegingsbehoud. Vooruitgang in de technologie - bijvoorbeeld totale schijfvervangingen - stellen artsen in staat het probleem te behandelen zonder beweging in het getroffen gebied op te offeren.
Voor het geval je het je afvraagt, daar zijn studies die een voordeel aantonen van het hebben van een schijfvervanging boven een spinale fusie, hoewel niet alle vragen zijn beantwoord (vanaf 2016). In een analyse van drie onderzoeken waarbij de resultaten van cervicale schijfvervangingen werden vergeleken met spinale fusie twee jaar na de procedure, ontdekten onderzoekers bijvoorbeeld dat mensen met artroplastiek (schijfvervanging) 44% minder kans hadden op een tweede operatie. Diezelfde studie rapporteerde er geen significant voordeel van artroplastiek voor het minimaliseren of voorkomen van ASS, echter.
Revisie TDR
Totale schijfvervanging, vaak kortweg TDR genoemd, is een relatief nieuwe operatie (althans in de Verenigde Staten) die door sommige wervelkolomexperts wordt gezien als een levensvatbaar alternatief voor spinale fusiechirurgie. In Europa worden al een tijdje schijven vervangen, maar de VS passen deze technologie langzamer toe.
Omdat schijfvervanging nieuw is in dit land, ben ik van mening dat de fabrikanten van apparaten en artsen die baanbrekend zijn op het gebied van chirurgische technieken nog steeds de details uitwerken. Dit kan het risico vergroten dat een of meer complicaties optreden als gevolg van het vervangen van een schijf.
Auerbach zegt dat slechts ongeveer 0-5% van de patiënten die zijn verwezen voor een wervelkolomoperatie, voldoen aan de criteria voor een veilige en succesvolle procedure voor totale schijfvervanging. Als je geen kandidaat bent, maar je hebt er toch een, zegt hij, kun je complicaties ervaren.
Een van de meest voorkomende complicaties die leiden tot een herziening van de TDR (zoals een tweede schijfvervangende operatie soms wordt genoemd) is een defect aan het apparaat. Voorbeelden van defecten aan het apparaat zijn onder meer het slecht functioneren van de prothetische schijf die in uw wervelkolom is geïmplanteerd, of wanneer het apparaat van positie verandert (extrudeert).
Cammisa voegt eraan toe dat, omdat een schijfvervanging de beweging behoudt, normale degeneratieve veranderingen kunnen optreden bij de facetgewrichten. Als deze degeneratie te pijnlijk wordt, zegt hij, kan uw arts een spinale fusie voorstellen als uw revisieoperatie.
Problemen met geïmplanteerde hardware
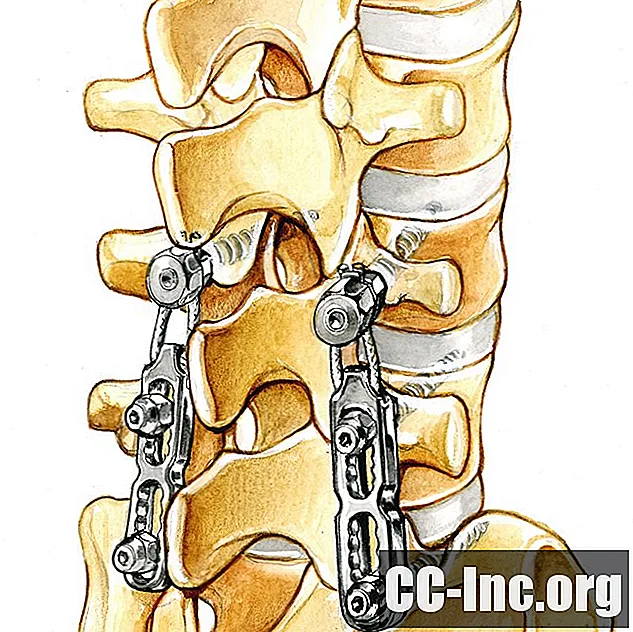
In zeldzame gevallen kunt u problemen tegenkomen met de hardware die in uw wervelkolom is geïmplanteerd. Dit omvat prothetische schijven, zoals hierboven vermeld, evenals hardware die wordt gebruikt voor spinale fusie en andere soorten rugoperaties. Het instrument, zoals het soms wordt genoemd, kan breken of de chirurg heeft het tijdens de procedure in de verkeerde positie geplaatst.
Een type hardwareprobleem als gevolg van een rugoperatie is een syndroom dat bekend staat als "pijnlijke hardware". In dit geval zijn de geïmplanteerde items gewoon te oncomfortabel, zegt Auerbach.
Camissa zegt dat pijn als gevolg van het pijnlijke hardwaresyndroom meestal ontstaat uit zacht weefsel (d.w.z. je spieren, ligamenten, pezen en fascia).
Om het pijnlijke hardwaresyndroom aan te pakken, is soms een operatie nodig om de aanstootgevende items te verwijderen. Cammisa deelt me mee dat een revisieoperatie voor het pijnlijke hardwaresyndroom meestal te wijten is aan de plaatsing van de hardware, niet het apparaat zelf. "Het is buitengewoon ongebruikelijk dat instrumenten moeten worden verwijderd vanwege pijn die door het apparaat wordt veroorzaakt", bevestigt Cammisa.
Een revisieoperatie voor pijnlijke hardware wordt meestal onmiddellijk uitgevoerd.