Inhoud
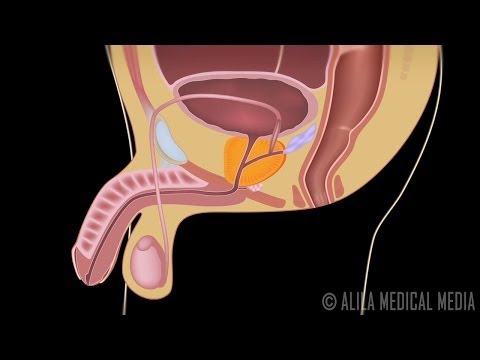
Goedaardige prostaathyperplasie, een niet-kankerachtige vergroting van de prostaatklier, is de meest voorkomende goedaardige tumor bij mannen.
Net als bij prostaatkanker komt BPH vaker voor in het Westen dan in Oosterse landen, zoals Japan en China, en het kan ook vaker voorkomen bij zwarte mensen. Niet zo lang geleden vond een studie een mogelijke genetische link voor BPH bij mannen jonger dan 65 jaar met een sterk vergrote prostaat: hun mannelijke familieleden hadden vier keer meer kans dan andere mannen om op een bepaald moment in hun leven een BPH-operatie te ondergaan, en hun broers hadden een zesvoudige toename van het risico.
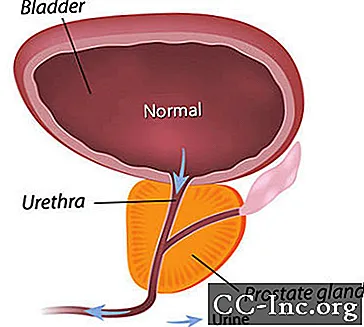
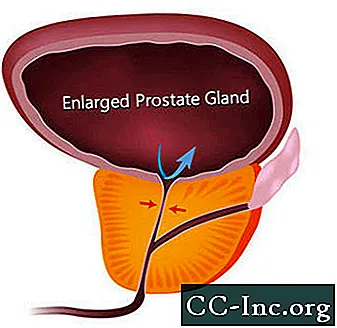
BPH veroorzaakt symptomen door de urinestroom door de urethra te belemmeren. Symptomen die verband houden met BPH komen voor bij ongeveer een op de vier mannen op de leeftijd van 55 en bij de helft van de 75-jarige mannen. Behandeling is echter alleen nodig als de symptomen hinderlijk worden. Op 80-jarige leeftijd ervaart ongeveer 20% tot 30% van de mannen BPH-symptomen die ernstig genoeg zijn om behandeling te vereisen. Chirurgie was de enige optie tot de recente goedkeuring van minimaal invasieve procedures die de prostaat-urethra openen, en medicijnen die de symptomen kunnen verlichten door de prostaat te verkleinen of door het prostaatspierweefsel te ontspannen dat de urethra vernauwt.
Tekenen en symptomen
BPH-symptomen kunnen worden onderverdeeld in symptomen die direct worden veroorzaakt door urethrale obstructie en symptomen als gevolg van secundaire veranderingen in de blaas.
Typische obstructieve symptomen zijn:
- Moeilijkheden om te beginnen met plassen ondanks duwen en inspanning
- Een zwakke stroom urine; verschillende onderbrekingen in de stroom
- Dribbelen aan het einde van het plassen
Blaasveranderingen veroorzaken:
- Een plotselinge sterke drang om te plassen (urgentie)
- Frequent urineren
- Het gevoel dat de blaas niet leeg is nadat het plassen is voltooid
- Regelmatig 's nachts wakker worden om te plassen (nocturie)
Naarmate de blaas gevoeliger wordt voor vastgehouden urine, kan een man incontinent worden (niet in staat om de blaas onder controle te houden, waardoor hij 's nachts bedplassen of niet snel genoeg kan reageren op aandrang tot plassen).
Brandwonden of pijn tijdens het plassen kan optreden als er een blaastumor, infectie of steen aanwezig is. Bloed in de urine (hematurie) kan BPH aankondigen, maar de meeste mannen met BPH hebben geen hematurie.
Screening en diagnose
De Symptom Index van de American Urological Association (AUA) biedt een objectieve beoordeling van BPH-symptomen die helpen bij het bepalen van de behandeling. Deze index kan echter niet worden gebruikt voor diagnose, omdat andere ziekten symptomen kunnen veroorzaken die vergelijkbaar zijn met die van BPH.
Een medische geschiedenis geeft aanwijzingen over aandoeningen die BPH kunnen nabootsen, zoals urethrale strictuur, blaaskanker of stenen, of abnormale blaas- / bekkenbodemfunctie (problemen met het vasthouden of legen van urine) als gevolg van een neurologische aandoening (neurogene blaas) of bekkenbodem spiertrekkingen. Vernauwingen kunnen het gevolg zijn van urethrale schade veroorzaakt door eerder trauma, instrumentatie (bijvoorbeeld inbrengen van een katheter) of een infectie zoals gonorroe. Blaaskanker wordt vermoed als er een geschiedenis van bloed in de urine is.
Pijn in de penis of het gebied van de blaas kan wijzen op blaasstenen, infecties of irritatie of compressie van de nervus pudendus. Een neurogene blaas wordt aangeraden wanneer een man diabetes of een neurologische ziekte heeft, zoals multiple sclerose of de ziekte van Parkinson, of een recente verslechtering van de seksuele functie. Een grondige medische geschiedenis moet vragen bevatten over eventuele verergering van urinaire symptomen bij het gebruik van verkoudheids- of sinusmedicijnen, en eerdere urineweginfecties of prostatitis (ontsteking van de prostaat, die pijn in de onderrug en het gebied tussen het scrotum en het rectum kan veroorzaken, en koude rillingen, koorts en algemene malaise). De arts zal ook vragen of er vrij verkrijgbare of voorgeschreven medicijnen worden gebruikt, omdat sommige mictiesymptomen bij mannen met BPH kunnen verergeren.
Het lichamelijk onderzoek kan beginnen met het observeren van het urineren door de arts om eventuele urinaire onregelmatigheden op te sporen. De arts zal de onderbuik handmatig onderzoeken om te controleren of er een massa is, wat kan duiden op een vergrote blaas als gevolg van vastgehouden urine. Bovendien is een digitaal rectaal onderzoek (DRE), waarmee de arts de grootte, vorm en consistentie van de prostaat kan beoordelen, essentieel voor een juiste diagnose. Tijdens dit belangrijke onderzoek wordt een gehandschoende vinger in het rectum ingebracht - dit is slechts licht oncomfortabel. De detectie van harde of stevige plekken in de prostaat doet vermoeden van prostaatkanker ontstaan. Als de geschiedenis een mogelijke neurologische aandoening suggereert, kan het fysieke een onderzoek naar neurologische afwijkingen omvatten die erop wijzen dat de urinaire symptomen het gevolg zijn van een neurogene blaas.
Een urineonderzoek, dat wordt uitgevoerd voor alle patiënten met symptomen van BPH, kan de enige laboratoriumtest zijn als de symptomen mild zijn en er geen andere afwijkingen worden vermoed op basis van de medische geschiedenis en lichamelijk onderzoek. Een urinecultuur wordt toegevoegd als een urineweginfectie wordt vermoed. Bij ernstigere, chronische BPH-symptomen worden bloedcreatinine van bloedureumstikstof (BUN) en hemoglobine gemeten om nierbeschadiging en bloedarmoede uit te sluiten. Het wordt aanbevolen om de niveaus van prostaatspecifiek antigeen (PSA) in het bloed te meten om op prostaatkanker te screenen, evenals het uitvoeren van de DRE. PSA-testen alleen kunnen niet bepalen of de symptomen te wijten zijn aan BPH of prostaatkanker, omdat beide aandoeningen de PSA-waarden kunnen verhogen.
Behandeling
Wanneer is een BPH-behandeling nodig?
Het verloop van BPH bij een individu is niet voorspelbaar. Symptomen, evenals objectieve metingen van urethrale obstructie, kunnen vele jaren stabiel blijven en kunnen volgens sommige onderzoeken zelfs na verloop van tijd verbeteren voor maar liefst een derde van de mannen. In een studie van de Mayo Clinic verergerden de urinesymptomen niet gedurende een periode van 3,5 jaar bij 73% van de mannen met milde BPH. Een geleidelijke afname van de grootte en kracht van de urinestraal en het gevoel van onvolledige lediging van de blaas zijn de symptomen die het meest gecorreleerd zijn met de uiteindelijke behoefte aan behandeling. Hoewel nocturie een van de meest vervelende BPH-symptomen is, voorspelt het niet de noodzaak van toekomstige interventie.
Als verergerende urethrale obstructie onbehandeld blijft, zijn mogelijke complicaties een verdikte, prikkelbare blaas met verminderde urinecapaciteit; geïnfecteerde resturine of blaasstenen; en een back-up van druk die de nieren beschadigt.
Beslissingen over de behandeling zijn gebaseerd op de ernst van de symptomen (zoals beoordeeld door de AUA Symptom Index), de mate van schade aan de urinewegen en de algehele gezondheid van de man. Over het algemeen is geen behandeling aangewezen bij degenen die slechts enkele symptomen hebben en er geen last van hebben. Interventie - meestal chirurgisch - is vereist in de volgende situaties:
- Onvoldoende lediging van de blaas met schade aan de nieren tot gevolg
- Volledig onvermogen om te urineren na acute urineretentie
- Incontinentie door overvulling of verhoogde gevoeligheid van de blaas
- Blaas stenen
- Geïnfecteerde resturine
- Terugkerende ernstige hematurie
- Symptomen waar de patiënt genoeg last van heeft om zijn kwaliteit van leven te verminderen
Behandelingsbeslissingen zijn moeilijker voor mannen met matige symptomen. Ze moeten de mogelijke complicaties van de behandeling afwegen tegen de omvang van hun symptomen. Elk individu moet bepalen of de symptomen zijn leven voldoende verstoren om behandeling te verdienen.Bij het kiezen van een behandeling moeten zowel patiënt als arts de effectiviteit van verschillende therapievormen afwegen tegen hun bijwerkingen en kosten.
Behandelingsopties voor BPH
Momenteel zijn de belangrijkste opties om BPH aan te pakken:
- Waakzaam wachten
- Medicatie
- Chirurgie (prostaat-urethrale lift, transurethrale resectie van de prostaat, foto-verdamping van de prostaat, open prostatectomie)
Als medicijnen niet effectief zijn bij een man die niet in staat is om de ontberingen van een operatie te weerstaan, kunnen urethrale obstructie en incontinentie worden beheerd door intermitterende katheterisatie of een inwonende Foley-katheter (die aan het uiteinde een opgeblazen ballon heeft om deze op zijn plaats in de blaas te houden) . De katheter kan voor onbepaalde tijd blijven zitten (deze wordt meestal maandelijks vervangen).
Waakzaam wachten
Omdat de voortgang en complicaties van BPH onvoorspelbaar zijn, is een strategie van waakzaam wachten - er wordt geen poging gedaan om onmiddellijk te behandelen - het beste voor mensen met minimale symptomen die niet bijzonder hinderlijk zijn. Ongeveer één keer per jaar zijn doktersbezoeken nodig om de voortgang van de symptomen te beoordelen, een onderzoek uit te voeren en enkele eenvoudige laboratoriumtests uit te voeren. Tijdens het waakzaam wachten moet de man kalmerende middelen en vrij verkrijgbare verkoudheids- en sinusremedies die decongestiva bevatten, vermijden. Deze medicijnen kunnen obstructieve symptomen verergeren. Het vermijden van vloeistoffen 's nachts kan de nocturie verminderen.
Medicatie
Er worden nog steeds gegevens verzameld over de voordelen en mogelijke nadelige effecten van langdurige medische therapie. Momenteel worden twee soorten geneesmiddelen - 5-alfa-reductaseremmers en alfa-adrenerge blokkers - gebruikt om BPH te behandelen. Voorlopig onderzoek suggereert dat deze medicijnen de symptomen bij 30% tot 60% van de mannen verbeteren, maar het is nog niet te voorspellen wie op medische therapie zal reageren of welk medicijn beter zal zijn voor een individuele patiënt.
5-alfa-reductaseremmers
Finasteride (Proscar) blokkeert de omzetting van testosteron in dihydrotestosteron, het belangrijkste mannelijke geslachtshormoon dat wordt aangetroffen in cellen van de prostaat. Bij sommige mannen kan finasteride BPH-symptomen verlichten, de urinestroomsnelheid verhogen en de prostaat verkleinen, hoewel het voor onbepaalde tijd moet worden gebruikt om herhaling van de symptomen te voorkomen, en het kan wel zes maanden duren voordat maximale voordelen worden bereikt.
In een onderzoek naar de veiligheid en effectiviteit, ervoer tweederde van de mannen die finasteride gebruikten:
- Ten minste 20% afname van de prostaatgrootte (slechts ongeveer de helft bereikte dit niveau van vermindering met het merk van één jaar)
- Verbeterde urinestroom voor ongeveer een derde van de patiënten
- Enige verlichting van symptomen bij tweederde van de patiënten
Een vorig jaar gepubliceerde studie suggereert dat finasteride het meest geschikt is voor mannen met relatief grote prostaatklieren. Uit een analyse van zes onderzoeken bleek dat finasteride de BPH-symptomen alleen verbeterde bij mannen met een aanvankelijk prostaatvolume van meer dan 40 kubieke centimeter - finasteride verminderde de symptomen niet bij mannen met kleinere klieren. Aangezien finasteride de prostaat doet krimpen, zullen mannen met kleinere klieren waarschijnlijk minder snel op het medicijn reageren omdat de urinaire symptomen het gevolg zijn van andere oorzaken dan fysieke obstructie (bijvoorbeeld vernauwing van gladde spieren). Een recente studie toonde aan dat finasteridebehandeling gedurende een observatieperiode van vier jaar het risico op het ontwikkelen van urineretentie of het vereisen van chirurgische behandeling met 50% verminderde.
Het gebruik van finasteride heeft enkele bijwerkingen. Impotentie komt voor bij 3% tot 4% van de mannen die het medicijn gebruiken, en patiënten ervaren een vermindering van 15% in hun seksuele functiescores, ongeacht hun leeftijd en prostaatgrootte. Finasteride kan ook het volume van het ejaculaat verminderen. Een ander nadelig effect is gynaecomastie (vergroting van de borsten). Een studie uit Engeland vond gynaecomastie bij 0,4% van de patiënten die het medicijn gebruikten. Ongeveer 80% van degenen die ermee stoppen, hebben een gedeeltelijke of volledige remissie van hun borstvergroting. Omdat het niet duidelijk is dat het medicijn gynaecomastie veroorzaakt of dat het het risico op borstkanker verhoogt, worden mannen die finasteride gebruiken zorgvuldig gecontroleerd totdat deze problemen zijn opgelost. Mannen die aan finasteride of dutasteride worden blootgesteld, lopen ook het risico om het post-finasteridesyndroom te ontwikkelen, dat wordt gekenmerkt door een reeks symptomen, waaronder enkele die seksueel zijn (verminderd libido, ejaculatiestoornissen, erectiestoornissen), lichamelijk (gynaecomastie, spierzwakte) en psychologisch (depressie, angst, zelfmoordgedachten). Deze symptomen kunnen op lange termijn aanhouden ondanks stopzetting van finasteride.
Finasteride kan de PSA-waarden met ongeveer 50% verlagen, maar men denkt niet dat het de bruikbaarheid van PSA als screeningtest voor prostaatkanker beperkt. De daling van de PSA-waarden en eventuele nadelige effecten op de seksuele functie verdwijnen wanneer het gebruik van finasteride wordt stopgezet.
Om de voordelen van finasteride voor BPH te verkrijgen zonder de opsporing van vroege prostaatkanker in gevaar te brengen, moeten mannen een PSA-test ondergaan voordat de finasteridebehandeling wordt gestart. Daaropvolgende PSA-waarden kunnen dan worden vergeleken met deze basislijnwaarde. Als een man al finasteride gebruikt en er geen basislijn-PSA-niveau is verkregen, moeten de resultaten van een huidige PSA-test met twee worden vermenigvuldigd om het werkelijke PSA-niveau te schatten. Een daling van de PSA van minder dan 50% na een jaar finasteridebehandeling suggereert dat het medicijn niet wordt ingenomen of dat prostaatkanker aanwezig kan zijn. Elke verhoging van de PSA-waarden tijdens het gebruik van finasteride verhoogt ook de kans op prostaatkanker.
Alfa-adrenerge blokkers
Deze medicijnen, die oorspronkelijk werden gebruikt om hoge bloeddruk te behandelen, verminderen de spanning van gladde spieren in bloedvatwanden en ontspannen glad spierweefsel in de prostaat. Als gevolg hiervan kan dagelijks gebruik van een alfa-adrenerge geneesmiddel de urinestroom verhogen en de symptomen van urinaire frequentie en nycturie verlichten. Sommige alfa-l-adrenerge geneesmiddelen - bijvoorbeeld doxazosine (Cardura), prazosine (Minipress), terazosine (Hytrin) en tamsulosine (selectieve alfa 1-A-receptorblokker - Flomax) - zijn voor dit doel gebruikt. Een recente studie wees uit dat 10 milligram (mg) terazosine per dag een vermindering van 30% van BPH-symptomen veroorzaakte bij ongeveer tweederde van de mannen die het medicijn gebruikten. Lagere dagelijkse doses terazosine (2 en 5 mg) leverden niet zoveel voordeel op als de dosis van 10 mg. De auteurs van het rapport raadden artsen aan de dosis geleidelijk te verhogen tot 10 mg, tenzij er vervelende bijwerkingen optreden. Mogelijke bijwerkingen van alfa-adrenerge blokkers zijn orthostatische hypotensie (duizeligheid bij het opstaan door een daling van de bloeddruk), vermoeidheid en hoofdpijn. In deze studie was orthostatische hypotensie de meest voorkomende bijwerking, en de auteurs merkten op dat het probleem kan worden verlicht door de dagelijkse dosis 's avonds in te nemen. Een andere verontrustende bijwerking van alfablokkers is de ontwikkeling van ejaculatiestoornissen (tot 16% van de patiënten zal dit ervaren). In een onderzoek met meer dan 2.000 BPH-patiënten verlaagde maximaal 10 mg terazosine de gemiddelde AUA Symptom Index-scores van 20 naar 12,4 gedurende een jaar, vergeleken met een daling van 20 naar 16,3 bij patiënten die een placebo kregen.
Een voordeel van alfablokkers ten opzichte van finasteride is dat ze vrijwel direct werken. Ze hebben ook het extra voordeel dat ze hypertensie behandelen wanneer deze aanwezig is bij BPH-patiënten. Of terazosine superieur is aan finasteride kan echter meer afhangen van de grootte van de prostaat. Toen de twee medicijnen werden vergeleken in een studie gepubliceerd in The New England Journal of Medicinebleek terazosine een grotere verbetering van BPH-symptomen en urinestroomsnelheid te veroorzaken dan finasteride. Maar dit verschil kan te wijten zijn aan het grotere aantal mannen in de studie met kleine prostaten, die eerder BPH-symptomen zouden hebben van gladde spiervernauwing dan van fysieke obstructie door overtollig klierweefsel. Doxazosine werd geëvalueerd in drie klinische onderzoeken met 337 mannen met BPH. Patiënten slikten ofwel een placebo ofwel 4 mg tot 12 mg doxazosine per dag. Het actieve medicijn verminderde de urinaire symptomen met 40% meer dan de placebo, en het verhoogde de urinepiekstroom met gemiddeld 2,2 ml / s (vergeleken met 0,9 ml / s voor de placebopatiënten).
Ondanks de eerdere overtuiging dat doxazosine alleen effectief was bij milde of matige BPH, ervoeren patiënten met ernstige symptomen de grootste verbetering. Bijwerkingen zoals duizeligheid, vermoeidheid, hypotensie (lage bloeddruk), hoofdpijn en slapeloosheid leidden tot terugtrekking uit de studie door 10% van degenen die het actieve medicijn gebruikten en 4% van degenen die de placebo gebruikten. Bij mannen die voor hypertensie worden behandeld, kan het nodig zijn de doses antihypertensiegeneesmiddelen aan te passen vanwege de bloeddrukverlagende effecten van een alfa-adrenerge blokker.
Fosfodiësterase-5-remmers
Fosfodiësterase-5-remmers, zoals Cialis, worden vaak gebruikt voor erectiestoornissen, maar bij dagelijks gebruik kunnen ze ook de gladde spier van de prostaat en overactiviteit van de blaasspier ontspannen. Studies die de impact van dagelijks Cialis-gebruik in vergelijking met placebo onderzochten, toonden een vermindering van de International Prostaat Symptom Score met vier tot vijf punten aan, en Cialis was superieur aan placebo wat betreft het verminderen van de urinaire frequentie, urgentie en urine-incontinentie-episodes. Studies die de invloed van Cialis op de urinestroom onderzoeken, hebben echter geen betekenisvolle verandering aangetoond.
Chirurgie
Chirurgische behandeling van de prostaat omvat verplaatsing of verwijdering van het blokkerende adenoom van de prostaat. Chirurgische therapieën waren van oudsher voorbehouden aan mannen die faalden met medische therapie en degenen die urineretentie ontwikkelden als gevolg van BPH, terugkerende urineweginfecties, blaasstenen of prostaatbloeding. Een groot aantal mannen voldoet echter slecht aan medische therapie vanwege bijwerkingen. Bij deze mannen kan chirurgische therapie worden overwogen om een langdurige verslechtering van de blaasfunctie te voorkomen.
Huidige chirurgische opties omvatten monopolaire en bipolaire transurethrale resectie van de prostaat (TURP), robotachtige eenvoudige prostatectomie (retropubisch, suprapubisch en laparoscopisch), transurethrale incisie van de prostaat, bipolaire transurethrale verdamping van de prostaat (TUVP), fotoselectieve verdamping van de prostaat (PVP) ), prostaat-urethrale lift (PUL), thermische ablatie met transurethrale microgolftherapie (TUMT), waterdamp-thermische therapie, transurethrale naaldablatie (TUNA) van de prostaat en enucleatie met behulp van holmium (HoLEP) of thulium (ThuLEP) laser.
Thermische behandelingen
Thermische procedures verlichten de symptomen door convectieve warmteoverdracht van een radiofrequentiegenerator te gebruiken. Transurethrale naaldablatie (TUNA) van de prostaat maakt gebruik van radiogolven met lage energie, afgegeven door kleine naalden aan het uiteinde van een katheter, om prostaatweefsel te verwarmen. Een zes maanden durend onderzoek onder 12 mannen met BPH (leeftijd 56 tot 76) wees uit dat de behandeling de AUA Symptom Index-scores met 61% verminderde en kleine bijwerkingen veroorzaakte (waaronder milde pijn of moeilijk urineren gedurende één tot zeven dagen bij alle mannen) . Bij één patiënt trad retrograde ejaculatie op. Een andere thermische behandeling, transurethrale microgolftherapie (TUMT), is een minimaal invasief alternatief voor chirurgie voor patiënten met obstructie van de blaasuitstroom veroorzaakt door BPH. TUMT wordt poliklinisch uitgevoerd onder lokale anesthesie en beschadigt het prostaatweefsel door microgolfenergie (warmte) die wordt afgegeven door een urethrale katheter.
Een nieuwe vorm van thermische therapie, waterdamp thermische therapie of Rezum genaamd, omvat de omzetting van thermische energie in waterdamp om celdood in de prostaat te veroorzaken. Studies naar de prostaatgrootte van zes maanden na thermische therapie met waterdamp toonden een vermindering van de prostaatgrootte met 29% aan door middel van MRI.
Bij thermische therapieën kunnen meerdere behandelsessies nodig zijn en de meeste mannen hebben binnen vijf jaar na hun eerste thermische behandeling meer behandeling voor BPH-symptomen nodig.
Transurethrale incisie van de prostaat (TUIP)
Deze procedure werd begin jaren zeventig voor het eerst gebruikt in de VS. Net als transurethrale resectie van de prostaat (TURP), gebeurt dit met een instrument dat door de urethra wordt gevoerd. Maar in plaats van overtollig weefsel te verwijderen, maakt de chirurg slechts een of twee kleine sneetjes in de prostaat met een elektrisch mes of laser, waardoor de druk op de urethra wordt verlicht. TUIP kan alleen worden gedaan voor mannen met kleinere prostaat. Het kost minder tijd dan TURP en kan in de meeste gevallen poliklinisch worden uitgevoerd onder lokale anesthesie. Een lagere incidentie van retrograde ejaculatie is een van de voordelen.
Prostaat urethrale lift (UroLift)
In tegenstelling tot de andere therapieën die prostaatweefsel wegnemen of resecteren, omvat de prostaaturethrale liftprocedure het plaatsen van UroLift-implantaten in de prostaat onder directe visualisatie om de prostaatlobben samen te drukken en de prostaaturethra vrij te maken. De implantaten worden geplaatst met behulp van een naald die door de prostaat gaat om een klein metalen lipje af te geven dat het aan de prostaatcapsule verankert. Zodra het capsulaire lipje is geplaatst, wordt een hechtdraad die is verbonden met het capsulaire lipje gespannen en wordt een tweede roestvrijstalen lip op de hechtdraad geplaatst om het op zijn plaats te vergrendelen. De hechtdraad is doorgesneden.
Bekijk een video van de UroLift-procedure.
Transurethrale prostatectomie (TURP)
Deze procedure wordt beschouwd als de "gouden standaard" van BPH-behandeling - de procedure waarmee andere therapeutische maatregelen worden vergeleken. Het omvat het verwijderen van de kern van de prostaat met een resectoscoop - een instrument dat door de urethra in de blaas wordt gevoerd. Een draad die aan de resectoscoop is bevestigd, verwijdert prostaatweefsel en sluit bloedvaten af met een elektrische stroom. Een katheter blijft één tot drie dagen op zijn plaats en in het algemeen is een ziekenhuisopname van één of twee dagen vereist. TURP veroorzaakt weinig of geen pijn en volledig herstel kan drie weken na de operatie worden verwacht. In zorgvuldig geselecteerde gevallen (patiënten met medische problemen en kleinere prostaat) kan TURP poliklinisch mogelijk zijn.
De verbetering na een operatie is het grootst bij mensen met de ergste symptomen. Een duidelijke verbetering treedt op bij ongeveer 93% van de mannen met ernstige symptomen en bij ongeveer 80% van degenen met matige symptomen. De mortaliteit door TURP is erg laag (0,1%). Echter, impotentie volgt TURP bij ongeveer 5% tot 10% van de mannen en incontinentie komt voor bij 2% tot 4%.
Prostatectomie
Prostatectomie is een veel voorkomende operatie. Ongeveer 200.000 van deze procedures worden jaarlijks in de VS uitgevoerd. Bij een prostatectomie voor goedaardige ziekte (BPH) wordt alleen het binnenste deel van de prostaat verwijderd (eenvoudige prostatectomie). Deze operatie verschilt van een radicale prostatectomie bij kanker, waarbij al het prostaatweefsel wordt verwijderd. Simpele prostatectomie biedt de beste en snelste kans om BPH-symptomen te verbeteren, maar het kan het ongemak niet helemaal verlichten. Een operatie kan bijvoorbeeld de obstructie verlichten, maar de symptomen kunnen aanhouden als gevolg van blaasafwijkingen.
Chirurgie veroorzaakt het grootste aantal complicaties op de lange termijn, waaronder:
- Impotentie
- Incontinentie
- Retrograde ejaculatie (ejaculatie van sperma in de blaas in plaats van via de penis)
- De noodzaak van een tweede operatie (bij 10% van de patiënten na vijf jaar) vanwege aanhoudende prostaatgroei of een urethra strictuur als gevolg van een operatie
Hoewel retrograde ejaculatie geen risico met zich meebrengt, kan het onvruchtbaarheid en angst veroorzaken. De frequentie van deze complicaties is afhankelijk van het type operatie.
De operatie wordt uitgesteld totdat een urineweginfectie met succes is behandeld en de nierfunctie is gestabiliseerd (als urineretentie heeft geleid tot nierbeschadiging). Mannen die aspirine gebruiken, moeten zeven tot tien dagen voor de operatie stoppen, omdat aspirine het bloedstollingsvermogen verstoort.
Transfusies zijn vereist bij ongeveer 6% van de patiënten na TURP en bij 15% van de patiënten na open prostatectomie.
Aangezien de timing van een prostaatoperatie een keuzevak is, hebben mannen die mogelijk een transfusie nodig hebben - vooral degenen met een zeer grote prostaat, die meer kans hebben op aanzienlijk bloedverlies - de mogelijkheid om van tevoren hun eigen bloed te doneren, voor het geval ze dat nodig hebben. tijdens of na een operatie. Deze optie wordt autologe bloedtransfusie genoemd.
Open prostatectomie
Een open prostatectomie is de voorkeursoperatie wanneer de prostaat erg groot is - bijv.> 80 gram (aangezien transurethrale chirurgie bij deze mannen niet veilig kan worden uitgevoerd). Het geeft echter een groter risico op levensbedreigende complicaties bij mannen met ernstige hart- en vaatziekten, omdat de ingreep uitgebreider is dan TURP of TUIP.
In het verleden werden open prostatectomieën voor BPH uitgevoerd via het perineum - het gebied tussen het scrotum en het rectum (de procedure wordt perineale prostatectomie genoemd) - of via een incisie in de onderbuik. Perineale prostatectomie is grotendeels verlaten als behandeling voor BPH vanwege het hogere risico op verwonding van omliggende organen, maar wordt nog steeds gebruikt voor prostaatkanker. Twee soorten open prostatectomie voor BPH - suprapubisch en retropubisch - maken gebruik van een incisie die zich uitstrekt van onder de navel (navel) tot aan het schaambeen. Een suprapubische prostatectomie omvat het openen van de blaas en het verwijderen van de vergrote prostaatknobbeltjes door de blaas. Bij een retropubische prostatectomie wordt de blaas omhoog geduwd en wordt het prostaatweefsel verwijderd zonder de blaas binnen te gaan. Bij beide operaties wordt één katheter via de urethra in de blaas geplaatst en een andere via een opening in de onderbuikwand. De katheters blijven drie tot zeven dagen na de operatie op hun plaats. De meest voorkomende directe postoperatieve complicaties zijn overmatig bloeden en wondinfectie (meestal oppervlakkig). Mogelijke complicaties die ernstiger zijn, zijn onder meer een hartaanval, longontsteking en longembolie (bloedstolsel in de longen). Ademhalingsoefeningen, beenbewegingen in bed en vroeg lopen zijn gericht op het voorkomen van deze complicaties. De herstelperiode en het ziekenhuisverblijf zijn langer dan bij een transurethrale prostaatoperatie.