Inhoud
Hypoplastisch linkerhartsyndroom is een ernstige vorm van aangeboren hartafwijking waarbij de linkerkant van het hart vanaf de geboorte misvormd is. Zonder tussenkomst leidt het tot kindersterfte in de eerste levensweken. Het komt voor bij ongeveer 3% van de zuigelingen geboren met een aangeboren hartafwijking en komt iets vaker voor bij jongens dan bij meisjes.Hypoplastische symptomen van het linkerhartsyndroom
Enkele symptomen van hypoplastisch linkerhartsyndroom kunnen zijn:
- Ademhalingsproblemen
- Snelle hartslag
- Bleke of blauwachtige kleur
- Zwakke pols
Deze symptomen beginnen mogelijk niet meteen. Vanwege de anatomie van het hypoplastische linkerhartsyndroom en de normale prenatale circulatie, kunnen de symptomen pas een paar dagen na de geboorte beginnen.
Als er geen operatie wordt uitgevoerd, leidt hypoplastisch linkerhartsyndroom altijd tot kindersterfte, omdat de organen van het lichaam niet genoeg bloed krijgen. Nog maar 45 jaar geleden was de aandoening universeel fataal. Met behandeling wordt verwacht dat ongeveer 85% van de zuigelingen die nu operatief worden behandeld, op 30-jarige leeftijd in leven zal zijn.
Mensen met hypoplastisch linkerhartsyndroom lopen ook risico op bepaalde problemen, zelfs nadat ze een succesvolle operatie hebben ondergaan. Dergelijke personen lopen bijvoorbeeld een hoger risico op abnormale hartritmes, zoals atriumfibrilleren, en kunnen ook beperkt zijn in de hoeveelheid die ze kunnen oefenen. Een minderheid van de individuen heeft ook symptomen van misvormingen in andere delen van het lichaam.
Vanwege een verscheidenheid aan factoren lopen kinderen die hun operaties overleven ook een hoger risico op leerstoornissen, gedragsstoornissen (zoals ADHD) en verminderde schoolprestaties.
Oorzaken
Anatomie
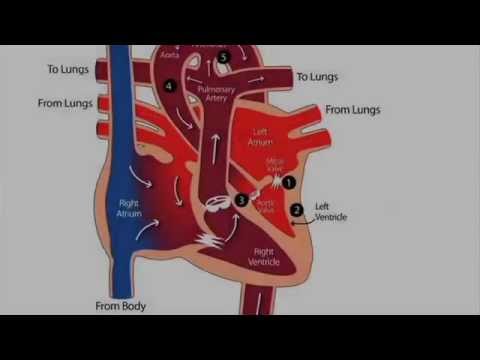
De linkerkant van het hart pompt zuurstofrijk bloed dat uit de longen komt naar de rest van het lichaam. Deze zuurstof hebben al je cellen nodig voor basale levensprocessen. Alles wat dit pompen belemmert, vormt een levensbedreigend probleem. Hypoplastisch linkerhartsyndroom is een aangeboren hartaandoening, wat alleen betekent dat het een hartprobleem is dat al bij de geboorte aanwezig is.
Bij hypoplastisch linkerhartsyndroom zijn de meeste delen van de linkerkant van het hart onderontwikkeld of helemaal afwezig. Dit omvat het linkerventrikel, de mitralisklep en de aorta De wand van het linkerventrikel (de belangrijkste pompkamer) kan abnormaal dik zijn, waardoor het onvoldoende bloed kan bevatten. In alle gevallen ontwikkelt de linkerkant van het hart zich niet goed voor de geboorte. Sommige mensen met hypoplastisch linkerhartsyndroom hebben aanvullende anatomische problemen met hun hart.
Bij een baby met hypoplastisch linkerhartsyndroom kan de linkerkant van het hart niet genoeg bloed naar het lichaam pompen. In plaats daarvan moet de rechterkant van het hart dit werk doen en wat zuurstofrijk bloed ontvangen van de linkerkant van het hart via een slagader die de ductus arteriosus wordt genoemd. Er stroomt ook wat zuurstofrijk bloed naar binnen via een opening die het foramen ovale wordt genoemd. Het bloed dat naar het lichaam wordt gepompt, bevat minder zuurstof dan normaal, waardoor de pasgeborene een bleke of blauwe huid (cyanose) krijgt.
Normaal gesproken sluiten de ductus arteriosus-slagader en het foramen ovale zich binnen een paar dagen na de geboorte. Dit is een normale verandering in de manier waarop het bloed na de geboorte zou moeten stromen in vergelijking met daarvoor. Maar vanwege de abnormale bloedsomloop bij iemand met het hypoplastisch linkerhartsyndroom is dit een groot probleem. Wanneer deze openingen beginnen te sluiten, ontwikkelt het kind tekenen van hartfalen (die tot de dood leiden als het niet wordt behandeld).
Genetische en omgevingsoorzaken
De onderliggende oorzaken die leiden tot hypoplastisch linkerhartsyndroom zijn complex. Het hebben van mutaties in bepaalde genen kan het risico op aangeboren hartafwijkingen vergroten. Bepaalde omgevingsfactoren kunnen ook het risico verhogen, zoals bepaalde infecties of blootstelling aan toxines. Deze zijn echter gecompliceerd en niet goed begrepen, en veel baby's geboren met een aangeboren hartaandoening hebben geen risicofactoren.
Een minderheid van de kinderen met hypoplastisch linkerhartsyndroom heeft een erkend genetisch syndroom dat andere problemen kan veroorzaken, zoals het syndroom van Turner.
Diagnose
Hypoplastisch linkerhartsyndroom kan worden vastgesteld tijdens de zwangerschap of kort nadat de baby is geboren. Tijdens de zwangerschap kan een arts zich zorgen maken over hypoplastisch linkerhartsyndroom tijdens foetale echografie. Een foetaal echocardiogram (een echografie van het hart van de baby) kan worden gebruikt om de diagnose te bevestigen.
Na de geboorte is lichamelijk onderzoek van het kind een belangrijk onderdeel van het proces en kan het wijzen op een mogelijk hartprobleem als mogelijke oorzaak. Baby's met deze aandoening hebben vaak een lage bloeddruk. Diagnostische tests kunnen ook aanwijzingen geven om uiteindelijk de exacte diagnose te krijgen. Enkele hiervan kunnen zijn:
- Pulsoximetrie-screening
- Röntgenfoto van de borst
- ECG (elektrocardiogram)
- Basale laboratoriumbloedonderzoeken, zoals een uitgebreid metabool panel en een compleet bloedbeeld
Echocardiogram, dat visuele informatie geeft over de anatomie van het hart, is essentieel. Het is belangrijk om gedetailleerde informatie te krijgen over de specifieke anatomische problemen, die enigszins kunnen variëren.
Behandeling
Eerste beheer
Omdat het hypoplastisch linkerhartsyndroom zo ernstig is, hebben zuigelingen in eerste instantie ondersteuning nodig om ze te stabiliseren voordat verdere behandeling mogelijk is. Dit kunnen medicijnen zijn zoals prostaglandine, die kunnen helpen de ductus arteriosus open te houden en de bloedstroom te verhogen. Andere medicijnen, zoals nitroprusside, kunnen nodig zijn om de bloeddruk te verhogen.Sommige zuigelingen hebben mogelijk bloedtransfusies nodig.
Een baby die niet normaal kan ademen, heeft mogelijk ook beademingsondersteuning nodig. Sommigen hebben mogelijk een behandeling nodig met extracorporale membraanoxidatie (ECMO), die een machine gebruikt om een deel van het werk te doen dat het hart en de longen normaal doen. Baby's hebben behandeling nodig op een neonatale intensive care-afdeling, waar ze diepgaande medische monitoring en ondersteuning kunnen krijgen.
Deze baby's hebben vaak moeite met eten en hebben mogelijk voedingsondersteuning nodig met calorierijke formules. Sommigen zullen uiteindelijk chirurgische plaatsing van een voedingssonde nodig hebben om ervoor te zorgen dat ze voldoende voeding krijgen.
Benaderingen van langdurige behandeling
Er zijn drie belangrijke behandelingsopties voor hypoplastisch linkerhartsyndroom: chirurgie, harttransplantatie en behandelingen met compassionate care. Patiënten en medische teams nemen beslissingen over de aanpak op basis van het algemene medische beeld van het kind, de beschikbaarheid van middelen en de gezinsvoorkeuren.
Chirurgie
Omdat het anatomische probleem met hypoplastisch hartsyndroom zo ernstig is, moet de chirurgische behandeling in drie verschillende fasen worden uitgevoerd. Deze operaties helpen een deel van het hart weer op te bouwen en de manier waarop het bloed stroomt om te buigen.
De Norwood-procedure, de eerste operatie, vindt meestal plaats wanneer het kind ongeveer een tot twee weken oud is, deze operatie creëert een tijdelijke shunt om bloed naar de longen te krijgen.
Meer recentelijk is er een minder invasief alternatief voor de Norwood ontwikkeld, de zogenaamde hybride procedure. Bij deze procedure wordt een stent geplaatst om de ductus arteriosus open te houden. In tegenstelling tot de Norwood is het niet nodig dat het kind een cardiopulmonale bypass krijgt. Een voordeel is dat het een complexe reconstructie van het hart vertraagt tot wanneer het kind wat ouder en sterker is.
De tweede operatie, de Glenn-procedure genaamd, vindt meestal plaats wanneer de baby vier tot zes weken oud is, wanneer de baby de eerste shunt is ontgroeid. Deze procedure leidt de bloedstroom van het bovenlichaam naar de longen. Op dit punt ondergaan zuigelingen die een eerste hybride procedure hebben ondergaan een operatie die elementen bevat van zowel de Norwood-operatie als de Glenn-procedure.
De derde operatie, de Fontan-procedure genoemd, vindt meestal plaats tussen de leeftijd van 18 maanden en 4 jaar. Hier zorgen de chirurgen ervoor dat bloed uit het onderste deel van het lichaam direct naar de longen gaat, zonder eerst door het hart te hoeven. Na de procedure mengen zuurstofarm bloed en hoog zuurstofbloed zich niet meer, zoals vanaf de geboorte.
Na elke operatie moet het kind een paar weken of zo in het ziekenhuis doorbrengen en zorgvuldig worden gecontroleerd en ondersteund. Soms heeft een baby ook aanvullende ongeplande hartoperaties nodig, als ze niet goed genoeg op deze ingrepen hebben gereageerd.
Het hart van het individu zal nooit helemaal normaal zijn. Zelfs na een operatie stroomt het bloed niet precies zo door het hart als bij iemand zonder hypoplastisch linkerhartsyndroom. Baby's lopen het risico op infectie, bloeding, beroerte of andere chirurgische complicaties, en niet alle baby's overleven alle drie de operaties.
Hart transplantatie
Harttransplantatie is een andere mogelijke behandelingsoptie. Hier wordt een hart van een levende donor gebruikt om het oorspronkelijke hart operatief te vervangen. Maar geschikte transplantaties zijn vaak niet beschikbaar. Over het algemeen wordt transplantatie gezien als een mogelijke optie wanneer andere chirurgische benaderingen niet succesvol zijn geweest. Het kan ook de beste keuze zijn als een baby een uitzonderlijk moeilijke anatomie heeft voor chirurgisch herstel.
Organentransplantatie brengt grote risico's met zich mee, zoals orgaanafstoting. Individuen moeten hun hele leven medicijnen slikken die helpen voorkomen dat hun lichaam het gedoneerde hart aanvalt.
Medelevende zorg
Een derde benadering is palliatieve zorg. In dit geval wordt er geen grote operatie uitgevoerd en kan het kind naar huis worden gebracht om zijn korte leven te leiden. Het kind wordt op zijn gemak gesteld door middel van behandelingen zoals pijnstillers en kalmerende middelen. Sommige gezinnen geven de voorkeur aan deze benadering boven de onzekerheden en emotionele en financiële stress die gepaard gaan met chirurgische ingrepen.In sommige delen van de wereld is dit de enige realistische benadering.
Ondersteuning op lange termijn
Kinderen die de operaties overleven, hebben langdurige ondersteuning en zorg nodig van een cardioloog. Vaak zijn vervolgoperaties of harttransplantaties nodig tijdens de adolescentie of vroege volwassenheid. Individuen hebben mogelijk plaatsing van een pacemaker nodig als hartritmestoornissen een probleem worden, Sommige mensen hebben ook ondersteuning nodig bij neurologische ontwikkelingsproblemen.
Omgaan
Het is erg belangrijk voor gezinsleden om de psychologische en praktische ondersteuning te krijgen die ze nodig hebben. Gevoelens van verdriet, angst en isolatie zijn allemaal normaal. Aarzel niet om advies en aanvullende sociale steun van uw vrienden en familie te zoeken. Het kan ongelooflijk uitdagend zijn om alle moeilijke beslissingen over de gezondheidszorg te nemen die nodig zijn bij de zorg voor een baby met hypoplastisch hartsyndroom.
Veel mensen vinden het nuttig om te netwerken met andere gezinnen die voor een kind met een aangeboren hartafwijking hebben gezorgd. Gelukkig is dit eenvoudiger dan ooit. Het is ook belangrijk om steun te blijven ontvangen, zelfs nadat de situatie is gestabiliseerd. De Adult Congenital Heart Association is een geweldige hulpbron voor oudere mensen met een aangeboren hartaandoening.
Een woord van Verywell
De diagnose hypoplastisch linkerhartsyndroom bij een pasgeborene is verwoestend. Het zal even duren om aan de realiteit van de situatie te wennen. Gelukkig kunnen veel kinderen nu overleven tot in de volwassenheid. Er zijn echter veel onzekerheden, en zelfs bij succesvolle operaties is het een langdurige ernstige gezondheidstoestand. Neem de tijd die u nodig heeft om met uw zorgteam en uw dierbaren te praten om de best mogelijke behandelbeslissingen voor u te nemen.