
Inhoud
- Anatomie van de dikke darm
- Sessiele polieptypen
- Symptomen
- Oorzaken
- Diagnose
- Behandeling
- Opvolgen
- Een woord van Verywell
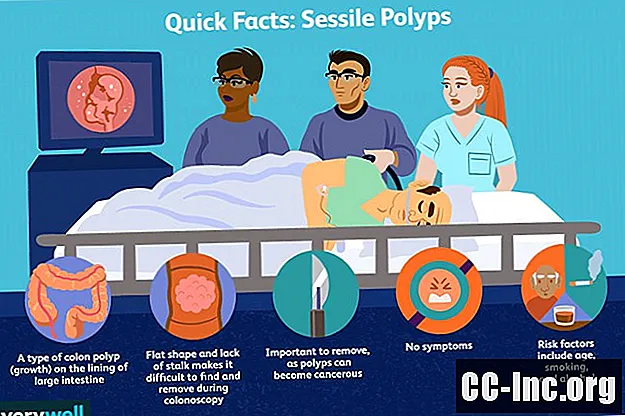
Een ongesteelde poliep is een poliep die plat is en geen steel heeft. Om deze reden kunnen ongesteelde poliepen een grotere uitdaging zijn om te vinden en te verwijderen tijdens een colonoscopie, een procedure waarbij naar de binnenkant van de dikke darm wordt gekeken. Een gesteelde poliep is er een met een steel en lijkt meer op een paddenstoel.
Darmpoliepen worden beschouwd als de voorloper van darmkanker. De meeste mensen zullen niet weten dat ze poliepen hebben die in hun dikke darm groeien omdat er meestal geen symptomen zijn, maar het komt vaak voor dat mensen ouder dan 40 jaar poliepen in hun dikke darm hebben. Op 60-jarige leeftijd heeft ongeveer de helft van alle volwassenen poliepen in hun dikke darm.
Darmpoliepen groeien langzaam, maar omdat ze in de loop van de tijd groot kunnen worden en kanker kunnen worden, is het belangrijk om ze te laten verwijderen. Darmpoliepen kunnen tijdens een colonoscopie worden verwijderd.Daarom wordt een screening colonoscopie aanbevolen voor mensen die een gemiddeld risico lopen op het krijgen van dikkedarmpoliepen vanaf de leeftijd van 45 tot 50 jaar. Het verwijderen van een poliep voorkomt dat deze kanker wordt.
Anatomie van de dikke darm
De dikke darm maakt deel uit van het spijsverteringsstelsel. Het zit in de buik onder de maag en lijkt op een buis (omdat het aan de binnenkant een opening heeft die het lumen wordt genoemd). Het heeft de vorm van een "U", wat betekent dat het van de ene kant van de buik naar de andere kant naar beneden loopt. Voor een gemiddelde volwassene is de dikke darm ongeveer 1,8 meter lang.
Soms worden "dikke darm" en "dikke darm" door elkaar gebruikt, maar de dikke darm is eigenlijk een deel van de dikke darm. Naast de dikke darm omvat de dikke darm ook de blindedarm, het rectum en de anus.
Om gemakkelijker en nauwkeuriger over de delen van de dikke darm te kunnen praten, is deze verdeeld in verschillende secties. Voedsel beweegt van de dunne darm naar de blindedarm, vervolgens de opgaande dikke darm, de transversale dikke darm, de dalende dikke darm, de sigmoïde colon en tenslotte het rectum. De blindedarm bevindt zich tussen het einde van de dunne darm en het begin van de dikke darm.
De stijgende dikke darm bevindt zich aan de rechterkant van de buik, de dwarse dikke darm bevindt zich in de bovenbuik en de dalende dikke darm bevindt zich aan de linkerkant van de buik. Het laatste deel van de dikke darm, dat zich boven het bekken bevindt en een bocht heeft, is de sigmoïde dikke darm.
Het rectum is het deel van de dunne darm waar de ontlasting wordt vastgehouden totdat het tijd is om naar de badkamer te gaan. Het anale kanaal is het laatste deel, dat zich tussen het rectum en de anus bevindt. De ontlasting beweegt door het anale kanaal en via de anus uit het lichaam.
Sessiele polieptypen
De verschillende soorten poliepen, die mogelijk vlakker (zittend) van vorm zijn, zijn onder meer:
- Sessiel gekarteld. Dit type ongesteelde poliep ontstaat door abnormale groei en kan verschillen van andere soorten poliepen. Dit type poliep wordt in de categorie neoplastisch ingedeeld en wordt als precancereus behandeld. De cellen van dit type poliep zien er gekarteld uit of hebben een zaagtand-look onder een microscoop, waaraan ze hun naam geven. Wanneer grote, ongesteelde, gekartelde poliepen worden gevonden, kan het nodig zijn om vaker surveillance-colonoscopieën of andere tests te ondergaan. Dit type poliep komt vaker voor bij mensen die roken.
- Villous. Dit type poliep heeft een hoog risico om kanker te worden en is vaak zittend (in plaats van gesteeld).
- Buisvormig. Dit type poliep, dat ook het meest voorkomt, heeft mogelijk een lager risico om kanker te worden.
- Tubulovillous. Dit type poliep is zowel buisvormig als villus gegroeid.
Symptomen
De meeste mensen weten niet dat er een ongesteelde poliep in hun dikke darm aanwezig kan zijn, omdat er geen symptomen zijn.
Poliepen veroorzaken mogelijk geen symptomen totdat ze groter worden en / of kanker worden. Darmpoliepen die momenteel geen tekenen of symptomen veroorzaken, kunnen tijdens een screening colonoscopie worden gevonden. Wanneer poliepen worden gevonden, worden deze in de meeste gevallen verwijderd om de ontwikkeling van darmkanker te voorkomen.
Het ontbreken van symptomen wanneer u een poliep heeft, is een van de redenen waarom het belangrijk is voor degenen die het risico lopen om darmkanker te krijgen, om regelmatig op kanker te worden gescreend.
Wanneer een poliep in de dikke darm tekenen of symptomen veroorzaakt, kunnen deze zijn:
- Bloedarmoede: Een poliep die bloedt, kan bloedverlies veroorzaken, zelfs als het bloedverlies in één keer niet voldoende is om zichtbaar te zijn op of in de ontlasting.
- Constipatie: Als poliepen groter worden, kunnen ze de binnenkant van de dikke darm (het lumen) blokkeren. Dit kan betekenen dat de ontlasting het gebied van de poliepgroei niet kan passeren, wat constipatie kan veroorzaken.
- Verandering in de kleur van de ontlasting: De ontlasting verandert van kleur om verschillende redenen en kan volkomen normaal zijn, vooral als dit komt door voedsel of supplementen. Als er echter een verandering in de kleur van de ontlasting optreedt die langer dan een paar dagen aanhoudt en niet kan worden verklaard door een dieet, medicatie of supplementen, is dit een reden om met een arts te praten. Bloed in de ontlasting van een poliep die bloedt, kan ervoor zorgen dat de ontlasting donker of zwart lijkt. Wanneer de ontlasting ook een teerachtig uiterlijk of consistentie heeft, is dat ook een teken dat een arts moet worden geraadpleegd, omdat deze verandering door bloed kan komen.
- Diarree: Diarree kan het gevolg zijn van het feit dat alleen vloeibare ontlasting het geblokkeerde deel van de darm kan passeren. De meeste mensen hebben van tijd tot tijd last van constipatie of diarree en het verdwijnt vanzelf, maar als deze symptomen drie of meer dagen aanhouden, is het een goed idee om met een arts te praten om te zien of er een reden is om verder te kijken.
- Pijn: Pijn is geen algemeen symptoom totdat poliepen zo groot worden dat ze op andere delen van de buik gaan drukken. Op dit moment kunnen er ook andere tekenen en symptomen zijn van een blokkering vanwege de grootte van de poliep.
- Anale bloeding: Aambeien zijn een veelvoorkomende oorzaak van bloeding uit het rectum. Er mag echter niet automatisch worden aangenomen dat een bloeding uit het rectum afkomstig is van een aambei, tenzij dit wordt bevestigd door een arts. Dit komt omdat een poliep ook kan bloeden en bloed op het toiletpapier en op of in de ontlasting kan veroorzaken. Het meest voorkomende teken van een poliep is een bloeding uit het rectum die geen pijn veroorzaakt.
Oorzaken
Poliepen kunnen overal in de dikke darm groeien. Hoewel er momenteel geen bekende manieren zijn om te voorkomen dat poliepen groeien, zijn er verschillende bekende factoren die het risico op het ontwikkelen van poliepen kunnen vergroten. Sommige soorten poliepen, waaronder ongesteelde gekartelde poliepen, kunnen zich vormen door genmutaties. Door een mutatie kunnen bepaalde cellen ongecontroleerd groeien. Dit zou kunnen leiden tot de ontwikkeling van een poliep die ongecontroleerd blijft groeien.
Er is geen manier om de specifieke reden (en) te identificeren waarom een poliep in de dikke darm begon te groeien. Enkele van de risicofactoren waarvan bekend is dat ze bijdragen aan de groei van poliepen zijn:
- Leeftijd: Een risicofactor die niet kan worden gewijzigd, is leeftijd. Poliepen komen vaker voor naarmate mensen ouder worden, en komen vooral vaker voor bij mensen ouder dan 50 jaar.
- Alcohol: Het drinken van alcoholische dranken wordt in verband gebracht met een verhoogd risico op het ontwikkelen van dikkedarmpoliepen.
- Ontsteking: Een ontsteking in de dikke darm hebben als gevolg van een spijsverteringsaandoening, zoals inflammatoire darmziekte (ziekte van Crohn of colitis ulcerosa) is een andere oorzaak van de groei van poliepen. Daarom is het belangrijk om spijsverteringsaandoeningen goed onder controle te houden om ontstekingen te voorkomen.
- Etniciteit: Een andere risicofactor voor dikkedarmpoliepen die niet kan worden veranderd, is erfgoed. Er kan een verhoogd risico zijn op het ontwikkelen van darmkanker bij mensen van Afrikaans-Amerikaanse afkomst.
- Familiegeschiedenis: Er is een verhoogd risico op poliepen bij mensen van wie naaste familieleden dikkedarmpoliepen of dikkedarmkanker hebben gehad.
- Sedentaire levensstijl: Minder lichamelijk actief zijn kan in verband worden gebracht met een verhoogd risico op het ontwikkelen van dikkedarmpoliepen.
- Roken: Het risico op het ontwikkelen van dikkedarmpoliepen kan verhoogd zijn bij degenen die sigaretten roken.
- Type 2 diabetes: Diegenen bij wie type 2 diabetes is vastgesteld en bij wie de ziekte niet goed onder controle is, kunnen een verhoogd risico hebben op het ontwikkelen van dikkedarmpoliepen.
- Gewicht: Obesitas kan in verband worden gebracht met een verhoogd risico op het ontwikkelen van dikkedarmpoliepen.
Diagnose
Twee brede categorieën waarin dikkedarmpoliepen gewoonlijk worden geplaatst, zijn neoplastisch en niet-neoplastisch. In de meeste gevallen zijn niet-neoplastische poliepen degenen die niet kankerachtig worden. Hamartomateuze, hyperplastische en inflammatoire poliepen zijn soorten niet-neoplastische poliepen.
Neoplastische poliepen zijn poliepen die een verhoogd risico hebben om kanker te worden, vooral als ze groter worden, maar niet elke poliep zal zich tot kanker ontwikkelen.
Screening op poliepen is de beste manier om ze te vinden voordat ze groter kunnen worden en gezondheidsproblemen veroorzaken. Tests om te zoeken naar dikkedarmpoliepen die met regelmatige tussenpozen worden uitgevoerd, worden aanbevolen voor diegenen die de leeftijd van 45 tot 50 jaar hebben bereikt of voor diegenen met een verhoogd risico vanwege familiegeschiedenis of persoonlijke geschiedenis van dikkedarmkanker of dikkedarmpoliepen. Regelmatige screening wordt ook aanbevolen voor mensen met een voorgeschiedenis van een inflammatoire spijsverteringsaandoening, zoals de ziekte van Crohn of colitis ulcerosa.
Het is belangrijk voor degenen met een verhoogd risico op het ontwikkelen van dikkedarmpoliepen om samen met hun arts te bepalen wanneer en hoe ze gescreend kunnen worden. Als poliepen aanwezig zijn, worden deze meestal tijdens een screening gevonden.
Poliepen kunnen worden verwijderd tijdens sommige tests, zoals colonoscopie, en waardoor het risico dat ze groeien en zich ontwikkelen tot kanker, wordt geëlimineerd.
Screeningsopties voor het vinden van poliepen in de dikke darm zijn onder meer:
Colonoscopie
Een colonoscopie is een test die wordt gebruikt om in de dikke darm te kijken met behulp van een lange, flexibele buis met aan het uiteinde een camera die door de anus wordt ingebracht. Tijdens deze test kan een gastro-enteroloog (een arts die gespecialiseerd is in het spijsverteringskanaal) de bekleding van de dikke darm zien. Als er poliepen aanwezig zijn, kunnen deze worden gevonden en meestal ook worden verwijderd. Bovendien kunnen biopsieën (kleine stukjes colonweefsel) worden genomen en voor onderzoek worden verzonden. Patiënten worden tijdens deze test normaal gesproken verdoofd. Biopsieën kunnen aantonen of er veranderingen zijn in de cel van het colonweefsel die kunnen duiden op een voorstadium van kanker.
Sigmoidoscopie
Een sigmoïdoscopie is vergelijkbaar met een colonoscopie omdat het een test is die wordt gebruikt om in de dikke darm te kijken. Het wordt ook uitgevoerd met behulp van een lange, flexibele buis die via de anus in het lichaam wordt ingebracht. Tijdens deze test is alleen het laatste deel van de dikke darm te zien, de sigmoïde dikke darm. Als er poliepen worden gevonden, kunnen deze ook worden verwijderd. Alleen de sigmoïde dikke darm is echter te zien en poliepen die zichtbaar zijn in een ander deel van de dikke darm, worden niet gezien of verwijderd. Dit betekent dat deze test beperkt nut heeft bij het screenen van de dikke darm op poliepen die zich mogelijk in andere delen van de dikke darm bevinden.
Ontlastingstests
Het screenen van ontlasting op tekenen van poliepen, waaronder bloed, kan ook worden gebruikt. Bij deze test worden ontlastingsmonsters verzameld in een steriele beker, hetzij op het kantoor van een zorgverlener, hetzij thuis, en voor testen naar een laboratorium gebracht. Bloed in de ontlasting dat niet met het blote oog kan worden gezien, dat occult bloed wordt genoemd, kan worden gedetecteerd bij testen in een laboratorium. Bloed dat in de ontlasting verschijnt, kan afkomstig zijn van een bloedende poliep. Een ander type ontlastingstest zoekt naar DNA of genetisch materiaal van een poliep of van darmkanker. Als er bloed of genetisch materiaal in de ontlasting wordt aangetroffen, zijn mogelijk andere tests nodig om de oorzaak te vinden en deze te verwijderen of te behandelen.
Virtuele colonoscopie
Deze beeldvormende test, ook wel CT-colonografie genoemd, wordt gebruikt om naar de binnenkant van de dikke darm te kijken. Dit is een minder ingrijpende test omdat deze wordt gedaan door afbeeldingen te maken. Om deze test te voltooien, wordt een buis ongeveer 2 inch in het rectum ingebracht. Patiënten liggen op een tafel die in een CT-scanner beweegt, zodat er beelden kunnen worden gemaakt.
Behandeling
Sessiele poliepen zijn platter en hebben geen steel, waardoor ze in sommige gevallen moeilijker te verwijderen zijn tijdens een colonoscopie. In de meeste gevallen zullen er echter pogingen worden gedaan om poliepen te verwijderen wanneer ze worden gevonden. Als een ongesteelde poliep niet kan worden verwijderd, kan een arts ervoor kiezen om in plaats daarvan surveillance te gebruiken en na een bepaald tijdsinterval nog een test uit te voeren om te zien of de poliep is veranderd. Dit kan betekenen dat u vaker colonoscopieën moet ondergaan.
Als uit biopsieresultaten blijkt dat een poliep kanker is, moet deze worden verwijderd. Als het niet mogelijk is om de poliep tijdens een colonoscopie te verwijderen, kan het nodig zijn om een operatie te ondergaan om deze te verwijderen. Andere behandelingen kunnen ook nodig zijn om ervoor te zorgen dat al het kankermateriaal is verwijderd. Nadat een kankerachtige of mogelijk kankerachtige poliep is verwijderd, zal het weefsel worden verzonden voor verder onderzoek door een patholoog.
Opvolgen
Nadat een poliep is gevonden en verwijderd, zal het nodig zijn om meer follow-up te hebben met een arts om ervoor te zorgen dat de poliep en / of kankermateriaal verdwenen is. De arts zal adviseren wanneer het nodig is om nog een test te doen om door te gaan met het screenen op meer poliepen. Het testschema zal gebaseerd zijn op verschillende factoren, waaronder het type poliepen dat werd gevonden, hoeveel het waren, hoe groot ze waren en of er kankercellen werden gevonden bij een biopsie.
De arts zal richtlijnen gebruiken om te bepalen wanneer er nog een screeningstest moet plaatsvinden. Een voorbeeld van een mogelijk vervolgschema kan zijn:
- Patiënt heeft geen poliepen: volgende colonoscopie over 10 jaar
- Patiënt heeft één tot twee poliepen <10 mm: volgende colonoscopie over zeven tot tien jaar (in plaats van vijf tot tien jaar)
- Patiënt heeft drie tot vier poliepen <10 mm: volgende colonoscopie over drie tot vijf jaar (in plaats van drie jaar)
- Patiënt heeft meer dan 10 poliepen: volgende colonoscopie in één jaar (in plaats van drie jaar)
- Patiënt heeft vergevorderde poliepen: volgende colonoscopie over drie jaar
Een woord van Verywell
Poliepen komen veel voor bij mensen ouder dan 50 jaar. Het is belangrijk om gezond te leven om medische problemen te voorkomen en het risico op poliepen te verkleinen, maar er zijn enkele risicofactoren die niet kunnen worden veranderd. In veel gevallen wordt een colonoscopie beschouwd als de beste optie om dikkedarmpoliepen op te sporen en te verwijderen. Andere tests zijn beschikbaar en kunnen ook worden gebruikt om te screenen op poliepen, maar polypectomie zal nog steeds nodig zijn om te voorkomen dat poliepen zich ontwikkelen tot darmkanker.
Nadat poliepen zijn gevonden en verwijderd, is het noodzakelijk om door te gaan met het screenen op poliepen met elk interval dat wordt bepaald door een arts. Mensen die zich zorgen maken over hun risico op het ontwikkelen van darmkanker, moeten met een arts praten over screeningsmethoden en hoe ze het risico kunnen verminderen.