Inhoud
- Wat is embolisatie van de baarmoeder?
- Waarom heb ik een embolisatie van de baarmoederader nodig?
- Wat zijn de risico's van embolisatie van een baarmoederslagader?
- Hoe bereid ik me voor op embolisatie van een baarmoederslagader?
- Wat gebeurt er tijdens embolisatie van een baarmoederslagader?
- Wat gebeurt er na embolisatie van een baarmoederslagader?
- Volgende stappen
Wat is embolisatie van de baarmoeder?
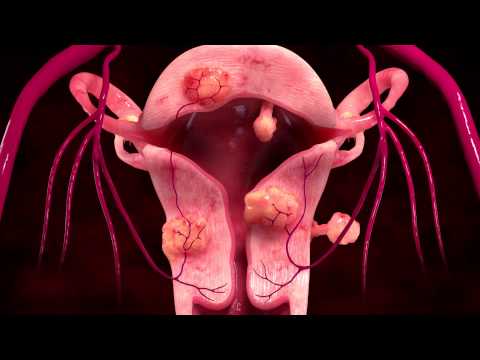
Embolisatie van vleesbomen is een procedure om niet-kankerachtige tumoren in de baarmoeder, baarmoederfibromen genaamd, te verkleinen. Er is geen grote operatie voor nodig, dus u kunt sneller herstellen. Het kan ook zijn dat u niet in het ziekenhuis hoeft te blijven.
Embolisatie van vleesbomen doet vleesbomen krimpen door hun bloedtoevoer te blokkeren. De dokter injecteert hele kleine deeltjes zoals zand in de slagaders die de vleesbomen voeden. De deeltjes kleven aan de vaatwand. Hierdoor ontstaat er een stolsel dat de bloedtoevoer blokkeert. Zodra de bloedtoevoer weg is, krimpen de vleesbomen. Uw symptomen verminderen gewoonlijk of verdwijnen na verloop van tijd.
Verschillende soorten deeltjes worden gebruikt voor embolisatie van vleesbomen. Deze stoffen worden al jaren veilig door artsen gebruikt.
De procedure wordt uitgevoerd door een arts die een interventionele radioloog wordt genoemd. Deze arts is gespecialiseerd in het behandelen van aandoeningen zonder grote operaties. In plaats daarvan gebruikt hij of zij kleine hulpmiddelen plus beeldvormende tests. Deze tests kunnen röntgenfoto's, CT-scans, MRI, fluoroscopie of echografie zijn.
Waarom heb ik een embolisatie van de baarmoederader nodig?
De belangrijkste reden voor embolisatie van de baarmoederfibroom is de behandeling van baarmoederfibroïde tumoren die pijn of andere problemen veroorzaken. Bijna alle vleesboomtumoren zijn goedaardig of niet kankerachtig. Het is zeldzaam om een kankergezwel te hebben.
Ongeveer een derde tot de helft van de vrouwen in de vruchtbare leeftijd heeft vleesbomen. Niet alle tumoren worden gediagnosticeerd omdat ze te klein zijn. De vleesbomen kunnen variëren van de grootte van een erwt tot zo groot als een softbal of kleine grapefruit. Embolisatie van baarmoederfibromen wordt mogelijk niet aanbevolen als uw vleesbomen erg groot zijn.
Uw zorgverlener kan deze procedure aanbevelen als u:
- Laag aantal bloedcellen (bloedarmoede) als gevolg van baarmoederbloeding door vleesbomen
- Volheid of pijn in uw buik
- Een vergrote baarmoeder
- Buik die groter is dan normaal
- Onvruchtbaarheid
- Blaasdruk waardoor u het gevoel krijgt dat u vaak moet plassen
- Druk op de darm die constipatie en een opgeblazen gevoel veroorzaakt
- Pijn tijdens geslachtsgemeenschap
- Pijn in uw rug of benen, die kan worden veroorzaakt doordat de vleesbomen op de zenuwen drukken
Uw zorgverlener kan andere redenen hebben om een embolisatie van de baarmoederfibroom aan te bevelen.
Wat zijn de risico's van embolisatie van een baarmoederslagader?
Elke procedure kan complicaties hebben. Mogelijke complicaties van deze procedure zijn:
- Abnormale bloeding (bloeding)
- Letsel aan de baarmoeder
- Infectie van de baarmoeder of de prikplaats in de lies
- Verzameling van bloed onder de huid (hematoom) op de prikplaats in de lies
- Letsel aan de gebruikte slagader
- Bloedproppen
- Onvruchtbaarheid
- Verlies van menstruatieperioden (amenorroe)
Sommige vrouwen hebben het postembolisatiesyndroom. Symptomen zijn onder meer:
- Bekkenpijn en krampen
- Misselijkheid en overgeven
- Lichte koorts
- Vermoeidheid en ongemak
Symptomen van het postembolisatiesyndroom kunnen 2 tot 7 dagen aanhouden. Het wordt behandeld met pijnstillers en ontstekingsremmende medicijnen. Geneesmiddelen tegen misselijkheid kunnen ook worden gebruikt.
Sommige vrouwen gaan na de procedure door de menopauze. Dit geldt vooral voor vrouwen ouder dan 45 jaar.
De baarmoeder wordt niet verwijderd tijdens embolisatie van de vleesboom. Dus je zou nog steeds een baby kunnen krijgen. Maar er is meer onderzoek nodig om erachter te komen hoe deze procedure de vruchtbaarheid en zwangerschap kan beïnvloeden.
U kunt andere risico's hebben die uniek zijn voor u. Bespreek eventuele zorgen met uw zorgverlener vóór de procedure.
Hoe bereid ik me voor op embolisatie van een baarmoederslagader?
- Uw zorgverlener legt u de procedure uit. Stel hem of haar al uw vragen over de procedure.
- Mogelijk wordt u gevraagd een toestemmingsformulier te ondertekenen dat toestemming geeft om de procedure uit te voeren. Lees het formulier aandachtig door en stel vragen als er iets niet duidelijk is.
- Mogelijk moet u vóór de procedure een lichamelijk onderzoek ondergaan om er zeker van te zijn dat u in goede gezondheid verkeert. Mogelijk moet u ook bloedtesten of andere tests ondergaan.
- U wordt gevraagd om 8 uur voor de test te stoppen met eten en drinken. Dit betekent meestal na middernacht.
- Vertel uw zorgverlener als u zwanger bent of denkt dat u zwanger zou kunnen zijn.
- Vertel uw zorgverlener als u allergisch bent voor contrastkleurstof of jodium.
- Vertel uw zorgverlener als u gevoelig bent voor of allergisch bent voor medicijnen, latex, plakband of lokale en algemene anesthesie.
- Vertel uw zorgverlener over alle medicijnen die u gebruikt. Dit omvat recepten, zelfzorggeneesmiddelen en kruidensupplementen.
- Vertel het uw zorgverlener als u een bloedingsstoornis heeft gehad. Vertel uw zorgverlener ook als u bloedverdunnende medicijnen (anticoagulans), aspirine of andere geneesmiddelen gebruikt die de bloedstolling beïnvloeden. Mogelijk moet u vóór de test stoppen met deze geneesmiddelen.
- U krijgt medicijnen om u te helpen ontspannen en een plaatselijk pijnmedicijn in de lies.
- U moet na de procedure iemand regelen die een dag of twee in huis helpt.
- Volg alle andere instructies die uw zorgverlener u geeft om u voor te bereiden.
Wat gebeurt er tijdens embolisatie van een baarmoederslagader?
U kunt een embolisatie van de baarmoeder hebben als poliklinische patiënt of u moet mogelijk een nacht in een ziekenhuis blijven. De manier waarop de test wordt uitgevoerd, kan variëren, afhankelijk van uw toestand en de praktijken van uw zorgverlener.
Over het algemeen volgt een embolisatie van de baarmoederfibroom dit proces:
- U wordt gevraagd om sieraden of andere voorwerpen die de procedure in de weg kunnen staan, te verwijderen.
- U wordt gevraagd kleding te verwijderen. U krijgt een jurk om te dragen.
- Er wordt een infuuslijn gestart in uw arm of hand.
- Mogelijk krijgt u vóór de procedure een antibioticum.
- U ligt op uw rug op de behandeltafel.
- De arts zal een lange dunne buis (katheter) in uw blaas plaatsen om urine af te voeren.
- Medisch personeel zal tijdens de procedure uw hartslag, bloeddruk, ademhaling en bloedzuurstofniveau in de gaten houden.
- De arts zal de liesstreek reinigen met een antiseptische oplossing.
- De arts zal een buisje (schede) in uw liesstreek plaatsen. Dit wordt gebruikt als richtlijn om de katheter in het af te sluiten (embolisatie) gebied te plaatsen.
- De arts zal contrastkleurstof in de katheter injecteren. De contrastkleurstof zal de arts helpen de slagader te vinden die moet worden geblokkeerd. De arts zal röntgenfoto's gebruiken om de bloedvaten te vinden die bloed naar elke vleesboom voeren.
- De arts zal een kleine katheter in de lies (femorale) slagader plaatsen. Hij of zij zal zeer kleine deeltjes in de bloedvaten injecteren.
- De arts zal meer röntgenfoto's maken om er zeker van te zijn dat de slagaders geblokkeerd zijn.
- Sommige artsen zullen indien nodig één liesplaats gebruiken om zowel de linker als de rechter baarmoederslagaders te behandelen. Andere artsen kunnen twee liesplaatsen gebruiken.
- De huls en katheter worden verwijderd nadat de embolisatie is voltooid.
Wat gebeurt er na embolisatie van een baarmoederslagader?
In het ziekenhuis
Medisch personeel zal druk uitoefenen op de inbrengplaats in de lies om het bloeden te stoppen. Dit duurt gewoonlijk ongeveer 20 minuten.
U wordt dan naar de verkoeverkamer gebracht. Het personeel zal uw bloeddruk, pols en ademhaling in de gaten houden. U moet een paar uur plat blijven liggen. Uw herstelproces is afhankelijk van het type geneesmiddel dat wordt gebruikt om u te helpen ontspannen. Zodra uw vitale functies stabiel zijn en u alert bent, wordt u naar uw ziekenhuiskamer gebracht of naar huis gestuurd.
Mogelijk krijgt u na de ingreep last van krampen in uw buik. U kunt pijnstillers krijgen van een verpleegkundige of via een apparaat dat op uw infuuslijn is aangesloten.
Het kan zijn dat er gedurende meerdere dagen kleine tot matige hoeveelheden vloeistof uit uw vagina wegvloeien. De verpleegkundige controleert de maandverband om te zien hoeveel drainage u heeft.
U wordt aangemoedigd om binnen een paar uur uit bed te komen. U moet ook hoest- en diepe ademhalingsoefeningen doen zoals uw verpleegkundige u dat zegt.
Mogelijk krijgt u een paar uur na de procedure vloeistoffen te drinken. Uw dieet kan geleidelijk worden veranderd in meer vast voedsel, aangezien u het kunt eten.
Thuis
Als u eenmaal thuis bent, is het belangrijk om de liesincisie schoon en droog te houden. Uw arts zal u specifieke badinstructies geven. Als er plakstrips worden gebruikt, moeten deze droog worden bewaard. Ze vallen meestal binnen een paar dagen weg.
U kunt pijn hebben op de incisieplaats en in uw buik- en bekkenspieren. Dit geldt vooral nadat u lange tijd heeft gestaan. Neem een pijnstiller voor pijn, zoals aanbevolen door uw arts. Aspirine of bepaalde andere pijnstillers kunnen de kans op bloedingen vergroten. Zorg ervoor dat u alleen aanbevolen medicijnen gebruikt.
Uw arts zal waarschijnlijk wandelen en beperkte beweging aanbevelen. U zult waarschijnlijk zware activiteiten moeten vermijden. Uw arts zal u vertellen wanneer u weer aan het werk kunt en uw normale activiteiten kunt hervatten.
Zorg ervoor dat u vezels en veel vocht in uw dieet opneemt. Dit zal helpen voorkomen dat u verstopt raakt. Spannen om een stoelgang te hebben, kan problemen veroorzaken. Uw arts kan een licht laxeermiddel aanbevelen.
U mag geen douche of tampons gebruiken of geslachtsgemeenschap hebben totdat uw zorgverlener zegt dat u dat kunt doen. Ga ook niet weer aan het werk voordat uw zorgverlener zegt dat het in orde is.
Vertel het uw zorgverlener als een van deze bijwerkingen optreedt:
- Koorts of koude rillingen
- Roodheid, zwelling of bloeding of ander vocht loopt weg uit de incisieplaats
- Verhoogde pijn rond de incisieplaats
- Buikpijn, krampen of zwelling
- Verhoogde vaginale bloeding of het passeren van weefsel of andere drainage
U moet uw zorgverlener bezoeken voor een vervolgbezoek. Dit is meestal 1 tot 2 weken na de ingreep. Op dat moment kan de arts over 6 maanden een echo of MRI plannen om te zien hoe goed de procedure werkte.
Afhankelijk van uw situatie kan uw zorgverlener u andere instructies geven.
Volgende stappen
Voordat u akkoord gaat met de test of de procedure, moet u het volgende weten:
- De naam van de test of procedure
- De reden waarom u de test of procedure ondergaat
- Welke resultaten u kunt verwachten en wat ze betekenen
- De risico's en voordelen van de test of procedure
- Wat de mogelijke bijwerkingen of complicaties zijn
- Wanneer en waar u de test of procedure moet ondergaan
- Wie doet de test of procedure en wat zijn de kwalificaties van die persoon
- Wat zou er gebeuren als u de test of procedure niet had?
- Eventuele alternatieve tests of procedures om over na te denken
- Wanneer en hoe krijgt u de resultaten
- Wie kunt u bellen na de test of procedure als u vragen of problemen heeft
- Hoeveel moet u betalen voor de test of procedure