
Inhoud
Verreweg de meest voorkomende oorzaak van baarmoederhalskanker is infectie met het humaan papillomavirus (HPV). Bepaalde gezondheidsproblemen kunnen zelfs uw kans op het ontwikkelen van de ziekte vergroten als u HPV heeft, en soms zelfs als u dat niet doet. Maar genetica, roken en andere factoren kunnen ook een rol spelen bij de ontwikkeling van baarmoederhalskanker, en verschillende levensstijlkeuzes kunnen uw risico verhogen (in veel gevallen vanwege het feit dat ze de kans vergroten dat u in de eerste instantie met HPV wordt geïnfecteerd). plaats).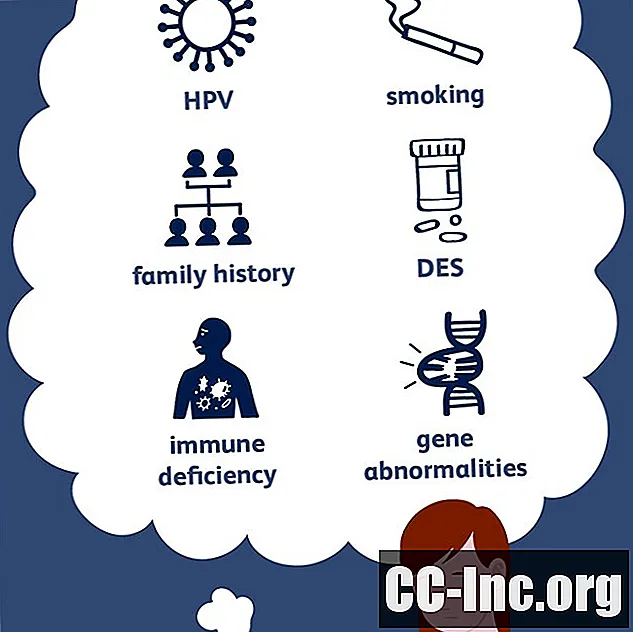
Algemene oorzaken
Er zijn weinig bekende oorzaken van baarmoederhalskanker, waarbij HPV de sterkste is.
Het is belangrijk op te merken dat hoewel HPV de meest voorkomende oorzaak van baarmoederhalskanker is, de meeste vrouwen met HPV geen baarmoederhalskanker krijgen.
Je bewust zijn van de andere oorzaken is erg belangrijk, omdat het additieve effect van meer dan één persoon een grote invloed kan hebben op je kansen om de ziekte te ontwikkelen.
- HPV: HPV is een seksueel overdraagbaar virus dat zich kan manifesteren met zichtbare genitale wratten, maar over het algemeen geen symptomen veroorzaakt.HPV kan microscopisch kleine, pre-carcinomateuze veranderingen in de baarmoederhals veroorzaken die uiteindelijk kunnen evolueren tot meer gevorderde baarmoederhalskanker. Het hebben van HPV betekent niet noodzakelijk dat u baarmoederhalskanker krijgt, maar als u het risico loopt de infectie te krijgen, moet u een arts raadplegen voor een nauwkeurige diagnose en worden behandeld, omdat het onmogelijk is om met zekerheid te weten of de ziekte anders wel of niet zou zijn. in je toekomst zijn. Als het testresultaat negatief is, zijn er methoden om HPV te voorkomen. Als u HPV heeft, zijn er manieren om ermee om te gaan.
- Roken: Volgens de American Cancer Society vergroot roken uw kansen op het ontwikkelen van baarmoederhalskanker als u HPV heeft. Roken introduceert schadelijke chemicaliën die tot kanker leiden. Hoewel ze meestal het meest geconcentreerd zijn in de longen, kunnen ze zich ook door het lichaam verplaatsen en ook andere soorten kanker veroorzaken of daaraan bijdragen, waaronder baarmoederhalskanker.
- Diethylstilbestrol (DES): DES is een medicijn dat tot begin jaren zeventig werd gebruikt om miskramen te voorkomen bij vrouwen met een hoog risico op het verliezen van een zwangerschap. Het gebruik van dit medicijn stopte toen het bijbehorende risico op vaginale en baarmoederhalskanker werd waargenomen. Dochters van vrouwen die DES tijdens de zwangerschap hebben gebruikt, lopen risico op het ontwikkelen van clear cell carcinoom van de vagina of de baarmoederhals Vrouwen die door deze blootstelling risico lopen, zijn nu over het algemeen ouder dan 45 jaar.
- Immuundeficiëntie: Uw immuunsysteem beschermt u niet alleen tegen infecties maar ook tegen kanker. Vrouwen met een tekort aan immuunsysteem, hetzij als gevolg van een HIV-infectie, medicijnen die het immuunsysteem onderdrukken of een ziekte, zijn vatbaarder voor het ontwikkelen van baarmoederhalskanker. Dit risico is veel hoger voor vrouwen met een HPV-infectie, maar kan zelden voorkomen zelfs zonder.
Genetica
Er is een familiale neiging om baarmoederhalskanker te ontwikkelen, en sommige families hebben genetische veranderingen die, althans gedeeltelijk, verantwoordelijk kunnen zijn voor enkele van de erfelijke risico's van baarmoederhalskanker.
U loopt een groter risico om baarmoederhalskanker te krijgen als u vrouwen in uw familie heeft met de ziekte.
Sommige families met een hoger percentage baarmoederhalskanker hebben ook bepaalde genetische veranderingen. Specifiek zijn afwijkingen HLA-DRB1 * 13-2, HLA-DRB1 * 3 (17) en HLA-B * 07 genen geïdentificeerd in verband met een familiaire incidentie van baarmoederhalskanker. Dit betekent dat onregelmatigheden in deze genen, die met tests kunnen worden opgespoord, vaker voorkomen bij vrouwen met meerdere familieleden met baarmoederhalskanker.
Omdat niet elke vrouw met HPV baarmoederhalskanker zal krijgen, is het mogelijk dat als u een genetische afwijking heeft, u meer kans heeft op baarmoederhalskanker als u al HPV heeft. Deze genen veroorzaken niet onafhankelijk baarmoederhalskanker in afwezigheid van HPV.
De aanwezigheid van genen die iemand vatbaar maken voor kanker in het algemeen, kan ook het risico op het ontwikkelen van baarmoederhalskanker vergroten. Bijvoorbeeld afwijkingen in de genen die coderen voor interleukine 6 (IL-6), een eiwit dat het immuunsysteem helpt , kan een rol spelen. Maar nogmaals, ze hebben dit effect over het algemeen alleen op het risico op baarmoederhalskanker als een vrouw al is geïnfecteerd met HPV.
Risicofactoren voor levensstijl
Een aantal risicofactoren voor levensstijl zijn geassocieerd met baarmoederhalskanker. Op basis van het tot dusver verzamelde bewijs lijkt het erop dat deze risicofactoren geen baarmoederhalskanker veroorzaken, maar het zijn in plaats daarvan tekenen dat u mogelijk risico loopt:
- Meerdere seksuele partners hebben:Het hebben van meerdere seksuele partners verhoogt de kans op blootstelling aan het virus, omdat het van de ene persoon op de andere wordt overgedragen, alleen via seksueel contact. Vrouwen die seks hebben met mannen of die seks hebben met vrouwen, lopen het risico HPV te krijgen.
- Beginnen met seksuele activiteit op jonge leeftijd: Vrouwen die tijdens de tienerjaren seksueel actief worden, hebben meer kans op baarmoederhalskanker. Dit kan te wijten zijn aan het feit dat het jaren duurt voordat de aandoening zich ontwikkelt, of aan een gebrek aan condoomgebruik bij tieners.
- Gebruik van orale anticonceptiva: Vrouwen die jarenlang orale anticonceptiva gebruiken, hebben een hoger risico op baarmoederhalskanker dan vrouwen die dat niet doen, en het risico neemt af ongeveer 10 jaar nadat het gebruik van orale anticonceptiva is stopgezet. Dit kan te wijten zijn aan het feit dat vrouwen die orale anticonceptiva gebruiken hebben meer kans om seksueel actief te zijn en gebruiken minder vaak condooms, en lopen daarom een groter risico op blootstelling aan HPV.
- Lage sociaaleconomische status: Een lage sociaaleconomische status wordt in verband gebracht met een grotere kans op het ontwikkelen van baarmoederhalskanker. Over het algemeen wordt een lagere sociaaleconomische status geassocieerd met minder reguliere gezondheidszorg, en dit kan ertoe leiden dat de ziekte naar een vergevorderd stadium gaat voordat deze behandelbaar is.
Een woord over tampons
Ondanks verkeerde informatie over tampons, is het nooit bewezen dat tampons een rol spelen bij baarmoederhalskanker. Maar er zijn andere mogelijke gezondheidscomplicaties van tampongebruik. Toxisch shocksyndroom gerelateerd aan tampongebruik is een ongebruikelijke maar zeer ernstige aandoening die wordt veroorzaakt door de gifstoffen die door bacteriën worden afgegeven.
Het toxische shocksyndroom komt het meest voor als tampons gedurende een lange periode op hun plaats zijn gelaten.
Voorzorgsmaatregelen tegen het toxische shocksyndroom zijn onder meer het om de vier tot acht uur verwisselen van je tampon en het gebruik van een maandverband in plaats van een tampon als je licht bloedt.
Hoe baarmoederhalskanker wordt vastgesteld