Inhoud
Congestief hartfalen (CHF) is de term die wordt gebruikt om te beschrijven wat er gebeurt als het hart niet genoeg bloed kan rondpompen om aan de behoeften van het lichaam te voldoen. (Het moet niet worden verward met een hartstilstand waarbij het hart helemaal ophoudt met kloppen.) CHF is simpelweg de ontoereikende werking van de hartspier. De aandoening kan acuut zijn, wat betekent dat het snel optreedt, of chronisch, wat betekent dat het op de lange termijn voorkomt.Symptomen van CHF kunnen zijn: vermoeidheid, zwelling van de benen en kortademigheid (vooral bij inspanning) CHF kan worden gediagnosticeerd op basis van een beoordeling van uw symptomen, bloedonderzoek, een cardiale echografie en röntgenfoto's. De behandeling kan variëren naargelang de onderliggende oorzaak en kan bestaan uit dieet, lichaamsbeweging, antihypertensiva, bloedverdunners en medicijnen zoals Entresto die speciaal zijn ontworpen om hartfalen te behandelen.
In ernstige gevallen kan een implanteerbaar hartapparaat nodig zijn om de kracht of het ritme van het hart te verbeteren. In het ergste geval kan een harttransplantatie nodig zijn.
Symptomen van congestief hartfalen
De symptomen van CHF kunnen variëren naargelang de locatie van de hartbeschadiging, in het algemeen omschreven als linkszijdig hartfalen, rechtszijdig hartfalen of biventriculair falen.
Fout aan linkerzijde
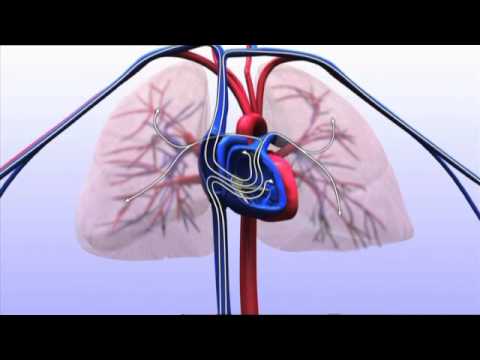
De linkerkant van het hart is verantwoordelijk voor het ontvangen van met zuurstof verrijkt bloed uit de longen en het naar de rest van het lichaam te pompen.
Als het hart aan de linkerkant faalt (dit wordt linkerventrikel hartfalen genoemd), zal het weer in de longen terechtkomen, waardoor de rest van het lichaam de zuurstof die het nodig heeft, wordt onthouden.
Linkszijdig hartfalen wordt ofwel veroorzaakt door systolische disfunctie, dat wil zeggen wanneer het hart het bloed niet naar buiten pompt zoals het zou moeten, of door diastolische disfunctie, waarbij het hart niet met bloed wordt gevuld zoals het zou moeten.
Linkszijdig systolisch hartfalenKenmerkende symptomen van linkszijdig hartfalen zijn onder meer:
- Vermoeidheid
- Duizeligheid
- Kortademigheid, vooral bij plat liggen of bij inspanning
- Droog hacken of piepende ademhaling
- Rales en knettergeluiden in de longen
- Abnormale 'galopperende' hartgeluiden (galopritme)
- Nachtelijke kortademigheid (paroxismale nachtelijke dyspneu)
- Koele huidtemperatuur
- Blauwachtige huidtinten door zuurstofgebrek (cyanose)
- Verwarring
Fout aan de rechterkant
De rechterkant van het hart is verantwoordelijk voor het ontvangen van zuurstofarm bloed uit het lichaam en het naar de longen te pompen om van zuurstof te worden voorzien.
Als de rechterkant van het hart faalt (bekend als rechter ventrikel hartfalen), kan het hart zich niet met voldoende bloed vullen, waardoor het bloed terugstroomt in de aderen.
Rechtszijdig hartfalen wordt vaak veroorzaakt door een longhartaandoening (cor pulmonale), waarbij de vergroting of het falen van de rechterventrikel leidt tot verstopping van de bloedsomloop in de longen en in de rest van het lichaam.
Kenmerkende symptomen van rechtszijdig hartfalen zijn onder meer:
- Vermoeidheid
- Zwakheid
- Kortademigheid, vooral bij inspanning
- Ophoping van vocht, meestal in de onderbenen (perifeer oedeem) of onderrug (sacraal oedeem)
- Een opgezwollen halsader in de nek
- Snelle hartslag (tachycardie)
- Pijn op de borst of druk
- Duizeligheid
- Chronisch hoesten
- Frequent urineren 's nachts (nocturie)
- De ophoping van vocht in de buik (ascites)
- Een vergrote lever
- Misselijkheid
- Verlies van eetlust
Biventriculair falen
Biventriculair hartfalen omvat het falen van zowel de linker- als de rechterventrikel van het hart. Het is het type dat het meest wordt gezien in de klinische praktijk en zal zich manifesteren met symptomen die kenmerkend zijn voor zowel linker- als rechterhartfalen.
Een van de gemeenschappelijke kenmerken van biventriculair hartfalen is pleurale effusie, de ophoping van vocht tussen de longen en de borstwand.
Hoewel pleurale effusie kan optreden bij rechtszijdig hartfalen en in mindere mate bij linkszijdig hartfalen, is het veel karakteristieker wanneer beide zijden betrokken zijn. Symptomen van pleurale effusie zijn onder meer:
- Scherpe pijn op de borst
- Kortademigheid, vooral bij activiteit
- Chronische droge hoest
- Koorts
- Ademhalingsproblemen tijdens het liggen
- Moeilijkheden om diep in te ademen
- Aanhoudende hik
Complicaties
CHF is een mogelijke complicatie van veel verschillende ziekten en aandoeningen. De ontwikkeling van CHF kan echter tot verdere complicaties leiden, waardoor het risico op ziekte, arbeidsongeschiktheid en overlijden toeneemt. Kenmerkende complicaties van CHF zijn onder meer:
- Veneuze trombo-embolieDit is een bloedstolsel dat ontstaat wanneer het bloed zich in een ader begint te verzamelen. Als het bloedstolsel afbreekt en naar de longen gaat, kan het een longembolie veroorzaken. Als het afbreekt en vast komt te zitten in de hersenen, kan het een beroerte veroorzaken.
- Nierfalen, wat kan optreden wanneer een verminderde bloedcirculatie ervoor zorgt dat afvalproducten zich ophopen in het lichaam. Indien ernstig, kan dialyse of een niertransplantatie nodig zijn.
- Lever schade. Dit komt vaak voor bij gevorderd rechtszijdig hartfalen wanneer het hart de lever niet van het bloed kan voorzien dat het nodig heeft om te functioneren, wat leidt tot portale hypertensie (hoge bloeddruk in de lever), cirrose en leverfalen.
- Longschadewaaronder empyeem (ophoping van pus), pneumothorax (ingeklapte long) en longfibrose (littekenvorming in de longen), wat een veel voorkomende complicatie is van pleurale effusie.
- Hartklep schadeDit kan gebeuren als uw hart harder werkt om bloed rond te pompen, waardoor de kleppen abnormaal groter worden. Langdurige ontsteking en hartbeschadiging kunnen leiden tot ernstige aritmie, hartstilstand en plotselinge dood.
Oorzaken
Oorzaken van CHF zijn onder meer coronaire hartziekte, hoge bloeddruk, hartklepaandoening, infectie, overmatig alcoholgebruik of een eerdere hartaanval.
Congestief hartfalen (vaak eenvoudigweg hartfalen genoemd) treft ongeveer 6 miljoen Amerikanen en is de belangrijkste oorzaak van ziekenhuisopname bij mensen ouder dan 65 jaar. Elk jaar worden meer dan 650.000 nieuwe gevallen gediagnosticeerd.
Het woord "congestief" verwijst naar de ophoping van vocht in de aderen en weefsels van de longen en andere delen van het lichaam. Het is deze congestie die veel van de kenmerkende symptomen van CHF veroorzaakt.
CHF wordt veroorzaakt door een aantal aandoeningen die de hartspier zelf beschadigen, ook wel cardiomyopathie genoemd. Veelvoorkomende oorzaken zijn:
- Coronaire hartziekte (CAD), waarbij de slagaders die bloed en zuurstof naar het hart voeren, vernauwd of geblokkeerd raken
- Myocardinfarct (MI), ook bekend als een hartaanval, waarbij een kransslagader verstopt raakt, waardoor hartspierweefsel wordt uitgehongerd en gedood
- Overbelasting van het hart (inclusief hartfalen met een hoge output), waarbij het hart overbelast is door aandoeningen zoals hypertensie, nierziekte, diabetes, hartklepaandoening, een aangeboren hartafwijking, de ziekte van Paget, cirrose of multipel myeloom
- Infecties, waaronder virale infecties zoals Duitse mazelen (rubella) of coxsackie B-virus. Een andere oorzaak zijn systemische virale infecties, zoals HIV, die progressieve schade aan de hartspier kunnen veroorzaken. Niet-virale ziekten zoals de ziekte van Chagas kunnen ook hartfalen veroorzaken.
- Langdurig alcohol- of middelenmisbruik, inclusief methamfetamine of cocaïne misbruik
- Geneesmiddelen voor chemotherapie bij kanker zoals daunorubicine, cyclofosfamide en trastuzumab
- Amyloïdose, een aandoening waarbij amyloïde eiwitten zich ophopen in de hartspier, vaak in combinatie met chronische ontstekingsaandoeningen zoals lupus, reumatoïde artritis en inflammatoire darmaandoening (IBD)
- Obstructieve slaapapneu, een vorm van slaapapneu die wordt beschouwd als een onafhankelijke risicofactor voor CHF wanneer deze gepaard gaat met obesitas, hypertensie of diabetes
- Giftige blootstelling om te leiden of kobalt
Acuut gedecompenseerd hartfalen
Chronisch hartfalen is het stadium waarin de hartconditie stabiel is. Chronisch hartfalen kan soms evolueren tot acuut gedecompenseerd hartfalen (ADHF), waarbij de symptomen verergeren en het risico op ademhalingsfalen toenemen.
ADHF indien vaak veroorzaakt door een aanzet tot gebeurtenis zoals:
- Hartaanval
- Longontsteking
- Ongecontroleerde of verslechterende hypertensie
- Hyperthyreoïdie (overactieve schildklier)
- Ernstige bloedarmoede
- Aritmie (abnormaal hartritme)
Diagnose
Als congestief hartfalen wordt vermoed, zal uw arts de diagnose stellen op basis van een beoordeling van uw symptomen, een lichamelijk onderzoek, bloedonderzoeken, beeldvormende onderzoeken en andere diagnostische middelen die zijn ontworpen om de hartfunctie te meten. Het falen wordt vervolgens geclassificeerd op volgorde van ernst om de juiste behandelingskuur te bepalen.
Fysiek onderzoek
Na een beoordeling van uw symptomen en medische geschiedenis, zal uw arts een lichamelijk onderzoek uitvoeren om de symptomen vast te stellen die wijzen op CHF. Dit omvat onder meer een beoordeling van uw:
- Bloeddruk
- Hartslag
- Hartgeluiden (om te controleren op abnormale ritmes)
- Longgeluiden (om te beoordelen op congestie, rales of effusie)
- Onderste ledematen (om te controleren op tekenen van oedeem)
- Halsader in uw nek (om te controleren of deze uitpuilend of opgezwollen is)
Laboratorium testen
Er zijn een aantal bloedtesten die worden gebruikt om CHF te diagnosticeren, waarvan sommige de onderliggende oorzaak van de disfunctie kunnen identificeren. Deze kunnen een volledig bloedbeeld omvatten (om te controleren op bloedarmoede), een C-reactief proteïne (om tekenen van infectie te detecteren) en leverfunctie-, nierfunctie- of schildklierfunctietesten (om vast te stellen of er andere orgaansystemen bij betrokken zijn en waarom) .
De belangrijkste test is misschien wel de B-type natriuretisch peptide (BNP) -test die een specifiek hormoon detecteert dat door het hart wordt uitgescheiden als reactie op veranderingen in de bloeddruk. Wanneer het hart gestrest is en harder werkt om bloed rond te pompen, zal de concentratie BNP in het bloed stijgen.
De BNP-test is een van de hoekstenen van de diagnostiek van hartfalen. Verhogingen van BNP-waarden komen echter niet noodzakelijk overeen met de ernst van de aandoening.
In de meeste laboratoria kan een BNP van minder dan 100 picogram per milliliter (pg / ml) CHF in 98 procent van de gevallen definitief uitsluiten.
Hoge BNP-waarden zijn veel minder overtuigend, hoewel niveaus boven 900 pg / ml bij volwassenen ouder dan 50 jaar CHF in ongeveer 90 procent van de gevallen nauwkeurig kunnen diagnosticeren.
Beeldvormingstests
Het primaire beeldvormingsinstrument voor het diagnosticeren van CHF is een echocardiogram. Een echocardiogram is een vorm van echografie waarbij gereflecteerde geluidsgolven worden gebruikt om realtime beelden van het kloppende hart te maken. Het echocardiogram wordt gebruikt om twee diagnostische waarden te bepalen:
- Slagvolume (SV): de hoeveelheid bloed die bij elke slag het hart verlaat
- End-diastolisch volume (EDV): de hoeveelheid bloed die het hart binnenkomt terwijl het ontspant
De vergelijking van de SV met de EDV kan vervolgens worden gebruikt om de ejectiefractie (EF) te berekenen, waarvan de waarde de pompefficiëntie van het hart beschrijft.
Normaal gesproken moet de ejectiefractie tussen 55 procent en 70 procent zijn. Hartfalen kan meestal worden vastgesteld wanneer de EF onder de 40 procent daalt.
Een andere vorm van beeldvorming, bekend als angiografie, wordt gebruikt om de vasculaire structuur van het hart te evalueren. Als coronaire hartziekte wordt vermoed, zou een smalle katheter in een kransslagader worden ingebracht om contrastkleurstoffen te injecteren voor visualisatie op een röntgenfoto. Angiografie is uitermate nuttig bij het opsporen van blokkades die de hartspier kunnen beschadigen.
Een thoraxfoto op zichzelf kan helpen bij het identificeren van cardiomegalie (vergroting van het hart) en tekenen van vasculaire vergroting in het hart. Een röntgenfoto van de borstkas en echografie kunnen ook worden gebruikt om een diagnose van pleurale effusie te stellen.
Andere tests
Naast het BNP en het echocardiogram kunnen andere tests worden gebruikt om de diagnose te ondersteunen of om de oorzaak van de disfunctie te karakteriseren. Deze omvatten:
- Elektrocardiogram (ECG), gebruikt om de elektrische activiteit van het hart te meten
- Cardiale stresstest, die uw hartfunctie meet wanneer u onder spanning staat (meestal tijdens het hardlopen op een loopband of tijdens het fietsen op een stationaire fiets)
CHF Classificatie
Als congestieve hartziekte definitief wordt vastgesteld, classificeert uw cardioloog de storing op basis van een beoordeling van uw lichamelijk onderzoek, laboratoriumbevindingen en beeldvormende test. Het doel van de classificatie is om het juiste verloop van de behandeling te sturen.
Er zijn verschillende classificatiesystemen waarop een arts kan vertrouwen, waaronder het functionele classificatiesysteem uitgegeven door de New York Heart Association (NYHA) of het CHF-stadiëringssysteem uitgegeven door het American College of Cardiology (ACC) en de American Heart Association (AHA).
De functionele classificatie van NYHA is onderverdeeld in vier klassen op basis van zowel uw fysieke capaciteit voor activiteit als het optreden van symptomen.
- Klasse I: geen beperking in activiteiten en geen symptomen van gewone activiteiten
- Klasse II: milde beperking van de activiteit en geen symptomen bij lichte inspanning
- Klasse III: duidelijke beperking van activiteit en symptomen te allen tijde behalve rust
- Klasse IV: ongemak en symptomen in rust en activiteit
Het ACC / AHA-stadiëringssysteem geeft meer inzicht in welke medische interventies in welke stadia moeten worden geïmplementeerd.
- Stadium A: het stadium van "pre-hartfalen" waarin er geen functionele of structurele hartaandoening is, maar een duidelijk risico op een in de toekomst
- Stadium B: een structurele hartaandoening maar zonder symptomen in rust of activiteit
- Stadium C: stabiel hartfalen dat kan worden behandeld met medische behandeling
- Stadium D: gevorderd hartfalen waarvoor ziekenhuisopname, harttransplantatie of palliatieve zorg nodig is
Het ACC / AHA-systeem is bijzonder nuttig - elke fase komt overeen met specifieke medische aanbevelingen en interventies.
Behandeling
De behandeling van congestief hartfalen is gericht op het verminderen van symptomen en het voorkomen van progressie van de ziekte. Het vereist ook behandeling voor de onderliggende oorzaak van het falen, of het nu een infectie, een hartaandoening of een chronische ontstekingsziekte is.
De behandeling zal grotendeels worden bepaald door de stadiëring van de CHF en kan veranderingen in levensstijl, medicatie, geïmplanteerde apparaten en hartoperaties met zich meebrengen.
Veranderingen in levensstijl
Een van de eerste stappen bij het beheersen van CHF is het aanbrengen van veranderingen in uw leven om uw dieet en lichamelijke conditie te verbeteren en om de slechte gewoonten te corrigeren die bijdragen aan uw ziekte. Afhankelijk van het stadium van de CHF, kunnen de interventies relatief eenvoudig zijn uit te voeren of een serieuze aanpassing van uw levensstijl vereisen.
Verlaag de inname van natrium: Dit omvat niet alleen het zout dat u aan voedsel toevoegt, maar ook de soorten voedsel met een hoog natriumgehalte. Hoe minder zout er in uw dieet zit, hoe minder vocht er wordt vastgehouden. De meeste artsen bevelen uit alle bronnen niet meer dan 2.000 milligram per dag aan.
Beperk de vloeistofinname: Dit kan variëren afhankelijk van de ernst van uw aandoening, maar over het algemeen zou u uw vochtgebruik beperken tot niet meer dan 2 liter (8,5 kopjes) per dag.
Bereik en behoud van een gezond gewicht: Als u aan overgewicht lijdt, moet u wellicht eerst met een voedingsdeskundige samenwerken om eerst uw ideale gewicht en dagelijkse calorie-inname te bepalen en vervolgens een veilig en duurzaam natriumarm dieet te ontwerpen.
Stop met roken: Er is geen veilige hoeveelheid roken. Roken draagt bij aan de ontwikkeling van atherosclerose (verharding van de slagaders), waardoor uw hart veel harder moet werken dan normaal.
Oefen regelmatig: U moet een oefenplan vinden dat u kunt volhouden en waarop u kunt voortbouwen om sterker te worden. Probeer drie keer per week te beginnen met niet minder dan 30 minuten lichaamsbeweging, cardio- en krachttraining in de praktijk. Werken met een personal trainer kan helpen om de juiste trainingsroutine te garanderen, die u niet overbelast en u niet onbetwist laat.
Verminder alcoholgebruik: Hoewel af en toe een drankje geen kwaad kan, kan matige alcoholinname soms linkszijdig hartfalen bemoeilijken, vooral bij mensen met door alcohol veroorzaakte cardiomyopathie. Spreek met uw arts over de juiste limieten op basis van de aard en ernst van uw CHF.
Medicijnen
Er zijn een aantal medicijnen die vaak worden voorgeschreven om de functie van uw hart te verbeteren. Deze omvatten:
- Diuretica (plaspillen) om de hoeveelheid vocht in uw lichaam en daarmee uw bloeddruk te verminderen
- Angiotensine-converting enzyme (ACE) -remmers die een enzym blokkeren dat de bloeddruk en zoutconcentraties in uw lichaam reguleert
- Angiotensine-receptorblokkers (ARB's) die de bloeddruk verlagen door de bloedvaten te ontspannen en de doorbloeding te verbeteren
- Entresto (sacubitril / valsartan), een combinatiegeneesmiddel dat wordt gebruikt in plaats van ARB's en ACE-remmers bij mensen met een verminderde EF (meestal minder dan 40 procent)
- Apresoline (hydralazine) en isosorbidedinitraat, die soms in combinatie worden voorgeschreven voor mensen die ARB's en ACE-remmers niet verdragen
- Lanoxin (digoxine), dat soms wordt voorgeschreven aan mensen met ernstig hartfalen, maar grotendeels wordt vermeden vanwege de hoge mate van toxiciteit
- Vasopressinereceptorantagonisten zoals Vaprisol (conivaptan), dat kan worden gebruikt voor mensen met ADHF die abnormaal lage natriumspiegels ontwikkelen (hyponatriëmie)
- Bètablokkers, die een integraal onderdeel blijven bij de behandeling van CHF
Medicijnen om te vermijden: Er zijn een aantal medicijnen die u mogelijk moet vermijden als u lijdt aan hartfalen, die de therapie kunnen ondermijnen of kunnen bijdragen aan hartcongestie. Deze medicijnen zijn onder meer:
- Niet-steroïde ontstekingsremmende geneesmiddelen (NSAID's) zoals Voltaren (diclofenac), Advil (ibuprofen) of Aleve (naproxen) kunnen vochtretentie versnellen. Gebruik in plaats daarvan Tylenol (paracetamol).
- Bepaalde geneesmiddelen tegen aritmie (met name geneesmiddelen die het natriumkanaal blokkeren) kunnen hartritmeproblemen bij mensen met CHF versterken.
- Calciumantagonisten kunnen ook aritmie veroorzaken, vooral bij mensen met linkszijdig systolisch falen.
- Zoutvervangers bevatten doorgaans kalium dat aritmie bevordert.
- Antacida bevatten vaak grote hoeveelheden natrium en kunnen het beste worden vermeden.
- Decongestiva zoals pseudo-efedrine kunnen de bloeddruk verhogen en mogen alleen onder toezicht van uw arts worden gebruikt.
Aangezien andere geneesmiddelen (waaronder ketamine, salbutamol, tamsulosine en thiazolidinedionen) de hartfunctie kunnen beïnvloeden, is het belangrijk om uw arts te informeren over alle geneesmiddelen die u gebruikt, inclusief supplementen en kruidengeneesmiddelen.
Implanteerbare apparaten
Hartfalen wordt beschreven wanneer de EF 40 procent of minder is. Dit betekent dat 40 procent of minder van het bloed in uw linkerventrikel het hart verlaat bij elke hartslag.
Als uw EF onder de 35 procent daalt of als u ernstige aritmie ervaart als gevolg van CHF, kan uw arts een implanteerbaar apparaat aanbevelen om het risico op ziekte of overlijden te verkleinen. Er worden verschillende benaderingen gebruikt voor verschillende omstandigheden.
- Automatische implanteerbare cardioverter-defibrillatoren (AICD's), vergelijkbaar met pacemakers, worden gebruikt om aritmieën te corrigeren wanneer ze zich voordoen.
- Cardiale resynchronisatietherapie (CRT) omvat de synchronisatie van de rechter en linker ventrikels, zodat ze effectiever werken.
- Cardiale contractiliteitsmodulatie (CCM), goedgekeurd in Europa maar niet in de Verenigde Staten, wordt gebruikt om de samentrekking van de linker hartkamer te versterken met gesynchroniseerde uitbarstingen van elektrische stimulatie.
De implantaten worden meestal onder de huid van de linkerborst geplaatst. Voor de operatie wordt er medicatie gegeven om u slaperig en comfortabel te maken.
De implantatie van een apparaat vereist geen openhartoperatie en de meeste mensen kunnen binnen 24 uur naar huis.
Chirurgie
Een operatie kan aangewezen zijn om de onderliggende of bijdragende oorzaken van hartfalen te herstellen. Dit kan het repareren of vervangen van lekkende hartkleppen omvatten of het uitvoeren van een coronaire bypass-graft (CABG) om de bloedstroom om een of meer geblokkeerde slagaders te leiden.
Als er een hartaanval is opgetreden, is een operatie vaak nodig om het uitpuilen en dunner worden van de linker hartkamer te herstellen, ook wel een ventriculair aneurysma genoemd.
Sommige operaties zijn minimaal invasief - toegang tot het hart via een bloedvat of door de borst zonder de ribbenkast te openen - terwijl andere openhartig zijn.
Als het risico op overlijden hoog is en het hart van een donor niet beschikbaar is, kan open chirurgie worden gebruikt om een ventriculair hulpmiddel (VAD) in de borstkas te implanteren. De VAD pompt mechanisch bloed van het linkerventrikel naar de aorta en wordt aangedreven door een externe batterij die over de schouder wordt gedragen. Het is een kortetermijnoplossing die door artsen wordt gebruikt in afwachting van het hart van een donor.
Een harttransplantatie wordt meestal aangegeven, waarbij de EF onder de 20 procent is gedaald en / of het risico op overlijden binnen een jaar hoog is. Jaarlijks worden over de hele wereld ongeveer 3.500 harttransplantaties uitgevoerd, waarvan meer dan de helft in de Verenigde Staten.
Mensen die met succes een harttransplantatie hebben ondergaan, kunnen verwachten gemiddeld nog eens 15 jaar te leven.
Omgaan
De diagnose congestief hartfalen betekent niet dat u dood gaat of dat uw hart plotseling stopt. Het betekent gewoon dat uw hart niet zo goed werkt als het zou moeten.
Hoewel CHF niet kan worden genezen, zijn er stappen die u kunt nemen om uw hartfunctie te behouden of te verbeteren.
Weeg jezelf dagelijks: Veranderingen in uw gewicht kunnen een teken zijn dat uw toestand verslechtert. Begin met het kennen van uw "droge gewicht" (uw gewicht als er geen extra vocht in ons lichaam is) en houd een dagelijks register bij. Bel uw arts als uw gewicht 4 pond meer of 4 pond minder is dan uw droge gewicht in een tijdsbestek van een week.
Neem uw medicatie dagelijks: U moet een constante concentratie van medicijnen in uw bloedbaan behouden om het gewenste effect te behouden. Sommige geneesmiddelen die worden gebruikt om CHF te behandelen, hebben een korte halfwaardetijd (waaronder Entresto met een halfwaardetijd van 10 uur) en moeten worden ingenomen zoals voorgeschreven zonder enige dosis te missen. Probeer alarmherinneringen op uw mobiele telefoon te programmeren om gemiste doses te voorkomen.
Houd uw doktersafspraken: Mensen die onder constante medische zorg blijven, doen het steevast beter dan degenen die dat niet doen. Door uw afspraken te maken en na te komen, kan uw arts ingrijpen voordat een medisch probleem ernstig of onomkeerbaar wordt.
Controleer voedseletiketten: Natrium is verborgen in veel voedingsmiddelen die we eten. Leer hoe u productetiketten leest en hoe u zoutarm voedsel kiest, zoals mager vlees, gevogelte, vis, fruit, groenten, eieren, magere zuivelproducten, rijst, pasta en droge of verse bonen. Vermijd ingeblikt of verpakt voedsel en houd er rekening mee dat "natriumarm" -producten nog steeds meer kunnen bevatten dan u nodig heeft.
Zoek alternatieve kruiden: In plaats van zout of natriumrijke specerijen, breng je je eten op smaak met verse kruiden, gedroogde kruiden, citroensap of gearomatiseerde azijn.
Plan vooruit wanneer u uit eten gaat: Bekijk het menu online voordat u reserveert, en bel van tevoren om uw dieetwensen te bespreken, zodat u de juiste keuzes maakt.
Hulp krijgen bij het afbreken van slechte gewoonten: Stoppen met "cold turkey" met sigaretten of alcohol is zelden effectief. Praat met uw arts over hulpmiddelen om te stoppen met roken (waarvan vele volledig worden gedekt door de Affordable Care Act). Als u een drankprobleem heeft, vraag dan uw arts naar steungroepen of alcoholbehandelingsprogramma's.
Probeer te ontspannen: Behandel uw stress niet met alcohol of slaappillen. Onderzoek in plaats daarvan methoden om stress te verminderen, waaronder lichaamsbeweging, yoga of meditatie. Als u het niet aankunt, vraag dan uw arts om een verwijzing naar een therapeut die u ofwel een-op-een kan helpen, of u kan inschakelen voor groepstherapie. Hartfalen is ook in verband gebracht met depressie, dus het kan nuttig zijn om uw gevoelens te bespreken met een professional in de geestelijke gezondheidszorg.
Een woord van Verywell
Als u congestief hartfalen ervaart, verandert uw leven meestal op veel manieren. Door echter gezonde veranderingen aan te brengen, verbetert u uw hart en alle andere aspecten van uw gezondheid. U kunt vele jaren goed leven met CHF. Zoek steun van familie en vrienden die u kunnen helpen CHF te normaliseren. Hoe meer ze uw toestand begrijpen, hoe beter ze u kunnen helpen uw therapiedoelen te bereiken. Vraag uw arts om een verwijzing naar een steungroep bij u in de buurt of maak online contact met anderen via het American Heart Association Support Network.
6 manieren om congestief hartfalen te voorkomen- Delen
- Omdraaien