
Inhoud
- Doel van de test
- Risico's en complicaties
- Voor de test
- Tijdens de test
- Na de test
- De resultaten interpreteren
Doel van de test
Oesofageale manometrie kan helpen bepalen of uw probleem verband houdt met de slokdarm zelf, en zo ja, in welk deel en in welke mate. Specifiek wordt het gebruikt om slokdarmmotorische disfunctie op te sporen, dit verwijst naar problemen met peristaltiek (de onvrijwillige, ritmische samentrekking die voedsel naar de maag helpt voortbewegen) of de kleppen, sluitspieren genaamd, die openen en sluiten wanneer u eet of drinkt.
De slokdarm bevat twee van dergelijke sluitspieren:
- Lagere slokdarmsfincter (LES), gelegen bij de ingang van de maag, waardoor wordt voorkomen dat voedsel en zuur een back-up (refluxen) in de slokdarm krijgen
- Bovenste slokdarmsfincter (UES), geplaatst onder de keel (keelholte), die voorkomt dat lucht in de maag komt of dat de inhoud ervan in de longen komt
Indicaties
Slokdarmmanometrie kan worden aanbevolen als u dysfagie (slikproblemen), odynofagie (pijnlijk slikken) of refluxsymptomen heeft die niet kunnen worden behandeld (inclusief brandend maagzuur en pijn op de borst).
Oesofageale manometrie is echter meestal niet de eerste test die wordt gebruikt om deze aandoeningen te diagnosticeren. Het zou eerder worden uitgevoerd nadat röntgenfoto's en andere tests waarschijnlijkere oorzaken hebben uitgesloten, waaronder slokdarmobstructie, slokdarmvernauwing, hiatale hernia of hartaandoeningen.
Oesofageale manometrie kan worden gebruikt om een diagnose te stellen:
- Achalasie, de disfunctie van de LES waarbij voedsel niet in de maag kan komen
- Eosinofiele oesofagitis, een allergische oorzaak van dysfagie
- Jackhammer-slokdarm (hypercontractiele peristaltiek), gekenmerkt door slokdarmkrampen in een abnormale volgorde
- Notenkraker-slokdarm (hypertensieve peristaltiek), gekenmerkt door snelle slokdarmcontracties in een normale volgorde
- Sclerodermie, een zeldzame aandoening die de chronische verstrakking van weefsels, inclusief de keel, veroorzaakt
De test wordt niet gebruikt om gastro-oesofageale refluxziekte (GERD) te diagnosticeren, maar eerder om de aard van de ziekte te karakteriseren. Het kan worden aanbevolen als u niet reageert op GERD-therapie of als een antirefluxoperatie wordt overwogen.
Beperkingen
Hoewel manometrie nuttig is bij het identificeren van motiliteitsproblemen, heeft het ook zijn beperkingen. Aangezien spasmen en slikproblemen vaak van voorbijgaande aard zijn, is er geen garantie dat ze tijdens de test zullen optreden. Dit kan leiden tot onduidelijke of dubbelzinnige resultaten.
Hierdoor zullen veel mensen met een slokdarmstoornis na het testen normale motiliteitsparameters hebben, terwijl abnormale bevindingen soms geen verband houden met de symptomen die u ervaart. Daarom is deskundig advies nodig als de bevindingen niet eenduidig zijn.
Alternatieve tests
Hoewel een conventionele slokdarmmanometrie de beste methode is om motiliteitsdisfunctie te beoordelen, zijn er andere tests die mogelijk geschikter zijn voor andere aandoeningen.
- Bariumzwaluwstudies kan worden gebruikt om de functie van de slokdarmsfincter te evalueren door de beweging van de vloeistof op te nemen met een live röntgenvideocamera.
- Manometrie met hoge resolutie, die duurder is, werkt op dezelfde manier als een conventionele manometrie, maar gebruikt meer sensoren om een driedimensionale kaart te maken om asymmetrische sfincterproblemen op te sporen.
Risico's en complicaties
Hoewel de gedachte aan slokdarmmanometrie misschien onaangenaam lijkt, is het een relatief veilige procedure en meestal lang niet zo ongemakkelijk als u misschien denkt.
Af en toe, tijdens het inbrengen, kan de buis het strottenhoofd (strottenhoofd) binnendringen en verstikking veroorzaken.
Complicaties zijn zeldzaam, maar kunnen zijn:
- Aritmie (onregelmatige hartslag)
- Aspiratie (het inademen van maaginhoud)
- Slokdarmperforatie
Veel van deze problemen kunnen worden voorkomen door de pre-testinstructies van uw arts te volgen. Testen is gecontra-indiceerd als er een obstructie van de keelholte of de bovenste slokdarm is, inclusief goedaardige of kwaadaardige tumoren.
Voor de test
Een slokdarmmanometrie vereist enige voorbereiding van uw kant. Hoewel intubatie (een slangetje in uw keel steken) misschien onhandig lijkt, zal er alles aan worden gedaan om ervoor te zorgen dat u zich zo comfortabel en ontspannen mogelijk voelt.
Timing
De test zelf duurt ongeveer 15 tot 30 minuten om uit te voeren. Behoudens vertragingen, moet u binnen 60 tot 90 minuten op kantoor zijn. Slokdarmmanometrie wordt vaak 's ochtends uitgevoerd om ervoor te zorgen dat uw maag leeg is. U kunt het beste een half uur van tevoren aanwezig zijn om in te loggen en af te rekenen.
Plaats
Slokdarmmanometrie is een in-office-product dat meestal wordt uitgevoerd door een gastro-enteroloog. De test wordt uitgevoerd met een manometrie-eenheid die bestaat uit een computergestuurde module, een digitaal beeldscherm en een flexibele neuskatheter van 2,75 tot 4,2 millimeter. De katheter zelf is uitgerust met acht sensoren die subtiele veranderingen in de slokdarmdruk kunnen detecteren.
Wat te dragen
Het is het beste om een losse outfit te dragen. U hoeft zich niet uit te kleden, maar u krijgt wel een ziekenhuisjas om uw kleding te beschermen tegen water en gels die voor de test worden gebruikt.
Eten en drinken
Om aspiratie te voorkomen, wordt u gevraagd vier tot zes uur voor de test te stoppen met eten of drinken, inclusief water. Als deze instructie niet wordt opgevolgd, kan het zijn dat de arts uw afspraak moet afzeggen en verzetten.
Medicijnen
Er zijn een aantal medicijnen die de beweeglijkheid van uw slokdarm kunnen beïnvloeden. Sommige moeten worden gestopt om ervoor te zorgen dat ze het testen niet verstoren.
Daarom moet u uw arts altijd informeren over alle medicijnen die u gebruikt, of ze nu farmaceutisch, vrij verkrijgbaar, traditioneel, homeopathisch of recreatief zijn. De arts kan u vertellen welke, indien van toepassing, gestopt moet worden en voor hoelang.
Enkele van de medicijnklassen die mogelijk problematisch zijn:
- Anticholinergica, zoals Spiriva (tiotropium), Atrovent (ipratropiumbromide) en Ditropan (oxybutynine)
- Calciumantagonisten, zoals Norvasc (amlodipine) en Cardizem (diltiazem)
- Nitraten, zoals nitroglycerine, Viagra (sildenafil) en Cialis (tadalafil)
- Promotiemiddelen, zoals Reglan (metoclopramide) en Zelnorm (tegaserod)
- Kalmerende middelen, zoals Versed (midazolam) en Ativan (lorazepam)
Kosten- en ziektekostenverzekering
De kosten van een conventionele slokdarmmanometrietest kunnen variëren van ongeveer $ 500 tot $ 1.000, afhankelijk van de provider en locatie. Deze kosten kunnen geheel of gedeeltelijk worden vergoed door uw zorgverzekering.
Voor de test is een pre-autorisatie van de verzekering vereist, die uw gastro-enteroloog namens u kan indienen. Indien goedgekeurd, is het belangrijk om te weten wat uw eigen bijdrage en contante uitgaven zullen zijn. Als u deze kosten, verzekerd of niet, niet kunt betalen, overleg dan met de gastro-enterologiebeheerder over een maandelijks aflossingsplan.
Als u de dekking wordt geweigerd, vraag dan uw verzekeraar om een schriftelijke reden voor de weigering. U kunt de brief vervolgens naar het bureau voor consumentenbescherming van uw staatsverzekering brengen en om hulp vragen. Uw gastro-enteroloog moet ook ingrijpen en indien nodig extra motiveren.
Andere Overwegingen
Kalmerende middelen worden niet gebruikt voor een slokdarmmanometrietest. Als gevolg hiervan kunt u meestal zonder zorgen van en naar de spreekkamer rijden.
Tijdens de test
Op de dag van uw test, nadat u zich hebt aangemeld en uw verzekeringsgegevens hebt bevestigd, wordt u mogelijk gevraagd een aansprakelijkheidsformulier te ondertekenen waarin staat dat u het doel en de risico's van de test begrijpt. U wordt dan naar een examenruimte gebracht.
Pre-test
De slokdarmmanometrietest wordt meestal uitgevoerd door een speciaal opgeleide gastro-intestinale (GI) motiliteitsverpleegkundige. Ofwel een arts of een GI-geregistreerde verpleegkundige (gecertificeerd door de Society of Gastroenterology Nurses and Associates of andere certificerende instanties) is gekwalificeerd om toezicht te houden op de procedure. Een verpleegassistent kan ondersteuning bieden.
Bij binnenkomst krijgt u een ziekenhuisjas en wordt u gevraagd om op een onderzoekstafel te gaan zitten. U moet uw bril en alles in uw mond dat kan worden losgemaakt, zoals een tongpiercing, afzetten.
Kalmerende middelen worden niet gebruikt omdat ze de slokdarm te veel kunnen ontspannen en de testresultaten kunnen verstoren. Een plaatselijk verdovend middel kan worden gebruikt om ongemak te verminderen.
U krijgt waarschijnlijk de keuze welk neusgat u voor de test wilt gebruiken. (De nasale route heeft de voorkeur omdat het minder snel kokhalzen veroorzaakt dan de keel.)
Een GI-motiliteitsverpleegkundige is hoog opgeleid in deze procedure. Probeer te ontspannen door uw ademhaling te vertragen, uw schouders te ontspannen en uw vuisten los te maken. Als u zich ongemakkelijk voelt, laat het de verpleegkundige dan weten zonder in paniek te raken.
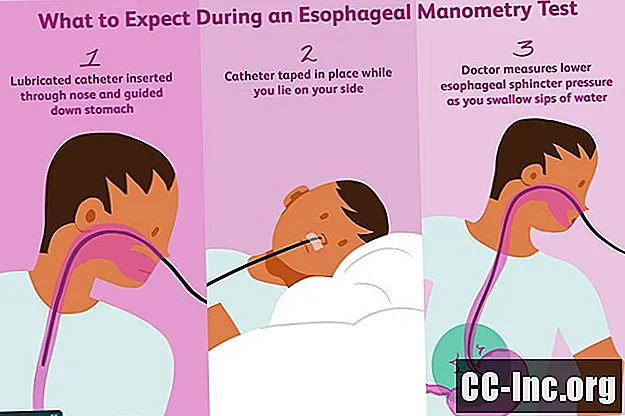
Tijdens de test
Een slokdarmmanometrietest kan variëren afhankelijk van het type apparatuur dat wordt gebruikt, maar volgt min of meer dezelfde basisstappen:
- Voordat de katheter wordt ingebracht, wordt de punt gesmeerd met de plaatselijke verdoving. Uw neusgat kan ook worden gesmeerd.
- Terwijl de katheter wordt ingebracht, zal deze een weerstandspunt bereiken omdat hij een scherpe hoek in de keel maakt. Mogelijk wordt u gevraagd uw hoofd naar beneden te kantelen om de katheter gemakkelijker te kunnen inbrengen.
- Om de katheter langs uw UES te bewegen, wordt u gevraagd om water met een rietje te drinken. Hierdoor wordt de sluitspier geopend, waardoor de katheter met minimale weerstand kan binnendringen.
- Zodra de katheter voorbij de UES is, wordt deze snel in de slokdarm en maag gevoerd. De katheter wordt vervolgens op zijn plaats geplakt en u wordt gevraagd om op uw zij te gaan liggen.
- De arts begint dan met het kalibreren van de kathetersensoren. Op dit punt moet u niet inslikken om ervoor te zorgen dat de kalibratie correct is ingesteld.
- Het testen begint wanneer de twee laatste sensoren correct in de maag zijn geplaatst. De sensor wordt op nul gezet om als vergelijkingsbasis te dienen.
- Terwijl de katheter wordt teruggetrokken naar de LES, wordt u gevraagd enkele slokjes water te nemen. Hierdoor kan de arts veranderingen in de sluitspierdruk meten van een gesloten toestand (vóór inslikken) naar een open toestand (na inslikken).
- U neemt extra slokjes water om veranderingen in de slokdarmdruk te meten terwijl u slikt. Als de peristaltiek normaal is, zal uw arts ritmische veranderingen in de druk naar beneden zien gaan.
- Ten slotte wordt u gevraagd om rechtop te gaan zitten om de UES te testen. De katheter wordt geleidelijk teruggetrokken om de druk bij de UES te vergelijken met die van de slokdarm en keel.
- De katheter wordt dan voorzichtig verwijderd.
Post-test
Als u klaar bent, krijgt u een tissue om uw neus te snuiten, maar voor de rest is het goed genoeg om naar huis terug te keren. U kunt uw normale dieet en alle medicijnen die u regelmatig gebruikt, hervatten.
Na de test
Bijwerkingen van slokdarmmanometrie zijn meestal gering en kunnen bestaan uit een lichte keelpijn, hoesten, kleine bloedneuzen en irritatie van de sinussen.
Als uw keel pijnlijk is na een slokdarmmanometrietest, kunt u ofwel gorgelen met zout water of een benzocaïne keeltablet zoals cepacol gebruiken. De irritatie verdwijnt meestal binnen een dag of zo.
Het is ook niet ongebruikelijk om verstopte sinussen en kleine bloedneuzen te hebben. U kunt de sinussen vaak helpen verwijderen met een vrij verkrijgbare neusspray voor corticosteroïden of een steriele neusspray met zoutoplossing. Antihistaminica helpen meestal niet, omdat de zwelling meer het gevolg is van een ontsteking dan van een allergie.
Neusbloedingen kunnen worden behandeld door het zachte deel van uw neus boven het neusgat te knijpen, voorover te leunen en door uw mond te ademen.
Hoewel ernstige bijwerkingen ongebruikelijk zijn, moet u onmiddellijk uw arts raadplegen als u ongebruikelijke symptomen ervaart, waaronder koorts, ernstige reflux, braken, aritmie, kortademigheid of bloederig sputum.
De resultaten interpreteren
Enkele dagen nadat de test is uitgevoerd, zal uw arts de resultaten samen met u bekijken. Hoewel de tests waardevolle inzichten kunnen geven in hoe goed uw slokdarm en sluitspieren functioneren, kan klinisch oordeel nodig zijn om de resultaten te interpreteren.
Soms zijn de antwoorden misschien niet zo duidelijk. Oesofageale manometrie is een technisch uitdagende test die vatbaar is voor variabelen die de resultaten kunnen beïnvloeden. Hoewel de tests onweerlegbaar bewijs kunnen leveren van een motiliteitsprobleem (zoals dysfagie), kunnen andere aandoeningen (zoals achalasie) veel moeilijker vast te stellen zijn. Klinische ervaring en expertise staan daarom centraal bij het verkrijgen van een juiste diagnose.
Als u niet volledig overtuigd bent van wat u wordt verteld, aarzel dan niet om een second opinion te vragen. Soms kan een frisse blik nieuwe inzichten toevoegen en u zo veel dichter bij een effectieve behandeling brengen.
Een woord van Verywell
Als u nerveus bent over het ondergaan van een slokdarmmanometrie, wacht dan niet tot het laatste moment om deze zorgen met uw arts of een lid van de medische staf te delen.
Soms helpt het om door de procedure te worden gelopen en te kijken hoe de katheter er werkelijk uitziet. Weten wat je kunt verwachten, kan veel van de angst verlichten.
Probeer je te concentreren op de voordelen en doelen van de test.Als een relatief snelle en veilige procedure zullen de voordelen van slokdarmmanometrie bijna altijd opwegen tegen de nadelen.
- Delen
- Omdraaien
- Tekst