Inhoud
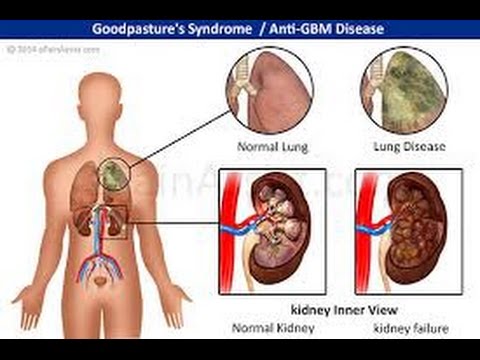
Het Goodpasture-syndroom is een zeer zeldzame en mogelijk levensbedreigende auto-immuunziekte die zowel de longen als de nieren beschadigt en wordt ook wel de ziekte van Goodpasture of de anti-glomerulaire basaalmembraanziekte (anti-GBM) genoemd. Medische professionals gebruiken deze termen echter soms iets anders.Goodpasture-syndroom is een zeldzame ziekte, waarbij elk jaar bij één op de miljoen mensen de aandoening opnieuw wordt vastgesteld. Het werd voor het eerst gekenmerkt door een Dr. Ernest Goodpasture in 1919. Om onduidelijke redenen komt de ziekte het meest voor bij twee keer in het leven: in de twintig en later rond de zestig.

Symptomen
De symptomen van het Goodpasture-syndroom zijn het gevolg van problemen met de longen en nieren. Ongeveer 60 procent tot 80 procent van de mensen met de ziekte ervaart symptomen van zowel long- als nieraandoeningen. Daarentegen krijgt ongeveer 20 procent tot 40 procent alleen een nieraandoening en minder dan 10 procent van de mensen ervaart alleen longproblemen.
Longproblemen
De longproblemen van het Goodpasture-syndroom kunnen de volgende symptomen veroorzaken:
- Rillingen en koorts
- Bloed ophoesten
- Droge hoest
- Vermoeidheid
- Kortademigheid
- Pijn op de borst
In sommige gevallen kan het Goodpasture-syndroom ernstige longbloeding veroorzaken: bloeding uit de longen en andere delen van de luchtwegen Dit kan indirect leiden tot bloedarmoede, lage aantallen rode bloedcellen. Indien ernstiger, kan bloed de uitwisseling van zuurstof in de kleine zakjes van de longen blokkeren. Dit kan ademhalingsfalen veroorzaken, een levensbedreigende aandoening waarbij het lichaam niet genoeg zuurstof krijgt.
De nierproblemen van het Goodpasture-syndroom worden veroorzaakt door een aandoening die glomerulonefritis wordt genoemd. Dat verwijst alleen naar een ontsteking van een specifiek deel van de nier, de glomerulus genaamd. Dit leidt tot extra symptomen en problemen.
Nierproblemen
Afhankelijk van de ernst kunnen nierproblemen zijn:
- Misselijkheid en overgeven
- Verhoogde bloeddruk
- Pijn bij het plassen
- Bloed in de urine
- Rugpijn (gebied onder de ribben)
- Vermoeidheid
- Jeuk
- Verward denken
- Epileptische aanvallen
- Kortademigheid
Soms treden deze symptomen geleidelijk op. In andere gevallen worden ze gedurende meerdere dagen behoorlijk ernstig. Als de nierproblemen ernstig zijn, kan dit leiden tot uremie Dit is een mogelijk levensbedreigende aandoening als gevolg van een te hoge concentratie van een afvalproduct, ureum genaamd, in uw bloed.
Af en toe komt het Goodpasture-syndroom voor samen met een andere aandoening die auto-immuunziekte van het binnenoor wordt genoemd. Dit kan leiden tot symptomen zoals:
- Volheid in het oor
- Rinkelen in het oor
- Duizeligheid
- Plotseling gehoorverlies
Oorzaken
Het Goodpasture-syndroom wordt beschouwd als een type auto-immuunziekte. Bij deze medische aandoeningen raken delen van het immuunsysteem ontregeld. Hierdoor kunnen delen van het immuunsysteem normaal weefsel aanvallen, wat kan leiden tot symptomen van deze ziekten. Aangenomen wordt dat zowel genetische als omgevingsoorzaken bijdragen aan de meeste auto-immuunziekten, maar deze worden niet volledig begrepen.
Bij het Goodpasture-syndroom lijkt het immuunsysteem abnormaal geactiveerd te zijn tegen een bestanddeel van collageen dat zowel in de longen als in de nieren wordt aangetroffen. In de nier beïnvloedt dit de glomeruli, de kleine filters in de nier die overtollig water helpen verwijderen en afvalproducten uit uw bloed, waardoor ze in de urine worden omgezet. In de longen kan het de longblaasjes aantasten, de kleine zakjes lucht waar zuurstof en kooldioxide worden uitgewisseld. De immuunactivering en ontsteking leiden vervolgens tot de symptomen van de aandoening. Abnormale geactiveerde antilichamen worden anti-GBM-antilichamen genoemd.
Genetica speelt ook een rol bij het veroorzaken van het Goodpasture-syndroom. Mensen met bepaalde varianten van specifieke genen hebben veel meer kans om de ziekte te krijgen dan mensen zonder deze genetische varianten, maar de meeste mensen met deze varianten krijgen de ziekte NIET, dus andere factoren lijken ook van belang.
Risicofactoren
Enkele van de volgende zaken kunnen het risico op het krijgen van de ziekte vergroten:
- Roken
- Blootstelling aan organische oplosmiddelen of koolwaterstofdampen
- Blootstelling aan metaalstof
- Inademing van cocaïne
- Bepaalde soorten longinfecties
- Bepaalde soorten medicijnen die het immuunsysteem beïnvloeden (zoals alemtuzumab)
In het bijzonder lijkt longziekte door het Goodpasture-syndroom veel waarschijnlijker te zijn als het individu enige eerdere longschade heeft opgelopen door een andere oorzaak.
Diagnose
Bij het diagnosticeren van het Goodpasture-syndroom moet de arts onderscheid maken tussen andere medische aandoeningen die de longen, de nieren of beide organen kunnen aantasten. Bepaalde soorten vasculitis kunnen bijvoorbeeld vergelijkbare symptomen veroorzaken, evenals sommige andere auto-immuunziekten, zoals lupus.
- Diagnose van het Goodpasture-syndroom vereist een medische geschiedenis en lichamelijk onderzoek. Uw medische zorgverlener zal vragen stellen over uw andere medische problemen en uw huidige symptomen. Hij of zij zal ook alle delen van uw lichaam grondig beoordelen om diagnostische aanwijzingen te zoeken. Elementair bloedonderzoek zal ook helpen bij het beoordelen van de nierfunctie, bloedarmoede en infectie.
Diagnostische toetsen
- Nierbiopsie
- Bloedonderzoek om te controleren op anti-GBM-antilichamen
Soms zijn deze tests voldoende om het Goodpasture-syndroom te diagnosticeren en de behandeling te starten. Een nierbiopsie geeft echter meestal een definitieve diagnose voor de aandoening: deze wordt percutaan uitgevoerd, dat wil zeggen via een kleine incisie door de huid. Het nierweefsel wordt verwijderd en onder een microscoop onderzocht. Hierdoor kunnen clinici de exacte oorzaak van nierproblemen nauwkeuriger diagnosticeren.
Ernstig zieke patiënten kunnen mogelijk geen nierbiopsie ondergaan totdat hun toestand stabieler wordt. Een longbiopsie is meestal niet zo effectief als diagnostisch hulpmiddel als een nierbiopsie, maar het kan nodig zijn in gevallen waarin een nierbiopsie niet mogelijk is.
Enkele andere tests die belangrijk zijn om de patiënt te helpen, zijn onder meer:
- Analyse van een urinemonster (geeft informatie over de nierfunctie)
- Röntgenfoto van de borst (kan pulmonale bloeding vertonen)
- Longfunctietests
Het is essentieel om zo snel mogelijk de juiste diagnose te stellen, zodat het individu met de behandeling kan beginnen. Dit geeft de beste overlevingskans en de beste kans op volledig nierherstel.
Behandeling
De vroege behandeling van het Goodpasture-syndroom richt zich op twee dingen: het snel verwijderen van anti-GBM-antilichamen uit het bloed en het stoppen van hun toekomstige productie.
Het verwijderen van antilichamen uit het bloed gebeurt via een proces dat plasmaferese wordt genoemd. Tijdens plasmaferese wordt het bloed van een persoon via een naald uit het lichaam verwijderd en op een machine aangesloten. Deze machine verwijdert vervolgens de schadelijke antilichamen voordat de resterende delen van het bloed terug in het lichaam van de persoon worden gepompt. Een patiënt zal dit proces één keer per dag of om de dag moeten ondergaan gedurende ongeveer twee tot drie weken, of totdat de anti-GBM-antilichamen volledig lijken te zijn verwijderd.
Het stoppen van de productie van nieuwe anti-GBM-antilichamen is ook erg belangrijk. Dit wordt gedaan door het immuunsysteem van een persoon te onderdrukken. Enkele van de volgende medicijnen kunnen voor dit doel worden gebruikt:
- Corticosteroïden
- Cyclofosfamide
- Azathioprine (soms gebruikt vanwege toxische effecten van cyclofosfamide)
Meestal worden corticosteroïden plus cyclofosfamide als eerste behandeling gegeven.
Afhankelijk van de ernst van de ziekte en andere factoren, kunnen deze medicijnen intraveneus of oraal worden toegediend. Patiënten kunnen in eerste instantie grote hoeveelheden van deze medicijnen krijgen om hun ziekte onder controle te krijgen. Daarna kunnen ze mogelijk lagere onderhoudsdoses nemen. Afhankelijk van hoe het individu op de behandeling reageert, kan het zijn dat ze gedurende enkele maanden immunosuppressiva moeten gebruiken. Voordat de immunosuppressieve therapie wordt stopgezet, moet de arts testen op niveaus van anti-GBM-antilichamen om er zeker van te zijn dat deze niet langer aanwezig zijn.
Mensen die immunosuppressiva gebruiken, lopen meer kans om bepaalde infecties op te lopen. Het krijgen van een longinfectie kort na een episode van het Goodpasture-syndroom kan behoorlijk gevaarlijk zijn. Daarom worden mensen met het Goodpasture-syndroom soms ook profylactisch behandeld met medicijnen om infectie te helpen voorkomen. Dit kunnen bepaalde antischimmelmiddelen, antibiotica en antivirale middelen zijn.
Sommige patiënten met het Goodpasture-syndroom zijn ernstig ziek bij de diagnose. Deze personen hebben mogelijk veel ondersteunende zorg nodig op een medische intensive care. Deze personen kunnen bijvoorbeeld intubatie-plaatsing van een buis in de luchtpijp nodig hebben om ademhalingsfalen te voorkomen.
Spoedeisende hemodialyse is soms ook nodig, dit helpt bij het uitvoeren van een aantal nierfuncties om afvalstoffen uit het lichaam te verwijderen. In sommige gevallen is deze behoefte tijdelijk totdat de behandelingen effect kunnen hebben. In andere gevallen kunnen personen langdurige schade aan de nieren oplopen. Deze mensen hebben mogelijk op lange termijn hemodialyse nodig. Voor sommige van deze personen is een niertransplantatie een optie. Transplantatie mag alleen worden overwogen als een persoon al enkele maanden vrij is van anti-GBM-antilichamen.
Het is ook belangrijk dat mensen met het Goodpasture-syndroom mogelijke ziektetriggers verwijderen. Rokers moeten bijvoorbeeld sterk worden aangemoedigd om te stoppen met roken. De behandeling van het Goodpasture-syndroom vereist meestal de inbreng van meerdere medische specialismen, waaronder verpleegkundigen voor intensive care, longartsen, nefrologen en reumatologen.
Prognose
De eerste ziekteperiode van het Goodpasture-syndroom is vaak vrij ernstig, en sommige patiënten overlijden. Meer dan 90 procent van de patiënten overleeft dit stadium van de ziekte echter als ze hoogwaardige zorg krijgen. Overlevingspercentages zijn ongeveer 80 procent vijf jaar na de episode. Het herstel van de volledige nierfunctie hangt grotendeels af van hoe ernstig de nieren werden aangetast voordat de therapie werd gestart.
Gewoonlijk hebben mensen die aan een episode van het Goodpasture-syndroom lijden, nooit een tweede. Soms hebben mensen echter terugval van de ziekte.
Neem onmiddellijk contact op met uw arts als u tekenen heeft van een mogelijke terugval, zoals bloed ophoesten, pijn op de borst, kortademigheid, rugpijn of verwarring. Op die manier kunt u zo snel mogelijk met de herbehandeling beginnen, waardoor u de beste hoop op een goed resultaat krijgt.
Een woord van Verywell
Goodpasture-syndroom is een zeer zeldzame ziekte. Het is een medische crisis die snel kan toeslaan en tot levensbedreigende symptomen kan leiden. Het kan beangstigend en desoriënterend zijn om te horen dat iemand van wie je houdt een ernstige ziekte heeft, ook al was hij of zij voorheen gezond. Maar hoewel de ziekte ernstig is, hebben we een aantal goede behandelingen om de ziekte in remissie te brengen, en de meeste mensen zullen nooit meer een ziekte-episode meemaken. Een heel team van zorgverleners zal bij elke stap van de diagnose en behandeling met u samenwerken. Aarzel niet om contact op te nemen met uw vrienden, familie en uw hele medische team.