Inhoud
- Wat is cholangitis?
- Wat veroorzaakt cholangitis?
- Wie loopt er risico op cholangitis?
- Wat zijn de symptomen van cholangitis?
- Hoe wordt cholangitis vastgesteld?
- Hoe wordt cholangitis behandeld?
- Kernpunten
- Volgende stappen
Wat is cholangitis?
Cholangitis is een ontsteking van het galkanaalsysteem. Het galkanaalsysteem voert gal van uw lever en galblaas naar het eerste deel van uw dunne darm (de twaalfvingerige darm).
In de meeste gevallen wordt cholangitis veroorzaakt door een bacteriële infectie en komt het vaak plotseling voor. Maar in sommige gevallen kan het langdurig (chronisch) zijn. Sommige mensen ontwikkelen ontstekingen en cholangitis als onderdeel van een auto-immuunziekte.
Wat veroorzaakt cholangitis?
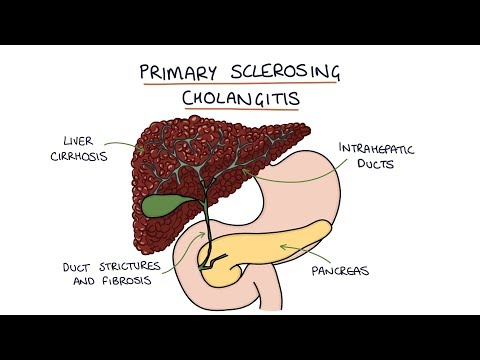
In de meeste gevallen wordt cholangitis veroorzaakt door een verstopt kanaal ergens in uw galkanaalsysteem. De blokkering wordt meestal veroorzaakt door galstenen of slib die de galwegen aantasten. Auto-immuunziekten zoals primaire scleroserende cholangitis kunnen het systeem aantasten.
Andere, minder vaak voorkomende oorzaken van cholangitis zijn:
- Een tumor
- Bloedproppen
- Een vernauwing van een kanaal dat kan optreden na een operatie
- Gezwollen alvleesklier
- Een parasitaire infectie
Cholangitis kan ook worden veroorzaakt als u:
- Een terugstroom van bacteriën uit je dunne darm
- Een bloedinfectie (bacteriëmie)
- Een test die wordt gedaan om uw lever of galblaas te controleren (zoals een test waarbij een dunne buis of endoscoop in uw lichaam wordt ingebracht)
Door de infectie wordt er druk opgebouwd in uw galkanaalsysteem, dat zich kan verspreiden naar andere organen van de bloedbaan als het niet wordt behandeld.
Wie loopt er risico op cholangitis?
Als u galstenen heeft gehad, loopt u een groter risico op cholangitis. Andere risicofactoren zijn onder meer:
- Auto-immuunziekten hebben zoals inflammatoire darmaandoeningen (colitis ulcerosa of de ziekte van Crohn)
- Recente medische procedures met betrekking tot het galkanaalgebied
- Het hebben van een humaan immunodeficiëntievirus (HIV)
- Reizen naar landen waar u mogelijk wordt blootgesteld aan wormen of parasieten
Wat zijn de symptomen van cholangitis?
De symptomen van elke persoon kunnen variëren en kunnen niet-specifiek of ernstig zijn, waaronder:
- Pijn in de rechterbovenhoek van uw buik (buik)
- Koorts
- Rillingen
- Geelverkleuring van de huid en ogen (geelzucht)
- Misselijkheid en overgeven
- Kleikleurige ontlasting
- Donkere urine
- Lage bloeddruk
- Lethargie
- Veranderingen in alertheid
De symptomen van cholangitis kunnen op andere gezondheidsproblemen lijken. Raadpleeg voor de zekerheid altijd uw arts.
Hoe wordt cholangitis vastgesteld?
De pijn van cholangitis kan veel aanvoelen als de pijn van galstenen.
Om er zeker van te zijn dat u cholangitis heeft, zal uw zorgverlener naar uw gezondheid in het verleden kijken en u lichamelijk onderzoeken. Hij of zij kan ook andere tests gebruiken.
U kunt bloedtesten ondergaan, waaronder:
- Volledig bloedbeeld (CBC). Deze test meet uw aantal witte bloedcellen. U kunt een hoog aantal witte bloedcellen hebben als u een infectie heeft.
- Leverfunctietest. Een groep speciale bloedonderzoeken die kunnen uitwijzen of uw lever goed werkt.
- Bloedculturen. Tests om te zien of u een bloedinfectie heeft.
U kunt ook beeldvormende tests ondergaan, waaronder:
- Echografie (ook wel echografie genoemd). Deze test maakt afbeeldingen van uw interne orgels op een computerscherm met behulp van hoogfrequente geluidsgolven. Het wordt gebruikt om organen in uw buik te zien, zoals de lever, milt en galblaas. Het controleert ook de bloedstroom door verschillende bloedvaten. Het kan buiten het lichaam (extern) worden gedaan. Of het kan in het lichaam (intern) worden gedaan. Indien intern, wordt het een endoscopische echografie (EUS) genoemd.
- CT-scan. Een CT-scan kan worden gedaan met een kleurstof die wordt ingeslikt of geïnjecteerd via een infuus. Dit toont de buik en het bekken inclusief het galafvoergebied. Het kan helpen bepalen waarom er een blokkade is.
- Magnetische resonantie cholangiopancreatografie (MRCP). Deze test wordt gebruikt om eventuele problemen in uw buik op te sporen. Het kan aantonen of er galstenen in uw galkanaal zitten. De test wordt van buiten uw lichaam gedaan. U hoeft geen slang (endoscoop) in uw lichaam te plaatsen. Het gebruikt een magnetisch veld en radiofrequentie om gedetailleerde foto's te maken.
- ERCP (endoscopische retrograde cholangiopancreatografie). Dit wordt gebruikt om problemen in uw lever, galblaas, galwegen en pancreas op te sporen en te behandelen. Het maakt gebruik van röntgenfoto's en een lange flexibele buis met aan het ene uiteinde een lamp en een camera (een endoscoop). De buis wordt in je mond en keel gestopt. Het gaat door uw voedselpijp (slokdarm), door uw maag en naar het eerste deel van uw dunne darm (de twaalfvingerige darm). Een kleurstof wordt via de buis in uw galwegen gebracht. Door de kleurstof zijn de galkanalen duidelijk zichtbaar op röntgenfoto's. Indien nodig kan deze procedure ook helpen bij het openen van uw galwegen.
- Percutane transhepatische cholangiografie (PTC). Er wordt een naald door uw huid en in uw lever gestoken. De kleurstof wordt in uw galkanaal gebracht zodat deze duidelijk te zien is op röntgenfoto's. Deze procedure kan ook worden gebruikt om de galwegen te openen als uw artsen dit niet intern kunnen doen met een ERCP.
Hoe wordt cholangitis behandeld?
Het is belangrijk om meteen een diagnose te stellen. De meeste mensen met cholangitis voelen zich erg ziek. Ze zien hun zorgverlener of gaan naar de eerste hulp.
Als u cholangitis heeft, zult u waarschijnlijk een paar dagen in het ziekenhuis blijven. U krijgt vloeistof via een IV (intraveneuze) lijn door een ader. U krijgt ook medicijnen tegen pijn en bacteriën (antibiotica).
Mogelijk moet u ook de vloeistof uit uw galkanaal laten wegvloeien om de oorzaak van een verstopping te vinden. In de meeste gevallen wordt dit gedaan door een methode genaamd ERCP (endoscopische retrograde cholangiopancreatografie).
Om uw galkanaal af te voeren met behulp van ERCP, wordt een lange dunne flexibele buis (endoscoop) in uw mond gestopt. De scoop gaat door je voedselpijp (slokdarm) en in je maag. Het komt terecht in het eerste deel van uw dunne darm (de twaalfvingerige darm) en in de galwegen. De dokter kan de binnenkant van deze organen en kanalen op een videoscherm zien. Het videoscherm is aangesloten op een camera in de scoop. Soms wordt een buis naar buiten gelaten om gal af te voeren. In deze situatie wordt een buisje in de kanalen gevoerd om vloeistof af te voeren. Deze buis wordt door de huid naar buiten gebracht, waar het vocht laat wegvloeien totdat de infectie en ontsteking zijn verdwenen.
U kunt ook stevige buisjes (stents) in de galwegen laten steken om ze open te houden. Galstenen kunnen ook worden verwijderd. In de meeste gevallen kunnen deze dingen worden gedaan met behulp van de ERCP-scope.
U heeft mogelijk een operatie nodig als de behandeling niet werkt of als u erger wordt. Bij een operatie worden uw kanalen geopend om de gal af te voeren en de ophoping van vocht te verminderen.
Kernpunten
- Cholangitis is een ontsteking van het galkanaalsysteem.
- Het galkanaalsysteem transporteert gal van de lever en galblaas naar het eerste deel van uw dunne darm (de twaalfvingerige darm).
- In de meeste gevallen wordt cholangitis veroorzaakt door een bacteriële infectie.
- Mensen die galstenen hebben gehad, lopen een groter risico op cholangitis.
- Auto-immuunziekten zoals primaire scleroserende cholangitis kunnen een ontsteking van de galwegen veroorzaken.
- In de meeste gevallen zijn ziekenhuisopname en behandeling met antibiotica en een endoscopische procedure noodzakelijk. Een operatie kan nodig zijn.
Volgende stappen
Tips om het meeste uit een bezoek aan uw zorgverlener te halen:
- Weet wat de reden van uw bezoek is en wat u wilt dat er gebeurt.
- Schrijf vóór uw bezoek vragen op die u beantwoord wilt hebben.
- Neem iemand mee om u te helpen bij het stellen van vragen en onthoud wat uw provider u vertelt.
- Noteer bij het bezoek de naam van een nieuwe diagnose en eventuele nieuwe medicijnen, behandelingen of tests. Schrijf ook eventuele nieuwe instructies op die uw provider u geeft.
- Weet waarom een nieuw medicijn of nieuwe behandeling wordt voorgeschreven en hoe het u zal helpen. Weet ook wat de bijwerkingen zijn.
- Vraag of uw aandoening op andere manieren kan worden behandeld.
- Weet waarom een test of procedure wordt aanbevolen en wat de resultaten zouden kunnen betekenen.
- Weet wat u kunt verwachten als u het geneesmiddel niet gebruikt of de test of procedure niet ondergaat.
- Als u een vervolgafspraak heeft, noteer dan de datum, tijd en het doel van dat bezoek.
- Weet hoe u bij vragen contact kunt opnemen met uw provider.