Inhoud
Na het eten van warm en gekruid voedsel, zweten sommige mensen van het gezicht: de lippen, het voorhoofd, de neus en de hoofdhuid. Voor velen is deze trigeminovasculaire reflex volkomen normaal.Wel zweten uit het gezicht na het eten ieder soort voedsel is een aanwijzing voor een aandoening die smaakzweten of smaakhyperhidrose wordt genoemd. Bovendien kan dit begin van zweten niet alleen het gevolg zijn van het feitelijk kauwen van voedsel, maar ook van het nadenken over of praten over voedsel.
Veel voorkomende symptomen van smaakzweten zijn zweten, blozen, roodheid en algemeen ongemak op wangniveau. Nog zeldzamer, mensen met deze aandoening voelen warmte of pijn bij het kauwen.
Gustatoir zweten kan erg ongemakkelijk zijn en de kwaliteit van leven van een persoon aanzienlijk beïnvloeden. Volgens Sood en co-auteurs kan smaakzweet "aanzienlijke sociale ongeschiktheid veroorzaken, variërend van de noodzaak om regelmatig te dweilen tot vrijwel huisgebonden te zijn." Met andere woorden, de constante behoefte om zweet weg te dweilen kan het moeilijk maken voor sommigen om het huis te verlaten.
De meest voorkomende iteratie van smaakhyperhidrose is het Frey-syndroom. Frey-syndroom verwijst naar zweten en blozen langs de distributie van de auriculotemporale zenuw. De auriculotemporale zenuw geeft een gevoel aan de zijkant van het hoofd. Frey-syndroom wordt ook smaakhyperhidrose van de wang genoemd.
Wat is het Frey-syndroom?
Frey-syndroom is zeldzaam.
In wezen is het Frey-syndroom het gevolg van een defecte herbedrading van de zenuwen die verantwoordelijk zijn voor speekselvloed, zweten en blozen. Het is genoemd naar de Franse neuroloog Lucia Frey, die de aandoening in 1923 omschreef als "auriculotemporaal zenuwsyndroom".
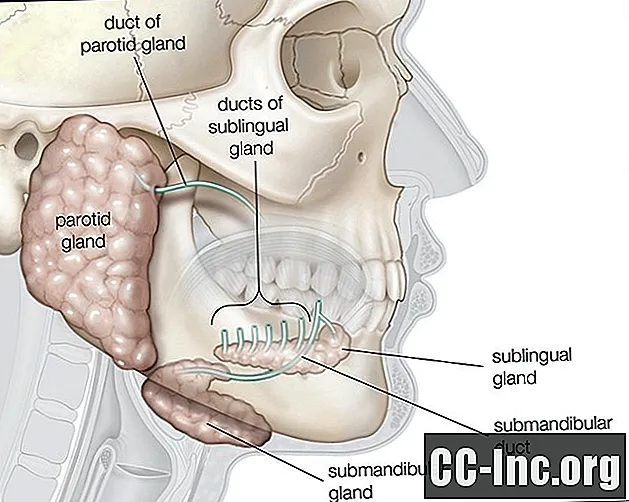
Frey publiceerde een rapport waarin haar gelijknamige ziekte werd beschreven nadat ze een Poolse soldaat had behandeld die last had van smaakzweet na het oplopen van een geïnfecteerde schotwond in de parotisklier. De parotisklier is de grootste van de speekselklieren en bevindt zich ter hoogte van de wang. Het scheidt speeksel af, wat helpt bij het verteren en bevochtigen van voedsel. Hoewel Frey niet de eerste arts was die kennis nam van de aandoening, was ze wel de eerste die de auriculotemporale zenuw betrokken bij de ontwikkeling van deze ziekte.
Het vrijkomen van speeksel door de parotisklier wordt gemedieerd door een complexe reflexboog waarbij de auriculotemporale zenuw betrokken is. Bij mensen met het Frey-syndroom regenereert deze zenuw abnormaal na een verwonding van de auriculotemporale zenuw. In plaats van enkel en alleen het verschaffen van parasympathische innervatie aan de oorspeekselklier, wat zou resulteren in normale speekselvloed na de introductie van voedsel, de parasympathische vezels van de auriculotemporale zenuw ook regenereren om de zweetklieren en de onderhuidse bloedvaten te innerveren, wat resulteert in respectievelijk zweten en blozen. Normaal gesproken staan dit zweten en blozen onder sympathische controle.
Met andere woorden, nadat de auriculotemporale zenuw is gewond, groeien de parasympathische vezels terug om niet alleen de speekselvloed te beheersen, maar ook om zweten en blozen te beheersen nadat een persoon met voedsel is gestimuleerd. Bovendien kan dit asymmetrische patroon van zweten bij sommige mensen helemaal voorbij het gezicht gaan en de romp, armen en benen aantasten. Hoe meer lichaamsoppervlak wordt aangetast, hoe ernstiger de symptomen.
Oorzaken
Alles dat de auriculotemporale zenuw beschadigt, kan leiden tot het Frey-syndroom, waaronder het volgende:
- Parotisklieroperatie (grootste oorzaak)
- Stomp trauma aan de wang
- Nekoperatie
- Chronische infectie van het parotisgebied
- Mandibulaire fractuur
- Breuk van het temporomandibulair gewricht
- Operatie aan het temporomandibulair gewricht
- Verwijdering van de submandibulaire klieren
- Verwijdering van de schildklier
- Thoracale sympathectomie (er wordt een operatie uitgevoerd om zweten onder controle te houden)
- Geboortetrauma of letsel na levering van een tang (bij zuigelingen)
In de jaren veertig werd de parotisklieroperatie in het Verenigd Koninkrijk gepopulariseerd om een breed scala aan aandoeningen, zowel kanker als niet-kanker, te behandelen. Gustatoir zweten samen met verschillende andere nadelige effecten, waaronder gezichtszenuwletsel, verminderd gevoel in het gezicht, speekselfistel, hematoom en keloïden werden vaak waargenomen bij patiënten die een parotisklieroperatie hadden ondergaan. Merk op dat mensen bij wie hun hele parotisklier is verwijderd, meer kans hebben op het Frey-syndroom dan degenen bij wie slechts een deel van de parotisklier is verwijderd.
Frey-syndroom kan ook worden gezien bij de andere volgende neurologische aandoeningen:
- Facial herpes zoster
- Chorda tympani-blessure
- Clusterhoofdpijn
- Diabetische neuropathie
- Encefalitis
- Syringomyelia
- Tumor in de cervicale sympathische romp
De meeste mensen die last hebben van smaakzweet, hebben er geen last van - alleen tussen de 10 en 15 procent van de mensen die het ervaren, zoeken medische hulp. Bovendien meldt slechts 10 procent van de patiënten na een parotisoperatie symptomen die wijzen op deze aandoening. Bij verdere ondervraging zal 30 tot 50 procent van de patiënten echter symptomen van smaakzweten toegeven. Het Frey-syndroom treedt meestal op tussen 1 en 12 maanden na de operatie.
Het Frey-syndroom kan mensen op elke leeftijd overkomen. Desalniettemin is het zeldzaam bij zuigelingen en kinderen die pas echt letsel aan het parotisgebied ervaren na een pincetbevalling, en letsel door pincetbevalling is zeldzaam.
Bij kinderen kan voedselallergie worden aangezien voor het Frey-syndroom. De symptomen van voedselallergie treden echter op na de inname van voedsel niet tijdens kauwen.
Diagnose
De eenvoudigste manier om het Frey-syndroom te diagnosticeren, is het aanbrengen van gejodeerd zetmeelpoeder (indicatorpoeder) op het gezicht. Deze procedure wordt de Minor-toets genoemd. De patiënt krijgt dan citroensnoepjes of een ander zoet voedsel om het zweten te stimuleren. Aangetaste gebieden waar zweetdruppels worden gevormd, worden blauwzwart. De druppels kunnen gemakkelijk van het gezicht worden geveegd, zodat de test kan worden herhaald. Deze test kan ook worden gebruikt om het Frey-syndroom te testen bij mensen zonder symptomen (d.w.z. asymptomatische patiënten).
Hoewel deze test nauwkeurig is, zal deze de ernst van de aandoening niet aantonen. Bovendien brengt deze test het potentiële risico van inademing van het zetmeelpoeder met zich mee. Deze test moet worden uitgevoerd op een droge huid en mag niet worden gebruikt bij mensen die hevig transpireren.
Een andere, duurdere en meer betrokken diagnostische test om te bepalen of een persoon het Frey-syndroom heeft, omvat een biosensormethode die enzymatische elektroden gebruikt die L-lactaatspiegels op de huid detecteren.
Een meer rudimentaire test voor het Frey-syndroom omvat het aanbrengen van eenlaags tissuepapier op het gezicht om te controleren op zweten nadat de patiënt is gestimuleerd met zoet voedsel.
Ten slotte kan infrarood medische thermografie worden gebruikt om het Frey-syndroom te visualiseren. Deze diagnostische test vereist dat de temperatuur en vochtigheid in de kamer constant zijn. Eerst wordt na stimulatie een hotspot zichtbaar gemaakt die overeenkomt met de verwijding van onderhuidse bloedvaten. Ten tweede wordt een koude plek gevisualiseerd die staat voor smaakzweten. Deze veranderingen zijn moeilijker waar te nemen bij mensen met een donkere huid.
Behandeling
Bij de meeste mensen verdwijnt het Frey-syndroom vanzelf binnen een periode van maximaal 5 jaar. Mensen met milde symptomen moeten worden gerustgesteld dat de aandoening vanzelf overgaat zonder behandeling.
Bij degenen die ernstig door de aandoening worden getroffen, is smaakzweten gewoonlijk het meest verontrustende symptoom en wordt iemand ertoe aangezet om hulp te zoeken.
Botox
Recent wetenschappelijk onderbouwd onderzoek wijst op Botox-therapie als de meest veelbelovende en succesvolle manier om het smaakzweet en blozen van het Frey-syndroom te behandelen. Meer specifiek is bewezen dat Botox-therapie 98 procent effectief is bij het behandelen van symptomen van smaakzweten. Botox-therapie is ook effectief gebleken bij mensen die last hebben van smaakzweet als gevolg van diabetische neuropathie, een soort zenuwbeschadiging als gevolg van diabetes.
In een artikel uit 2017 schrijven Lovato en co-auteurs het volgende:
"BTX [Botox] -therapie is zeer succesvol bij de behandeling van smaakzweet (Frey-syndroom) en kan worden beschouwd als de gouden standaardbehandeling voor deze post-parotidectomie-complicatie."
Wanneer het Frey-syndroom met Botox-therapie wordt behandeld, moet een arts eerst het getroffen gebied identificeren door middel van de minor-test. Dit gebied wordt vervolgens opgedeeld in meerdere kleinere vierkanten, die tussen de 1 en 1,5 cm groot zijn. Botox wordt vervolgens in elk van deze vierkanten geïnjecteerd om een diffuus, uniform effect op te wekken.
Met name zijn andere behandelingen van het Frey-syndroom geprobeerd.Deze behandelingen bieden voor het grootste deel geen of beperkte verlichting.
Anti-transpiranten
Ten eerste zijn anti-transpiranten aangebracht op het gebied dat is aangetast door smaakzweet.Sommige patiënten hebben een beperkte verlichting gemeld gedurende een periode van enkele weken dankzij anti-transpiranten. Voor het beste resultaat wordt een gelvorm van de anti-transpirant 's nachts op de droge huid aangebracht en' s ochtends weggespoeld. Een haardroger kan worden gebruikt om de anti-transpirant na het aanbrengen te drogen.
Gedurende een periode van 12 uur na het aanbrengen dient de patiënt het behandelde gebied niet te scheren. Naarmate het smaakzweet zijn gang gaat en vanzelf verdwijnt, kunnen na verloop van tijd minder doses anti-transpiranten worden gebruikt en hoeven patiënten niet dagelijks anti-transpiranten toe te passen. Merk op dat anti-transpiranten kunnen werken als irriterende stoffen voor de huid en tot ontstekingen kunnen leiden. Voorzichtigheid is ook geboden om te voorkomen dat de anti-transpirant in het oog komt.
Actuele anticholinergica
Ten tweede zijn topische anticholinergica gebruikt om het Frey-syndroom te behandelen. Deze anticholinergica omvatten scopolamine, glycopyrrolaat en diphemnanilmethylsulfaat en kunnen worden aangebracht als roll-on-oplossingen of crèmes. Anticholinergica kunnen de symptomen gedurende ongeveer 3 dagen verbeteren.
Belangrijk is dat anticholinergica door de huid worden geabsorbeerd en systemische bijwerkingen kunnen veroorzaken, waaronder een droge mond, wazig zien, jeukende ogen, urineretentie, verhoogde hartslag en allergieën. Bovendien mogen anticholinergica niet worden gebruikt bij mensen met glaucoom, diabetes mellitus, schildklieraandoeningen, obstructieve uropathie, evenals lever-, nier-, cardiovasculaire of centraal zenuwstelselaandoeningen.
Chirurgische opties
Ten derde is er tevergeefs geprobeerd om de symptomen van het Frey-syndroom te verzachten, deze operaties omvatten cervicale sympathectomie, trommelneurectomie, overdracht van sternocleidomastoïde overdracht en dermis-vettransplantaten. Bovendien zijn verschillende materialen en tussenliggende barrières gebruikt om smaakzweten te behandelen.
Het is begrijpelijk dat de meeste mensen die als gevolg van een operatie smaakzweten ontwikkelen, terughoudend zijn om meer geopereerd te worden om deze aandoening te behandelen.