
Inhoud
Median arcuate ligament syndrome (MALS) is een zeldzame aandoening waarbij het mediane boogvormige ligament (gelegen onder het diafragma in de buik) de coeliakie-slagader samendrukt, waardoor de bloedstroom naar de maag, lever en andere organen wordt belemmerd. Het veroorzaakt chronische buikpijn, die kan optreden bij eten of lichaamsbeweging. MALS wordt ook wel coeliakie-arterie-compressiesyndroom, coeliakie-assyndroom, Harjola-Marable-syndroom of Dunbar-syndroom genoemd.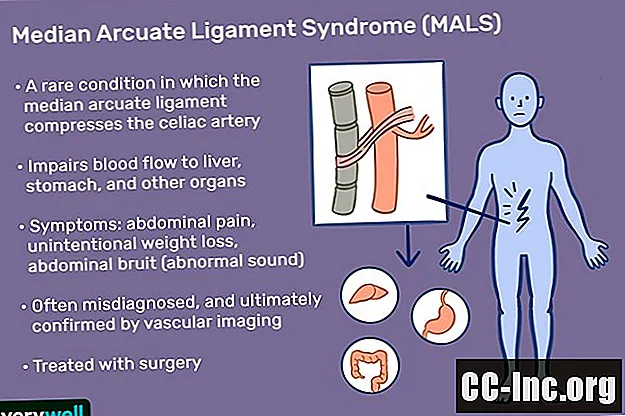
Oorzaken
De exacte pathologie van MALS is niet goed begrepen, maar een verminderde bloedstroom kan leiden tot ischemie (slechte zuurstofvoorziening of zelfs weefselsterfte) in de maag, lever en andere organen die tot pijn leiden.
Een andere theorie is dat compressie van de coeliakie er ook voor kan zorgen dat een ander bloedvat in het gebied genaamd de mesenterica superior toename bloedstroom naar de maag en lever nadat u gegeten heeft en dat dit in feite buikpijn veroorzaakt.
Een groep zenuwen in de regio, de plexus coeliakie genaamd, kan ook worden aangetast. MALS resulteert meestal in ernstige en chronische buikpijn. Het is interessant dat niet alle personen met compressie en zelfs ernstig verstoorde bloedstroom van de coeliakie symptomen hebben. Dit kan erop wijzen dat de plexus coeliakie een grote rol speelt bij deze aandoening. Een hypothese is dat deze zenuwen overprikkeld zijn bij mensen met symptomatische MALS en dat dit leidt tot spasmen van de slagaders die bloed naar de maag en dunne darm voeren en dat deze spasmen de oorzaak zijn van buikpijn.
Nog een andere theorie over de oorzaak van MALS is dat de zenuwen in het gebied (de plexus coeliakie en de peri-aorta ganglia) feitelijk worden samengedrukt en dat dit interfereert met en overgevoeligheid veroorzaakt in de pijnpaden die de hersenen en de maag verbinden.
Het is waarschijnlijk dat een combinatie van deze factoren leidt tot de kenmerkende symptomen van MALS.
Het mediane arcuate ligamentsyndroom kan zowel mannen als vrouwen van alle leeftijden treffen, maar lijkt meestal jonge vrouwen in de leeftijd van 30 tot 50 jaar te treffen. Het komt ongeveer vier keer zo vaak voor bij vrouwen als bij mannen.
Symptomen
Symptomen van MALS kunnen de volgende zijn:
- Ernstige chronische pijn in de bovenbuik die meestal erger wordt na het eten
- Door inspanning geïnduceerde buikpijn
- Onbedoeld gewichtsverlies (50% van de patiënten)
- Misselijkheid
- Braken
- Diarree
- Opgeblazen gevoel
- Buikvrucht (een duidelijk geluid hoorbaar met een stethoscoop bij het luisteren naar de maag, dit is aanwezig bij ongeveer 35% van de patiënten en duidt op een vasculaire blokkade)
- Zeldzame symptomen zijn onder meer pijn op de borst, constipatie of slaapproblemen
Diagnose
Het diagnosticeren van MALS kan moeilijk zijn omdat de symptomen overlappen met die van vele, vele andere aandoeningen, waaronder GORZ, gastroparese, leveraandoeningen of galblaasproblemen. MALS kan ook een verkeerde diagnose stellen als een eetstoornis, prikkelbare darmsyndroom of abdominale migraine.
De diagnose van MALS wordt meestal gesteld door het elimineren van andere ziekten die deze symptomen veroorzaken (een diagnose van uitsluiting genoemd), dus personen met MALS hebben vaak een aanzienlijk aantal medische tests ondergaan voordat een diagnose wordt gesteld en hebben een aanzienlijke hoeveelheid tijd doorgebracht met lijden. van hun symptomen.
Tests die vaak worden gebruikt om andere aandoeningen uit te sluiten, kunnen bloedonderzoek, gastro-intestinale beeldvormingsonderzoeken (zoals abdominale echografie) en bovenste endoscopie met biopsie omvatten,
Als deze tests niet tot een diagnose leiden, kunnen de drie klassieke symptomen van onbedoeld gewichtsverlies, buikvrucht en buikpijn na de maaltijd ertoe leiden dat uw arts MALS in overweging neemt. Zodra MALS wordt vermoed, is vasculaire beeldvorming nodig om de diagnose te bevestigen of uit te sluiten. Een speciaal type echografie, mesenterische duplex-echografie genaamd, die helpt bij het meten van de bloedstroom, is meestal de eerste plaats om te beginnen.
Als een mesenterische duplex-echografie die wordt uitgevoerd tijdens diepe uitademing, suggereert dat u mogelijk MALS heeft, kunnen vervolgtests zoals een CT-scan of MRI-angiogram uw arts helpen deze diagnose te bevestigen. Andere tests die kunnen worden gebruikt, zijn onder meer een maagtonaliteitstest of een zenuwblokkade van de plexus coeliakie.
Coeliakie Plexus zenuwblok
Een plexus coeliakieblok omvat de injectie van een lokaal anestheticum (via een naald) in de zenuwbundel van de plexus coeliakie.
De hele procedure duurt ongeveer 30 minuten. U krijgt meestal een licht verdovend medicijn om u te helpen ontspannen en vervolgens wordt u gevraagd om op uw buik te gaan liggen. De huid van uw rug wordt verdoofd met een plaatselijke verdoving en vervolgens injecteert de arts (met behulp van een röntgenfoto om te zien waar de injecties moeten worden geplaatst) het medicijn via uw rug nabij uw wervelkolom in de plexus coeliakie.
Als u pijnverlichting ervaart nadat de zenuwen zijn geblokkeerd, kan dit een goede indicatie zijn dat u niet alleen MALS heeft, maar ook dat u baat zou hebben bij corrigerende chirurgie.
De pijnverlichting die wordt ervaren door een coeliakie-plexusblok is tijdelijk. Voor langere of meer permanente verlichting kan een reeks injecties worden gegeven en kan alcohol of fenol worden gebruikt om de zenuwen te vernietigen.
Mogelijke complicaties van een coeliakie-plexusblok zijn ongebruikelijk, maar kunnen zijn:
- Blauwe plekken of pijn op de plaats van de injecties
- Reacties op de gebruikte medicatie (zoals lage bloeddruk)
- Diarree
- Ernstige complicaties zoals bloeding of zenuwbeschadiging kunnen optreden, maar zijn zeer zeldzaam
U heeft na deze procedure iemand nodig om u naar huis te brengen en u moet een tijdje rusten, aangezien u waarschijnlijk kalmerende medicijnen heeft gekregen die uw beoordelingsvermogen, evenwicht of coördinatie kunnen aantasten. De meeste mensen kunnen de dag na een coeliakieplexusblok hun normale activiteiten hervatten. Pijnstilling zou minstens een paar dagen moeten duren, maar iedereen is anders. U kunt een langdurige pijnverlichting ervaren naarmate u deze procedure vaker uitvoert.
Behandeling van MALS
Chirurgische decompressie van de coeliakie is de enige echte behandeling voor MALS. Niet alle mensen reageren op deze behandeling. Over het algemeen is de kans groter dat u na een operatie verlichting van uw symptomen krijgt als:
- Je buikpijn wordt geassocieerd met eten
- U heeft geen periodes van remissie gehad, maar uw symptomen zijn redelijk constant geweest sinds het begin
- U bent 20 pond of meer afgevallen
- Je bent tussen de 40 en 60 jaar oud
- Er is geen diagnose gesteld van een psychiatrische stoornis of alcoholmisbruik
- U hebt een tijdelijke verlichting van uw symptomen ervaren na een zenuwblokkade van de plexus coeliakie
Deze ingreep wordt zowel laparoscopisch als met een open benadering uitgevoerd, afhankelijk van de individuele omstandigheden. Het omvat het wegsnijden van het mediane boogvormige ligament om de druk op de coeliakie te verminderen en de bloedstroom te herstellen. Tegelijkertijd worden de zenuwvezels van het ganglion coeliakie verdeeld om de neurologische component van MALS aan te pakken. Af en toe wordt tegelijkertijd een revascularisatieprocedure van de coeliakie uitgevoerd.
Een laparoscopische benadering van deze operatie heeft de voorkeur omdat deze minder invasief is en gewoonlijk resulteert in een kortere hersteltijd. Studies suggereren ook dat een laparoscopische benadering kan resulteren in een betere en snellere verlichting van symptomen. Meestal worden er vier of vijf kleine incisies gemaakt in de buik waardoor de chirurg kan werken. Soms wordt robotondersteuning gebruikt. Procedures voor hulp bij robots lieten in sommige onderzoeken hoge slagingspercentages zien.
Soms kan de chirurg beginnen met een laparoscopische benadering, maar dan overgaan op een open benadering vanwege bloeding of andere omstandigheden. Het risico op bloeding voor deze specifieke procedure is ongeveer 9% en een voordeel van het gebruik van een open chirurgische benadering is dat het gemakkelijker is om een mogelijke bloeding onder controle te houden.
Vanwege het hoge bloedingsrisico werken er vaak twee chirurgen (meestal een vaatchirurg) samen tijdens de procedure. Overlijden door bloeding tijdens deze operatie werd niet gerapporteerd in de onderzoeken die voor dit artikel zijn gebruikt. Sommige patiënten hadden echter bloedtransfusies nodig. Verificatie van de herstelde bloedstroom van de coeliakie wordt bevestigd tijdens de operatie of onmiddellijk erna.
Mogelijke complicaties van compressie van de coeliakie zijn onder meer:
- Bloeding en mogelijke bloedtransfusies
- Onvolledige afgifte van coeliakie
- Herhaling van symptomen na een operatie
- Infectie
- Complicaties van algemene anesthesie, waaronder kwaadaardige hyperthermie, ademhalingsmoeilijkheden of zelfs de dood
- Sommige patiënten meldden na de operatie diarree, misselijkheid en zelflimiterende pancreatitis
Na een decompressie van de coeliakie, blijven de meeste patiënten ongeveer twee tot drie dagen in het ziekenhuis. Eten wordt meestal meteen geïntroduceerd. Individuele hersteltijden variëren sterk en kunnen afhangen van het type chirurgische aanpak dat uw arts heeft gebruikt. Patiënten die in de aanloop naar de operatie een aanzienlijk gewicht hebben verloren, hebben mogelijk voedingstekorten die moeten worden aangepakt. Het is gebruikelijk om uw arts ongeveer vier weken na de operatie te raadplegen voor een vervolgonderzoek.
Studies tonen aan dat ongeveer 60% tot 80% van de patiënten die decompressie van de coeliakie ondergingen, na een operatie verlichting van hun symptomen ervaarden. Voor degenen die geen verlichting van de symptomen ervaren, kunnen aanvullende operaties worden overwogen, waaronder:
- Open decompressie van de coeliakie (als aanvankelijk een laparoscopische benadering werd gebruikt en volledige decompressie niet werd bereikt)
- Coeliakie stent plaatsen
- Arteriële bypass
- Angiografie en angioplastiek
- Bij sommige mensen kan zenuwblokkade coeliakie enige verlichting bieden van aanhoudende buikpijn na decompressie van de coeliakie-slagader
Een klein aantal mensen ervaart geen verlichting van de symptomen na een decompressie van de coeliakie of zelfs daaropvolgende chirurgische ingrepen.Beter begrip van de pathologie van MALS, inclusief waarom een groot aantal mensen met significante decompressie van de coeliakie nooit symptomen ervaart, is nodig om de resultaten voor alle patiënten met MALS te verbeteren.
- Delen
- Omdraaien
- Tekst