
Inhoud
- Oorzaken
- symptomen
- Examens en Tests
- Behandeling
- Outlook (Prognose)
- Mogelijke complicaties
- Wanneer moet u contact opnemen met een medische professional
- het voorkomen
- Alternatieve namen
- Instructies voor de patiënt
- Afbeeldingen
- Referenties
- Review Datum 10/23/2017
Gastro-oesofageale refluxziekte (GERD) is een aandoening waarbij de maaginhoud achterwaarts uit de maag in de slokdarm (voedselpijp) lekt. Voedsel reist van je mond naar de maag door je slokdarm. GERD kan de voedselpijp irriteren en brandend maagzuur en andere symptomen veroorzaken.
Oorzaken
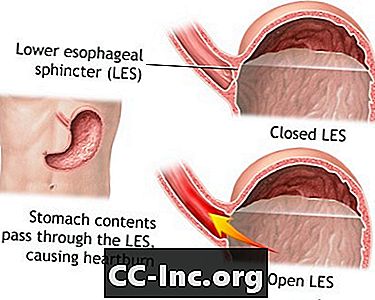
Als je eet, gaat voedsel via de slokdarm van de keel naar de maag. Een ring van spiervezels in de onderste slokdarm voorkomt dat ingeslikt voedsel terug naar boven beweegt. Deze spiervezels worden de onderste oesofageale sluitspier (LES) genoemd.
Wanneer deze spierring niet helemaal dichtgaat, kan de maaginhoud teruglekken naar de slokdarm. Dit wordt reflux of gastro-oesofageale reflux genoemd. Reflux kan symptomen veroorzaken. Zware maagzuren kunnen ook de bekleding van de slokdarm beschadigen.
De risicofactoren voor reflux zijn onder meer:
- Gebruik van alcohol (mogelijk)
- Hiatal hernia (een aandoening waarbij een deel van de maag boven het middenrif beweegt, wat de spier is die de borstkas en de buikholte scheidt)
- zwaarlijvigheid
- Zwangerschap
- sclerodermie
- Roken
- Achterover leunen binnen 3 uur na het eten
Maagzuur en gastro-oesofageale reflux kunnen worden veroorzaakt of verergerd door zwangerschap. Symptomen kunnen ook worden veroorzaakt door bepaalde medicijnen, zoals:
- Anticholinergica (bijvoorbeeld zeeziektegeneeskunde)
- Bronchusverwijders voor astma
- Calciumantagonisten voor hoge bloeddruk
- Dopamine-actieve geneesmiddelen voor de ziekte van Parkinson
- Progestin voor abnormale menstruatiebloedingen of anticonceptie
- Kalmerende middelen tegen slapeloosheid of angst
- Tricyclische antidepressiva
Praat met uw zorgverzekeraar als u denkt dat een van uw geneesmiddelen brandend maagzuur veroorzaakt. Verander nooit of stop niet met het innemen van een geneesmiddel zonder eerst met uw leverancier te praten.

Bekijk deze video over: Maagzuur
symptomen
Veel voorkomende symptomen van GORZ zijn:
- Het gevoel dat het voedsel achter het borstbeen zit
- Maagzuur of een brandende pijn in de borst
- Misselijkheid na het eten
Minder vaak voorkomende symptomen zijn:
- Voedsel terughalen (regurgitatie)
- Hoesten of hijgen
- Moeite met slikken
- hik
- Heesheid of verandering in stem
- Keelpijn
De symptomen kunnen erger worden als u voorover buigt, gaat liggen of na het eten. Symptomen kunnen ook 's nachts erger zijn.
Examens en Tests
Mogelijk hebt u geen tests nodig als uw symptomen mild zijn.
Als uw symptomen ernstig zijn of als ze terugkeren nadat u bent behandeld, kan uw arts een test uitvoeren die een boven endoscopie (EGD) wordt genoemd.
- Dit is een test om de bekleding van de slokdarm, de maag en het eerste deel van de dunne darm te onderzoeken.
- Het wordt gedaan met een kleine camera (flexibele endoscoop) die door de keel wordt gestoken.
U hebt mogelijk ook een of meer van de volgende tests nodig:
- Een test die meet hoe vaak maagzuur de buis binnenkomt die van de mond naar de maag leidt (de slokdarm genaamd)
- Een test om de druk in het onderste deel van de slokdarm te meten (slokdarmmanometrie)
Een positieve ontlastingstest van het occult bloed kan bloedingen vaststellen die veroorzaakt worden door de irritatie in de slokdarm, maag of darmen.
Behandeling
U kunt veel veranderingen in levensstijl aanbrengen om uw symptomen te behandelen.
Andere tips zijn:
- Als u te zwaar of zwaarlijvig bent, kan in veel gevallen afvallen helpen.
- Til het hoofdeinde van het bed op als uw symptomen 's nachts erger worden.
- Eet 2 tot 3 uur voordat je gaat slapen.
- Vermijd medicijnen zoals aspirine, ibuprofen (Advil, Motrin) of naproxen (Aleve, Naprosyn). Neem paracetamol (Tylenol) om pijn te verlichten.
- Neem al uw geneesmiddelen in met veel water. Wanneer uw leverancier u een nieuw geneesmiddel geeft, vraag dan of het uw maagbranden nog erger zal maken.
U kunt vrij verkrijgbare maagzuurremmers gebruiken na de maaltijd en voor het slapen gaan, hoewel het reliëf niet lang zal duren. Vaak voorkomende bijwerkingen van maagzuurremmers zijn diarree of obstipatie.
Andere over-the-counter en receptgeneesmiddelen kunnen GERD behandelen. Ze werken langzamer dan maagzuurremmers, maar geven een langere verlichting. Uw apotheker, arts of verpleegkundige kan u vertellen hoe u deze geneesmiddelen moet innemen.
- Protonpompremmers (PPI's) verminderen de hoeveelheid zuur die in uw maag wordt geproduceerd.
- H2-blokkers verlagen ook de hoeveelheid zuur die in de maag vrijkomt.
Anti-reflux-chirurgie kan een optie zijn voor mensen van wie de symptomen niet verdwijnen met veranderingen in levensstijl en medicijnen. Maagzuur en andere symptomen zouden na een operatie moeten verbeteren. Maar misschien moet u nog steeds medicijnen nemen voor uw maagzuur.
Er zijn ook nieuwe therapieën voor reflux die kunnen worden uitgevoerd via een endoscoop (een flexibele buis die door de mond in de maag wordt geleid).
Outlook (Prognose)
De meeste mensen reageren op veranderingen in levensstijl en medicijnen. Veel mensen moeten echter doorgaan met het nemen van medicijnen om hun symptomen onder controle te houden.
Mogelijke complicaties
Complicaties kunnen zijn:
- Verslechtering van astma
- Een verandering in de bekleding van de slokdarm die het risico op kanker kan vergroten (Barrett-slokdarm)
- Bronchospasme (irritatie en spasme van de luchtwegen door zuur)
- Langdurige (chronische) hoest of heesheid
- Tandheelkundige problemen
- Zweer in de slokdarm
- Stricture (een vernauwing van de slokdarm door littekens)
Wanneer moet u contact opnemen met een medische professional
Bel uw provider als de symptomen niet verbeteren met veranderingen in levensstijl of medicijnen.
Bel ook als u:
- Bloeden
- Verstikking (hoesten, kortademigheid)
- Voel je snel vol als je eet
- Vaak braken
- Heesheid
- Verlies van eetlust
- Slikproblemen (dysfagie) of pijn bij het slikken (odynofagie)
- Gewichtsverlies
- Gevoel van voedsel of pillen steken achter het borstbeen
het voorkomen
Vermijden van factoren die brandend maagzuur veroorzaken, kan symptomen helpen voorkomen. Obesitas is gekoppeld aan GERD. Het handhaven van een gezond lichaamsgewicht kan de aandoening helpen voorkomen.
Alternatieve namen
Peptische oesofagitis; Reflux-esophagitis; GERD; Maagzuur - chronisch; Dyspepsie - GERD
Instructies voor de patiënt
- Anti-reflux chirurgie - kinderen - ontslag
- Anti-reflux chirurgie - ontslag
- Gastro-oesofageale reflux - afscheiding
- Maagzuur - wat moet u uw arts vragen
- Antacida nemen
Afbeeldingen

Spijsverteringsstelsel
Brandend maagzuur
Gastro-oesofageale reflux - serie
Referenties
ASGE Standards of Practice Committee, Muthusamy VR, Lightdale JR, et al. De rol van endoscopie bij het beheer van GORZ. Gastrointest Endosc. 2015; 81 (6): 1305-1310. PMID: 25863867 www.ncbi.nlm.nih.gov/pubmed/25863867.
Falk GW, Katzka DA. Ziekten van de slokdarm. In: Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 25e ed. Philadelphia, PA: Elsevier Saunders; 2016: hoofdstuk 138.
Katz PO, Gerson LB, Vela MF. Richtlijnen voor de diagnose en behandeling van gastro-oesofageale refluxziekte. Am J Gastroenterol. 2013; 108 (3): 308-328. PMID: 23419381 www.ncbi.nlm.nih.gov/pubmed/23419381.
National Institute of Diabetes and Digestive and Kidney Diseases website. Zure reflux (GER & GERD) bij volwassenen. www.niddk.nih.gov/health-information/digestive-diseases/acid-reflux-ger-gerd-adults/all-content. Bijgewerkt november 2015. Toegang tot 6 december 2017.
Richter JE, Friedenberg FK. Brandend maagzuur. In: Feldman M, Friedman LS, Brandt LJ, eds. Sleisenger en Fordtran's gastro-intestinale en leverziekte. 10e ed. Philadelphia, PA: Elsevier Saunders; 2016: hoofdstuk 44.
Review Datum 10/23/2017
Bijgewerkt door: Michael M. Phillips, MD, Clinical Professor of Medicine, The George Washington University School of Medicine, Washington, DC. Ook beoordeeld door David Zieve, MD, MHA, medisch directeur, Brenda Conaway, Editorial Director en de A.D.A.M. Redactie.